Osteotomía valguizante de tibia y trasplante alogénico meniscal. Serie de casos y resultados clínico-funcionales a corto plazo
Mariano Ariel García Bistolfi, Iván Alejandro Pérez Kalejman, Juan Pablo Zícaro, Carlos Yacuzzi, Matías Costa Paz
Hospital Italiano de Buenos Aires, C.A.B.A., Argentina
RESUMEN
Introducción: la insuficiencia meniscal postquirúrgica puede evolucionar con dolor y limitación funcional. Cuando falla el tratamiento conservador, el trasplante alogénico meniscal (TAM) surge como una opción válida para la mejoría clínico-funcional. Restablecer el eje mecánico del miembro en caso de desalineación proporciona un mayor alivio del dolor y protege la viabilidad del tejido meniscal trasplantado.
Objetivos: evaluar los resultados clínicos-funcionales de una serie de pacientes en quienes se realizó TAM asociado a osteotomía valguizante con un seguimiento mínimo de un año.
Materiales y métodos: se analizó una serie retrospectiva de cinco pacientes con TAM asociado a osteotomía valguizante de tibia entre mayo de 2021 y 2022. Se evaluó el dolor pre y postoperatorio y una valoración clínico-funcional mediante el cuestionario de la International Knee Documentation Committee (IKDC) y la escala de satisfacción Likert. Se analizaron las complicaciones postoperatorias y el rango de movilidad articular (ROM) en el último seguimiento.
Resultados: se incluyeron cinco pacientes masculinos con una edad promedio de 31 ± 4 años. En dos de ellos se realizó de manera concomitante una osteotomía valguizante de tibia. Se obtuvo una mejoría del dolor según la EVA de 6.6 puntos en promedio. El resultado promedio del cuestionario IKDC fue de 24.4 y 71 en el pre y postoperatorio respectivamente. Todos alcanzaron un ROM completo.
Conclusión: la osteotomía valguizante de tibia asociada al TAM es una opción válida para el alivio del dolor en el corto plazo en aquellos pacientes en quienes fracasó el tratamiento conservador.
Palabras clave: Trasplante Meniscal Alogénico; Osteotomía Valguizante de Tibia; Insuficiencia Meniscal; Meniscectomía; Retorno al Deporte
Nivel de evidencia: IV
ABSTRACT
Introduction: post-surgical meniscal insufficiency can evolve with pain and functional limitation. When conservative treatment fails, allogeneic meniscal transplantation (AMT) emerges as a valid option for clinical-functional improvement. Restoring the mechanical axis of the limb in case of misalignment provides greater pain relief, protecting the viability of the transplanted meniscal tissue.
Objectives: to evaluate the clinical-functional results of a series of patients in whom TAM associated with valgus osteotomy was performed with a minimum follow-up of one year.
Materials and methods: a retrospective series of five patients in whom tam associated with tibial valgus osteotomy was performed between May 2021 and 2022 was analyzed. Pre and postoperative pain and clinical-functional assessment were evaluated using the International Knee Documentation Committee (IKDC) questionnaire and Likert satisfaction scale. Postoperative complications and range of motion (ROM) at the last follow-up were analyzed.
Results: five male patients with a mean age of 31 ± 4 years were included. Two of them underwent concomitant tibial valgus osteotomy. An average VAS pain improvement of 6.6 points was obtained. The average score on the IKDC questionnaire was 24.4 and 71 preoperatively and postoperatively, respectively. All achieved full ROM.
Conclusions: tibial valgus osteotomy associated with TAM is a valid option for short-term pain relief in patients in whom conservative treatment has failed.
Keywords: allogeneic meniscal transplantation; Tibial Valgus Osteotomy; Meniscal Insufficiency; Meniscectomy; Return to Sport
Level of evidence: IV
INTRODUCCIÓN
Los meniscos son de vital importancia para una correcta biomecánica articular ya que son fundamentales para la absorción del impacto, la distribución de cargas, la lubricación del cartílago articular y la estabilización de la rodilla.1 Su lesión o resección, ya sea parcial o total, puede llevar a un mayor desgaste del cartílago articular, inestabilidad de rodilla y progresión hacia una artrosis precoz.1 Es por esto que el tratamiento quirúrgico, cuando es indicado, tiene como principal objetivo la reparación y preservación del tejido meniscal.2 Sin embargo, no todas las lesiones meniscales son reparables y un número considerable de meniscectomías parciales o totales se siguen realizando hoy en día.
Los pacientes con insuficiencia meniscal postquirúrgica pueden experimentar dolor y efusión recurrente que limita la actividad diaria y deportiva.3 Cuando falla el tratamiento conservador, el trasplante alogénico meniscal (TAM) es un procedimiento eficaz que alivia el dolor y mejora la función articular. Se han publicado resultados clínico-funcionales buenos a excelentes en hasta un 85% de los casos en pacientes tratados con TAM con tasas de supervivencia del injerto entre el 89 y 95% en el seguimiento a largo plazo.4
La progresión de la artrosis de rodilla está determinada en gran parte por los efectos mecánicos que se ejercen sobre ella. Además de la insuficiencia meniscal, una de las influencias mecánicas que contribuye a la pérdida de cartílago es la mala alineación coronal o rotacional de las extremidades.5 En este sentido, es importante destacar la relación sinérgica que existe entre la realineación de la rodilla y la restauración del cartílago articular.5,6 Restablecer el eje mecánico no solo favorece una mejor regeneración del cartílago, también proporciona un mayor alivio del dolor, intentando proteger y mejorar la viabilidad a largo plazo del tejido meniscal trasplantado.1 Si bien la sobrevida del TAM de los compartimentos externo e interno a diez años es similar (56.6% versus 52.6%, respectivamente), el trasplante meniscal externo se realiza con mayor frecuencia, reportando mayor alivio del dolor y mejores resultados clínico-funcionales en comparación con el TAM del compartimento interno.1,7
A pesar de los buenos resultados funcionales y de supervivencia del TAM en el seguimiento a medio y largo plazo publicados, existe poca información disponible en la literatura actual sobre el rol de las osteotomías periarticulares asociadas al trasplante meniscal.1,7,8 Se ha propuesto que los pacientes con deseje en varo no corregido no logran resultados óptimos con los procedimientos de restauración del cartílago y es aquí donde una osteotomía valguizante de tibia puede mejorar los resultados a largo plazo al descomprimir el compartimento afectado.1,7,8
El objetivo de este trabajo es evaluar los resultados clínicos-funcionales de una serie de pacientes en quienes se realizó TAM asociado a osteotomía valguizante con un seguimiento mínimo de un año.
MATERIALES Y MÉTODOS
Se analizó de manera retrospectiva una serie de cinco pacientes con TAM asociado a osteotomía valguizante de tibia proximal efectuado en uno o dos tiempos quirúrgicos, en nuestra institución y por el mismo equipo quirúrgico especialista en patología de rodilla, entre mayo de 2021 y 2022 a modo de tener un año de seguimiento mínimo.
La búsqueda se efectuó a través de una base de datos de la Historia Clínica Electrónica de nuestro hospital. Se incluyeron pacientes con osteotomía valguizante de tibia proximal asociada a TAM interno efectuada en uno o dos tiempos quirúrgicos. El trasplante meniscal se indicó en pacientes jóvenes con lesiones meniscales previas que resultaron en una meniscectomía parcial o total, o bien en degeneración unicompartimental que evolucionaron con dolor y limitación de las actividades de la vida diaria y refractarios a tratamiento conservador por un período mínimo de seis meses. La osteotomía valguizante de tibia se indicó en aquellos pacientes con deseje en varo en el plano coronal (Tabla 1).
TABLA 1. INDICACIONES DE PREFERENCIA PARA REALIZAR OSTEOTOMÍAS PERIARTICULARES ASOCIADAS A TRASPLANTE MENISCAL
Paciente joven (menor a 60 años) |
Desejes en varo/valgo <15° |
Contractura en flexión <10° |
Flexión mayor a 90° |
IMC ≤35 kg/m² |
Fisis cerradas |
Osteoartrosis con pérdida <50% de altura articular (Kellgren-Lawrence tipo 1 o 2) |
Subluxación tibial medial o lateral menor a 1 cm |
Presencia de síndrome postmeniscectomía |
Suficiencia ligamentaria o posibilidad de corregirla en acto quirúrgico asociado |
Capacidad de llevar a cabo un adecuado programa de rehabilitación postoperatorio |
Ausencia de enfermedades inflamatorias articulares (artritis reumatoidea) |
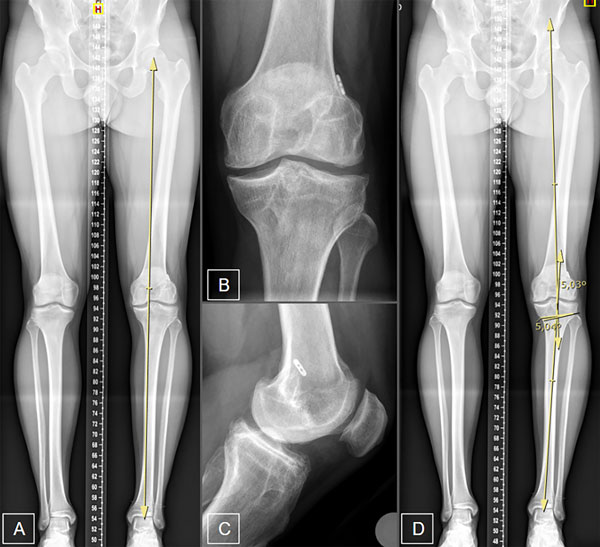
Se solicitó una radiografía panorámica de ambos miembros inferiores junto con radiografías de frente y perfil de ambas rodillas y axial de ambas rótulas (fig. 1). El eje mecánico se representó con una línea que va desde el centro de rotación de la cabeza femoral hasta el centro del domo astragalino.9 Dicho eje se calculó según el porcentaje del ancho de la meseta tibial en la cual el eje la atraviesa: 0% en el borde medial y 100% en el borde lateral. Se calificó deseje en varo cuando dicho eje se situó medial a la espina tibial medial o a más del 41% de la meseta tibial10 (ver fig.1).
La planificación preoperatoria para la osteotomía valguizante de tibia para pacientes con artrosis del compartimento medial tiene como objetivo restablecer el eje mecánico mediante la corrección en el vértice de la eminencia tibial lateral, coincidiendo con el 56% de esta. El ángulo de corrección requerido en el plano coronal se calculó trazando una línea desde el centro de la cabeza femoral hacia el vértice de la espina tibial lateral y otra línea desde el centro de la cúpula astragalina hacia el mismo vértice. El ángulo formado por su intersección representa el ángulo de osteotomía de apertura necesario para corregir el deseje. Este ángulo se transpone a la ubicación del corte más lateral de la osteotomía planificada en la tibia proximal y se expande a la tibia proximal medial. Esta angulación calculada crea un triángulo, con la altura (en milímetros) en la cortical tibial medial que representa la cantidad necesaria de corrección para la osteotomía9 (ver fig.1).

Figura 1: Planificación radiográfica. A) Eje mecánico en varo. B) Radiografía de rodilla frente. C) Radiografía de rodilla de perfil. D) Planificación de osteotomía con corrección de 5°.
Es importante la medición del “slope” tibial, es decir, la inclinación del platillo tibial, no solo porque la osteotomía de apertura medial puede modificarlo, sino para definir si la osteotomía debe ser mono o biplanar, o bien, si se debe realizar una osteotomía deflexora asociada.9 El slope tibial se midió en la radiografía de perfil utilizando una línea mediodiafisaria a través del eje anatómico de la tibia y trazando una línea perpendicular a esta. Posteriormente se midió el ángulo formado por dicha línea perpendicular y otra que atraviesa el borde superior del platillo medial9 (fig. 2).
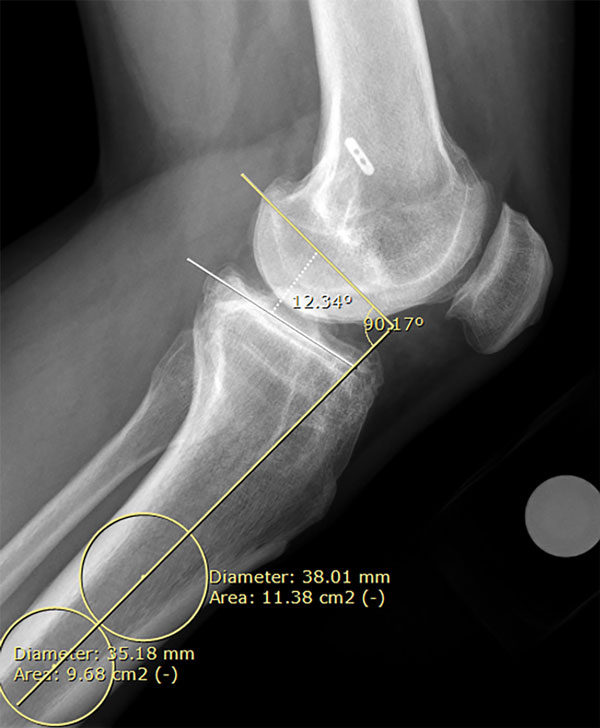
Figura 2: Medición de la inclinación posterior del platillo tibial.
Se realizó RM en todos los pacientes para constatar la insuficiencia del compartimento medial secundario a la meniscectomía, así como la indemnidad del resto de las estructuras articulares con una adecuada estabilidad ligamentaria y superficie articular. Aquellos casos con lesiones ligamentarias o condrales concomitantes se trataron de manera simultánea en el mismo tiempo quirúrgico (fig. 3).
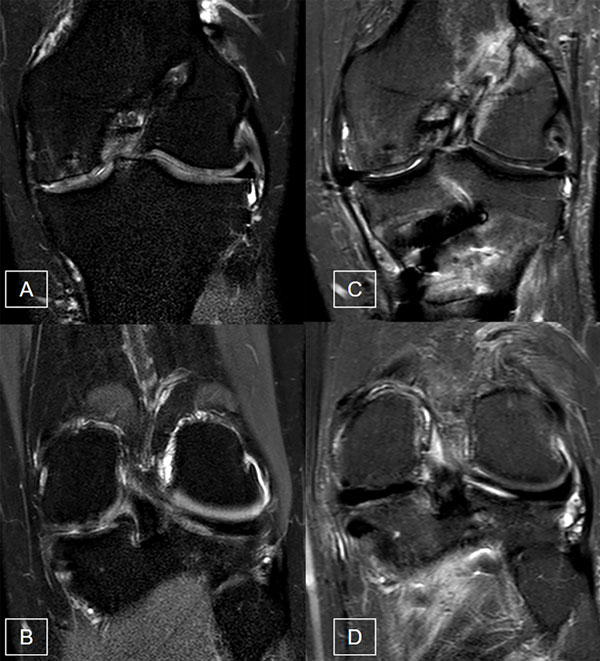
Figura 3: RM de rodilla pre y postoperatoria. A y B) Cortes coronales preoperatorios en STIR donde se evidencia la ausencia del menisco interno y las lesiones osteocondrales asociadas. C y D) Cortes coronales en STIR postoperatorios con el TAM en el compartimento interno.
El tamaño meniscal a trasplantar se midió con el método radiográfico descripto por Pollard. El ancho se determinó utilizando la radiografía anteroposterior para medir la distancia entre el extremo anterior de la eminencia tibial y la periferia de la metáfisis tibial, y la longitud en una proyección lateral, midiendo el 80% de la longitud sagital de la meseta tibial, así como en cortes axiales tomográficos11 (figs. 4 y 5).
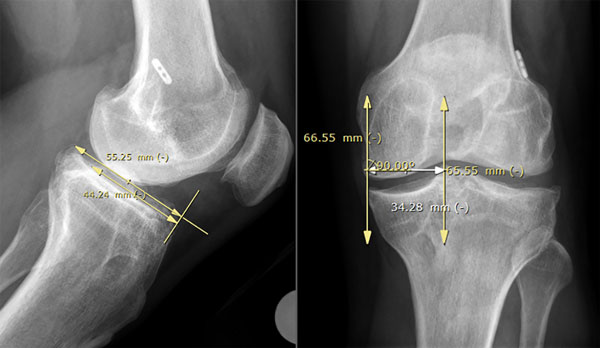
Figura 4: Método radiográfico de Pollard para determinar el tamaño del trasplante meniscal alogénico.
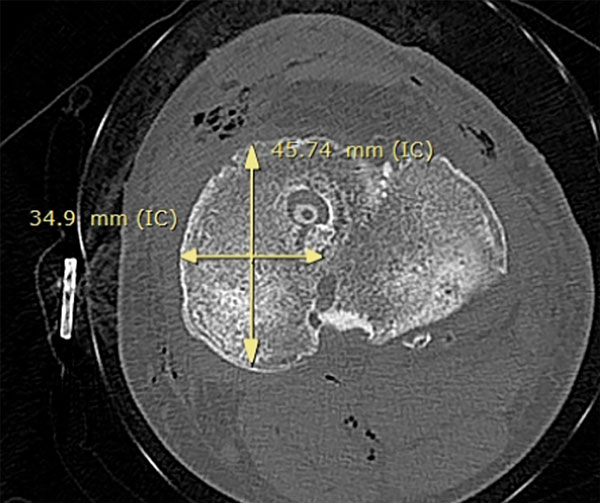
Figura 5: Medición del tamaño del TAM en corte axial tomográfico del platillo tibial.
Si bien las osteotomías proximales de tibia pueden ser de cierre y de apertura, en nuestro caso optamos por efectuar osteotomía medial de apertura con cuña de hueso tricortical de banco debido a las ventajas que presenta sobre la osteotomía de cierre.1
Se evaluó el dolor pre y postoperatorio en el último seguimiento a través de la Escala Visual Análoga (EVA) en la que 0 es “sin dolor” y 10 “el peor dolor posible percibido por el paciente”. Se realizó una evaluación clínico-funcional pre y postoperatoria mediante los cuestionarios de la International Knee Documentation Committee (IKDC). Este método consta de una parte subjetiva de dieciocho preguntas que tienen en cuenta síntomas, actividades deportivas y funcionalidad; los valores son sumados y transformados en una escala de 0 a 100. Puntuaciones más altas indican niveles más altos de función y niveles más bajos de síntomas. En este sentido, una puntuación de 100 significa que no se tienen restricciones en las actividades diarias o deportivas y que no experimenta ningún síntoma asociado.12 También se hizo una escala de satisfacción de Likert. Esta es una escala de satisfacción postoperatoria subjetiva en la que se asignan valores del 1 al 5, estos son: 1) Totalmente insatisfecho; 2) Insatisfecho; 3) Algo satisfecho; 4) Satisfecho; 5) Totalmente satisfecho. Se analizó el Rango de Movilidad Articular (RMA) en el último control, se consideró normal entre 0-120°. Se registraron las complicaciones postoperatorias.
Técnica quirúrgica
La osteotomía en cuña de apertura medial (valguizante) de tibia asociada a trasplante meniscal puede realizarse en uno o dos tiempos quirúrgicos. En este apartado las describiremos cuando se hacen en un mismo tiempo operatorio. En caso de utilizar la técnica de “puente óseo” (Bone Bridge) recomendamos efectuar primero la osteotomía tibial ya que la tronera tibial puede aumentar el estrés sobre el platillo tibial y la osteotomía puede prolongarse hacia la superficie articular.
Se ubicó al paciente en decúbito supino bajo anestesia regional y general y manguito hemostático a 300 mmHg. Por artroscopía exploratoria mediante portales parapatelares medial y lateral se identificó lesión del menisco interno con degeneración del cartílago articular. Se limpió el compartimento con punta de shaver. Las lesiones asociadas fueron tratadas de manera concomitante. Posteriormente se realizó un abordaje anteromedial de aproximadamente 8 cm entre la tuberosidad anterior de la tibia (TAT) y el borde cortical posteromedial sobre los isquiotibiales (pata de ganso). Disección por planos hasta llegar al hueso. Se identificaron y repararon el tendón rotuliano y el ligamento colateral medial (LCM). Divulsión posteromedial subperióstica por debajo del LCM superficial y la musculatura poplítea. Se colocaron dos clavijas a nivel metafisario con dirección cefálica hacia la cabeza del peroné mediante guía radioscópica, verificando una adecuada inclinación tibial (slope tibial) en la proyección de perfil. Se tomó el recaudo de dejar 1.5 cm de distancia entre la osteotomía y el cartílago articular para permitir una adecuada fijación de la placa de osteosíntesis y, al mismo tiempo, evitar una fractura intraarticular. Con una sierra oscilante se ejecutó la osteotomía desde la corteza medial siguiendo como referencia la guía de ambas clavijas. La corteza posteromedial y el avance hacia la cortical lateral se terminó con escoplos laminares, teniendo el recaudo de dejar al menos 1 cm de cortical intacta que actúe como bisagra de la osteotomía. Es importante recalcar que esta debe abarcar los dos tercios posteriores, dejando el tercio anterior intacto para la segunda osteotomía ascendente en el plano coronal sobre la TAT (técnica biplanar). Una vez hechos los cortes, se utilizó un distractor de espinosas en la cortical medial, generando la apertura de la osteotomía hasta conseguir la altura en milímetros deseada y planificada en el preoperatorio. Se introdujo la cuña de hueso tricortical del banco de huesos (previamente medida y trabajada en una segunda mesa quirúrgica). Osteosíntesis del constructo con una placa de tibia proximal bloqueada (fig. 6).
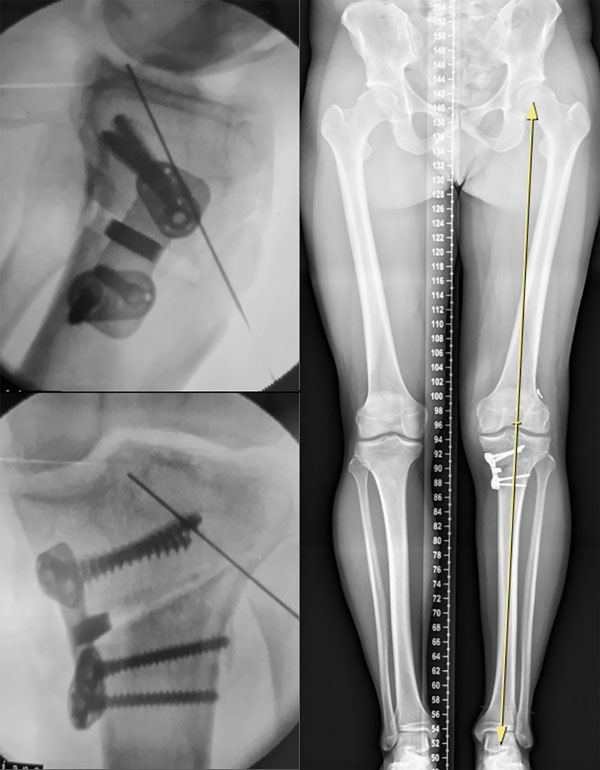
Figura 6: Imagen intraoperatoria de la osteotomía valguizante de tibia y escanograma postoperatorio al año. Nótese la corrección del eje mecánico.
Trasplante meniscal
Se utilizó un menisco alogénico congelado del banco de tejidos. Se lo desinsertó y se fijaron ambas raíces meniscales con sutura Ti-Cron™ 5-0 (Covidien) mediante puntos Krackow. Un punto de sutura adicional se realizó en la unión entre el cuerpo y cuerno posterior con Ti-Cron™ 2-0 (Covidien) (fig. 7).
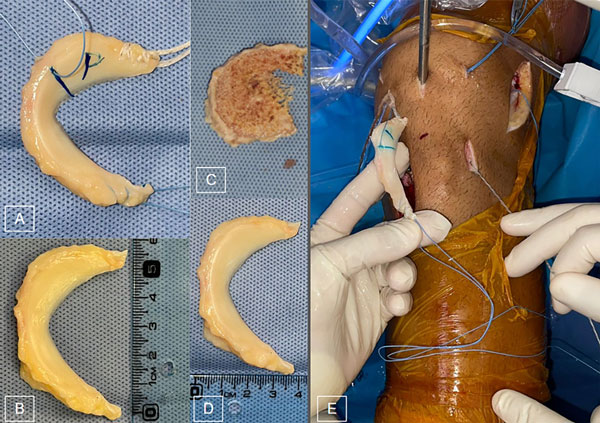
Figura 7: Trasplante meniscal. Técnica quirúrgica. A) Injerto meniscal alogénico con reparos y suturas. B) Tamaño anteroposterior. C) Cuña de injerto óseo tricortical de banco. D) Tamaño medio lateral. E) Izado del TAM a través de suturas de alta resistencia.
Se realizó un túnel tibial de 6 mm utilizando una guía de LCA en el sitio anatómico de inserción de la raíz meniscal posterior. La sutura del cuerno posterior del menisco se utilizó para traccionarlo hacia adentro de la articulación y colocarlo en su posición. La sutura vertical adicional, ubicada en la unión cuerpo-cuerno, ayuda a colocar el menisco en su sitio ya que primero es recuperada desde posteromedial con técnica fuera-dentro y traccionada mientras el menisco ingresa a la articulación. Luego se efectuaron suturas dentro-fuera, todo-adentro y fuera-dentro para fijar el menisco a la cápsula articular siguiendo el siguiente orden: cuerpo, cuerno posterior, labrado de túnel tibial para raíz anterior y puntos fuera-dentro para el cuerno anterior. Las raíces meniscales se fijaron en algunos casos con arpones en la cortical anterior de la tibia y en otros casos con un botón (fig. 8). Es importante determinar la ubicación y el trayecto de los túneles que se deben hacer para las raíces del trasplante, para que no haya compromiso con la osteosíntesis utilizada en la fijación de la osteotomía. Se pueden realizar con guía radioscópica o sin ella, pero en cualquier caso, debe ser tenido en cuenta.
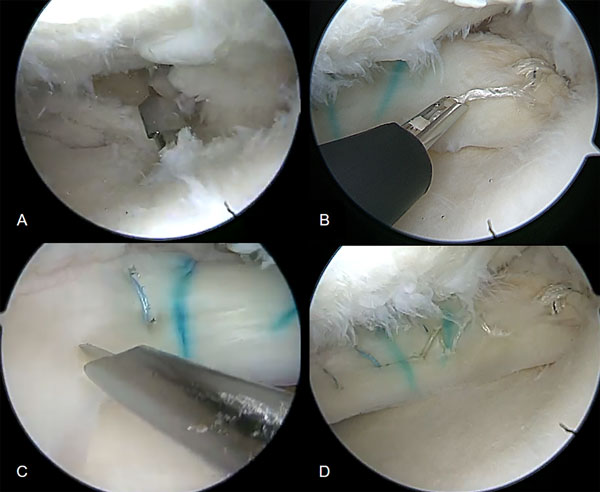
Figura 8: Vista artroscópica del TAM. A) Túnel tibial para fijar de la raíz meniscal posterior. B) Sutura del cuerno posterior con puntos todo-adentro. C) Sutura del cuerpo meniscal con puntos dentro-fuera. D) Trasplante meniscal suturado.
Rehabilitación postoperatoria
Restricción de la carga durante ocho semanas, con férula en extensión de rodilla para luego progresar con carga parcial por dos semanas más. La carga completa se autorizó a partir de la décima semana con radiografías con signos de consolidación. Desde el primer día postoperatorio se indicaron ejercicios de activación del cuádriceps. El rango de movilidad articular (RMA) pasivo se permitió desde el primer día postquirúrgico pero se limitó de 0-90° (Tabla 2).
TABLA 2. PROTOCOLO DE REHABILITACIÓN POSTOPERATORIA
Semanas |
|
0-2 |
Sin carga |
2-4 |
Sin carga |
4-6 |
Carga parcial |
6-12 |
Fortalecimiento muscular: bicicleta, natación, gimnasio |
16-20 |
Trote con progresión del impacto y retorno deportivo |
RESULTADOS
Cinco pacientes cumplieron con los criterios de inclusión. Ninguno se perdió en el seguimiento. Todos ellos eran hombres con una edad promedio de treinta y un años (± 4). Tres trasplantes meniscales se realizaron en rodillas izquierdas y dos, en la derecha. En dos casos se hicieron de manera concomitante el TAM y la osteotomía valguizante y se trataron de manera simultánea otras lesiones asociadas (Tabla 3).
Se obtuvo una mejoría del dolor según la EVA de 6.6 puntos en promedio, la media fue de 8.8 (± 0.44) en el prequirúrgico y de 2.2 (± 2.94) en el postoperatorio. El resultado en promedio del cuestionario IKDC fue de 24.4 (± 2.19) y 71 (± 15.03) en el pre y postoperatorio, respectivamente. Con respecto a la escala de satisfacción Likert, solo un paciente quedó insatisfecho con el resultado de la cirugía, el mismo que registró un dolor postoperatorio de 7 puntos según la EVA (Tabla 3).
TABLA 3. PROCEDIMIENTOS REALIZADOS
Paciente |
Edad |
Cirugía realizada |
Cirugía previa |
Complicaciones |
1 |
25 |
TMI + OATS ×2 en CF |
MPI |
Artrofibrosis |
2 |
32 |
TMI |
MPI |
- |
3 |
32 |
TMI + Revisión de LCA + AL + Osteotomía valguizante (placa Puddu) |
MPI + LCA |
Artrofibrosis |
4 |
36 |
TMI |
MPI |
- |
5 |
30 |
TMI + Osteotomía valguizante (placa Captor) |
MPI + LCA |
- |
TMI: Trasplante meniscal interno. OATS: “osteochondral autograft transfer system” (mosaicoplastia). CF: Cóndilo femoral. MPI: Meniscectomía parcial interna. AL: Ligamento anterolateral. Rev LCA: Revisión de ligamento cruzado anterior. Re Rev LCA: Re-revisión de ligamento cruzado anterior. Edad: edad al momento de la cirugía de TAM.
Respecto a las complicaciones postoperatorias, dos pacientes evolucionaron con artrofibrosis por lo que requirieron una nueva cirugía artroscópica con artrolisis y movilización bajo anestesia. Posteriormente uno de ellos presentó intolerancia al material de osteosíntesis por lo que se extrajo la placa al año postoperatorio. No obstante, todos los pacientes alcanzaron un RMA completo en el último seguimiento.
DISCUSIÓN
Si bien el TAM es un tratamiento eficaz para tratar los síntomas relacionados con el síndrome postmeniscectomía, se ha demostrado en la literatura que la presencia de desejes, la inestabilidad ligamentaria y/o las lesiones condrales concomitantes generan peores resultados clínico-funcionales si no son tratados de forma asociada.1,13
Lee y cols. concluyeron que no hay diferencias estadísticamente significativas en los resultados clínicos-funcionales reportados por aquellos pacientes en quienes se realizó TAM y aquellos en los que se hizo el trasplante asociado a otro procedimiento.14 Sin embargo, en su trabajo, infieren también que se requieren más datos para comprobar los efectos de las osteotomías en los resultados clínicos-funcionales de los TAM.14
Paoletta y cols. reportaron una mejoría de la función articular de la rodilla a mediano plazo, independientemente de si se realiza el trasplante solo o con otros procedimientos.15 En nuestro estudio, se logró una mejoría significativa en cuanto al dolor y la escala IKDC, sin embargo, tampoco fue posible determinar si esta se debió al TAM o a las osteotomías de descarga del compartimento afectado. Con todo, Verdonk y cols. publicaron que las osteotomías de tibia proximal asociadas al TAM sí resultaron en una mejoría del dolor, la funcionalidad y la sobrevida del trasplante.16 Por otro lado, Kazi y cols. no encontraron diferencias significativas en los valores del IKDC o dolor postoperatorio en pacientes con trasplante aislado o TAM asociado a otros procedimientos13 (Tabla 4).
TABLA 4. RESULTADOS CLÍNICO-FUNCIONALES POSTQUIRÚRGICOS DE NUESTRO TRABAJO Y LOS REPORTADOS EN LA LITERATURA
|
IKDC promedio |
EVA promedio |
Chalmers (2013) |
63 |
- |
Cole (2006) |
66.4 |
2.6 |
Kazi (2015) |
84.5 |
- |
Saltzman (2012) |
65.5 |
- |
Yoon (2014) |
66.3 |
3.7 |
Marcacci (2014) |
88.3 |
1.79 |
Nuestro trabajo |
71 |
2.2 |
Kazi y cols. evaluaron ochenta y seis trasplantes meniscales de los cuales veintisiete fueron en combinación con osteotomías valguizantes. Del total de los procedimientos, quince requirieron una nueva cirugía artroscópica con meniscectomía parcial a los sesenta meses de seguimiento en promedio (rango 12-222) y veinticuatro precisaron conversión a prótesis total de rodilla a los ciento cuarenta y nueve meses en promedio (rango 17-288). Sin embargo, no hubo diferencias significativas en la supervivencia de los TAM aislados y aquellos en los que se realizó TAM en combinación con otros procedimientos.17
Chambers y cols. compararon los resultados clínicos de TAM aislados y TAM combinados con otros procedimientos: el grupo en los que se hizo únicamente el trasplante presentó mayor tasa de reintervención quirúrgica en el seguimiento de 3.3 años en promedio que el grupo en el que se efectuó el TAM asociado a otros procedimientos quirúrgicos.18 Cole y cols. también reportaron mayor tasa de falla de trasplante en aquellos pacientes en los que se realizó únicamente el TAM.19
En un trabajo prospectivo, LaPrade y cols. evaluaron diecinueve casos de TAM aislados y veintiún casos de TAM con procedimientos concomitantes con un seguimiento medio de 2.5 años. En su estudio, cinco pacientes debieron ser reintervenidos quirúrgicamente, tres de los cuales solo se habían realizado TAM como único procedimiento.20
Las principales limitaciones de nuestro trabajo son el bajo número de pacientes y el corto seguimiento, sin embargo se puede observar una mejoría en los resultados clínico-funcionales en los pacientes operados. Creemos que hacen falta estudios comparativos, con grupos de control y de mayor nivel de evidencia para poder llegar a conclusiones más específicas.
CONCLUSIÓN
La osteotomía valguizante de tibia asociada al TAM es una opción válida para el alivio del dolor en el corto plazo en aquellos pacientes en quienes fracasó el tratamiento conservador, obteniendo una mejoría clínico-funcional significativa en el corto plazo.
BIBLIOGRAFÍA