Menú a la carta para inestabilidad patelar recurrente
Tomás Pineda,1,2 David H. Dejour3
1. Hospital El Carmen, Santiago, Chile
2. Hospital Del Trabajador, Santiago, Chile
3. Lyon Ortho Clinic, Departamento de Cirugía Ortopédica, Clínica de la Sauvegarde, Lyon, Francia
RESUMEN
La inestabilidad patelar es un problema complejo y multifactorial de difícil manejo. El algoritmo de tratamiento propuesto por la “Escuela Lyonesa de Cirugía de Rodilla” busca orientar a los cirujanos al momento de identificar los factores de riesgo imagenológicos de falla y dar un plan terapéutico enfocado en corregir los factores mayores presentes en cada caso.
El objetivo principal de este artículo es explicar y simplificar la forma de evaluar los factores de riesgo imagenológicos de los pacientes con inestabilidad patelar recurrente a la luz de la experiencia del autor senior del presente artículo y la evidencia disponible en la literatura.
Palabras clave: Inestabilidad Patelofemoral; Luxación de Rótula; Displasia Troclear, Ligamento Patelofemoral Medial
ABSTRACT
Patellar instability is a complex and multifactorial problem that poses difficulties in treatment decision-making. The treatment algorithm proposed by the ‘Lyon School of Knee Surgery’ aims to guide surgeons in identifying imaging risk factors for failure and proposing a therapeutic plan focused on correcting major risk factors present in specific cases.
The main objective of this article is to explain and simplify the way to evaluate the imaging risk factors of patients with recurrent patellar instability considering the experience of the senior author of this article and the evidence available in the literature.
Keywords: Patellofemoral Instability; Patellar Dislocation; Trochlear Dysplasia; Medial Patellofemoral Ligament
INTRODUCCIÓN
La inestabilidad patelar es un problema complejo y multifactorial. La presentación clínica y el examen físico deben ser correlacionados con un estudio de imágenes de difícil interpretación para la identificación de múltiples factores de riesgo que determinan el plan terapéutico.
La estabilidad de la articulación patelofemoral depende de la intrincada relación entre fuerzas musculares, estabilizadores estáticos, la congruencia articular y el alineamiento de la extremidad.1 A pesar de los múltiples avances en el entendimiento de las alteraciones anatómicas que predisponen a esta patología, la determinación de la presencia de estos factores de riesgo y la estimación de la importancia de cada uno para definir el plan quirúrgico sigue siendo un tema de debate.2
El objetivo principal de este artículo es explicar y simplificar la forma de evaluar los factores de riesgo imagenológicos de los pacientes con inestabilidad patelar recurrente a la luz de la experiencia del autor senior del presente artículo y la evidencia disponible en la literatura.
Definición
La inestabilidad patelar ha sido definida como una deficiencia sintomática de los estabilizadores de la patela. Su estabilidad depende de la compleja interacción entre restrictores óseos y restrictores de partes blandas.3 Es una patología multifactorial que involucra un espectro de diferentes presentaciones clínicas. Este grupo puede subclasificarse en luxaciones recurrentes cuando se han presentado al menos dos episodios; luxaciones obligadas (o habituales) cuando se producen en cada flexión de rodilla y luxaciones permanentes cuando la rótula se encuentra luxada durante todo el rango de flexión.4 Estos dos últimos escenarios son menos frecuentes en la práctica clínica y necesitan de procedimientos quirúrgicos más complejos que escapan del objetivo de esta revisión.
El principal restrictor de la rótula luego de los 20° a 30° de flexión de rodilla es la tróclea femoral y su congruencia con la superficie articular de la patela, mientras que, en los primeros grados de flexión, los restrictores de partes blandas cobran un rol primordial. Estos últimos pueden ser divididos en dinámicos o musculares y estáticos. Dentro de estos últimos encontramos el complejo restrictor medial proximal compuesto por los ligamentos patelofemoral medial (LPFM) y patelocuadricipital medial, y el complejo restrictor medial distal compuesto por los ligamentos patelomeniscal medial y patelotibial medial.5 Entre todos ellos, el LPFM es considerado el más relevante y más ampliamente estudiado, es por ello que en el último tiempo su reconstrucción ha sido propuesta como un pilar fundamental en el tratamiento de esta patología.6 Sin embargo, resulta fundamental entender que la ruptura del LPFM es la consecuencia, y en ningún caso la causa, de la luxación patelar, por lo que su reconstrucción no debe ser considerada como un procedimiento de realineamiento, sino más bien como un refuerzo en contexto de otros factores de riesgo presentes y potencialmente corregibles.
El resto de las estructuras que componen los complejos mediales proximal y distal cumplen roles secundarios en la estabilidad y su necesidad de reconstrucción sigue siendo controversial.
Estudio de imágenes
El estudio de imágenes de todo paciente con inestabilidad patelar recurrente debe comenzar con una adecuada evaluación radiográfica. Esta consiste en proyecciones anteroposterior y lateral de rodilla (esta debe ser tomada en 30° de flexión con los cóndilos posteriores y distales superpuestos), así como una radiografía axial de rótula en 30° de flexión.7 Las radiografías axiales de la articulación patelofemoral son útiles para evaluar la forma de la rótula, la presencia de lesiones osteocondrales o avulsiones óseas. Sin embargo, presenta escasa utilidad para evaluar la forma troclear al visualizar en ella una zona de la tróclea en la ubicación habitual de la displasia.
La telerradiografía de extremidades inferiores o telemetría, para evaluar alteraciones en el plano coronal, no está indicada de rutina, no obstante, recomendamos su uso en casos con deformidad severa al examen físico.
Finalmente, un estudio de escáner (TC) o, preferiblemente una resonancia magnética (RM) a través de sus cortes axiales, nos permitirá evaluar la presencia de lesiones concomitantes, aportar en la evaluación y clasificación de la forma de la tróclea y establecer la presencia de otros factores de riesgo de inestabilidad patelar.7
Factores de riesgo imagenológicos
H. Dejour et al. describieron cuatro factores de riesgo “mayores” en imágenes que predisponen la inestabilidad patelar. La displasia troclear (DT), la presencia de patela alta, la distancia TT-TG aumentada y el tilt patelar.4 En los últimos años múltiples publicaciones han confirmado la importancia de estos factores de riesgo, a excepción del tilt patelar, el que actualmente es considerado una consecuencia y no un factor de riesgo propiamente dicho.8,9
Por otra parte, factores “menores”, como la anteversión femoral o la rotación tibial externa aumentadas, el genu valgo o el genu recurvatum han sido descriptos. No obstante, valores de corte para determinar la necesidad de una corrección quirúrgica de estos no ha sido determinada en la actualidad y su relevancia dentro del cuadro clínico debe ser evaluada caso por caso.1,10,11
La anormalidad de cualquiera de estos factores puede contribuir, en diferente medida, a la estabilidad patelofemoral, es por ello por lo que deben ser claramente identificados y sopesados a la hora de determinar un plan quirúrgico.
Displasia troclear
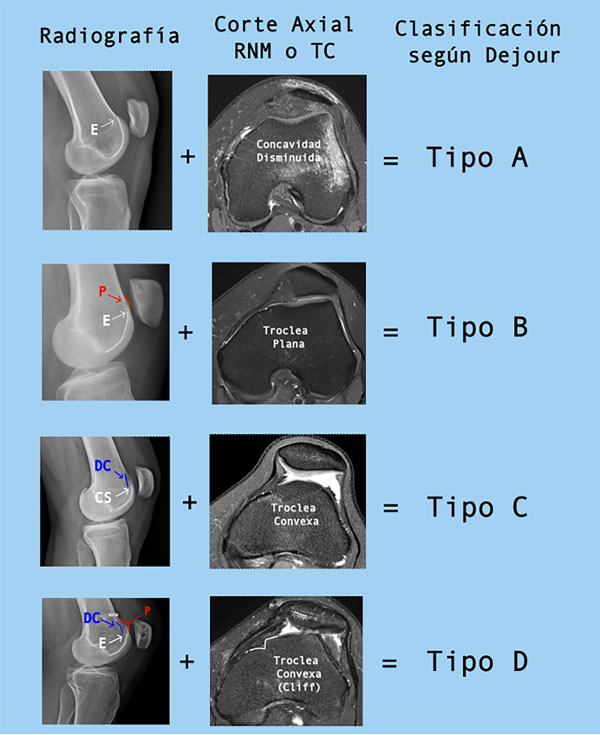
La displasia troclear es reconocida como el principal factor de riesgo de inestabilidad patelar recurrente, se encuentra presente hasta en el 96% de los casos.4,8 En ella el surco troclear luce una disminución en su concavidad, en ocasiones puede llegar a ser plano o incluso convexo en casos severos. Su evaluación inicial debe realizarse con una radiografía lateral de rodilla y complementada con cortes axiales de TC o RM. En la radiografía pueden ser observados tres signos radiológicos:
Considerando estos tres signos radiográficos, y el uso de cortes axiales, la displasia troclear puede ser clasificada, según Dejour, en cuatro tipos12 (fig. 1). Esta clasificación ha demostrado tener una adecuada correlación intra e interobservador y es especialmente útil para diferenciar displasias de bajo grado (tipos A y C) y alto grado (tipos B y D).13,14
La combinación de ambas imágenes es mandatoria a la hora de clasificar la displasia troclear ya que ha demostrado aumentar su reproducibilidad cuando se compara con la radiografía como único estudio de imágenes.14,15

Figura 1: Clasificación de D. Dejour para la displasia troclear. E: entrecruzamiento. P: prominencia. DC: doble contorno. (Con autorización de Pineda T, Dejour DH, et al.).15
Patela alta
La rótula alta es el segundo factor de riesgo más relevante reportado en la literatura.4 Su altura determina el grado de flexión necesario para que la patela encaje en el surco troclear; este fenómeno se ve aún más exacerbado en casos de displasia troclear donde el surco comienza más distal de lo habitual. En casos excepcionales, patelas muy altas pueden predisponer la inestabilidad incluso en ausencia de displasia troclear.
Se han descripto múltiples métodos para cuantificar la altura patelar en radiografías. En la actualidad, el índice más utilizado en la literatura es el de Caton-Deschamps (ICD)2,16 (fig. 2). Este consiste en el cálculo de la relación entre la distancia desde el punto inferior de la superficie articular de la rótula hasta la meseta tibial anterosuperior (AT) y la longitud de la superficie articular de la rótula (AP). Este índice presenta el beneficio de no verse afectado con las osteotomías de distalización de la tuberosidad anterior de la tibia (TAT) permitiendo, así, evaluar la corrección postoperatoria de la altura patelar. Valores >1.2 son considerados como patela alta.4
Actualmente, no ha sido demostrada una clara concordancia entre las medidas de la altura patelar en radiografías, TC y RM, estas últimas se ven afectadas por el grado de flexión de la rodilla, la contracción del cuádriceps y la modalidad de imagen, por lo que deben emplearse con cautela.
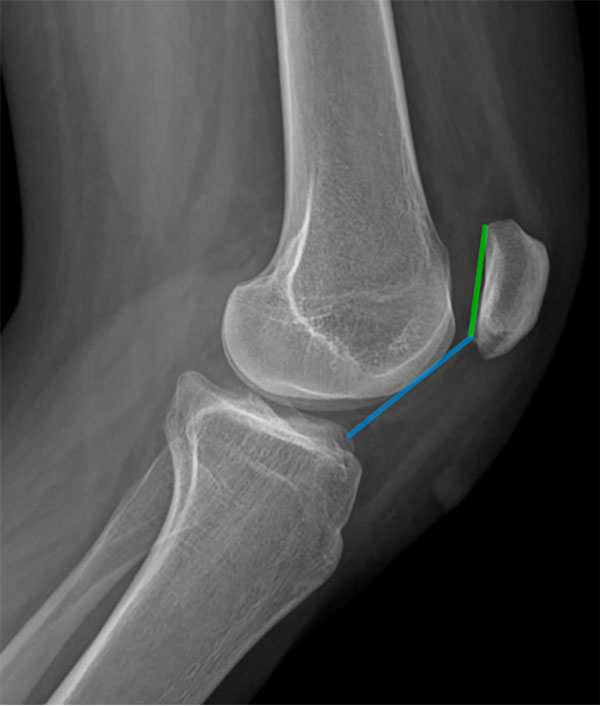
Figura 2: Índice de Caton-Deschamps (ICD). Calculado como la relación entre la distancia entre la parte más anterior de la superficie articular tibial (línea azul) y el largo de la superficie articular patelar (línea verde).
Distancia TT-TG
El aumento en la distancia TT-TG es el tercer factor de riesgo mayor.4 A diferencia de la displasia troclear y la rótula alta, este no es capaz de provocar por sí solo una luxación patelar. Esta medición es una representación en el plano axial del ángulo Q, por lo que su medición se ve afectada tanto por la rotación femoral/tibial como por la alineación coronal de la extremidad17 (fig. 3). Ha demostrado alterar el tracking patelar aumentando las fuerzas entre la rótula y la faceta lateral de la tróclea. Su medición ha sido propuesta tanto en TC como en RM con valores de corte diferentes.18
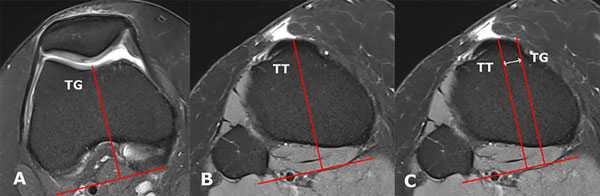
Figura 3: Medición en cortes axiales de RM de la distancia entre la tuberosidad anterior de la tibia y el surco troclear (TT-TG) utilizando como referencia los cóndilos posteriores. A) Punto más posterior del surco troclear (TG). B) Punto central del tendón patelar en la tuberosidad anterior de la tibia (TT). C) Medición de la distancia TT-TG en un mismo corte axial.
Algoritmo terapéutico
El conocimiento de la historia clínica del paciente y el examen físico son condiciones necesarias, pero no suficientes, para la decisión terapéutica; esta debe sustentarse en un análisis cuidadoso de imágenes utilizando datos objetivos, confiables y medibles.7
Los pacientes deben ser divididos en categorías basadas en sus características anatómicas y se debe aplicar un “menú a la carta” para corregir cada anormalidad realizando el procedimiento quirúrgico apropiado (fig. 4).
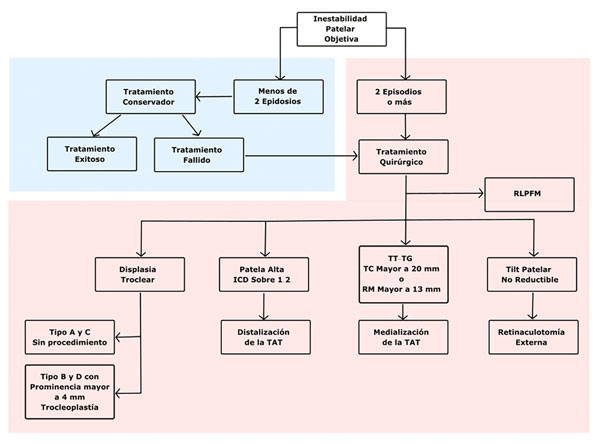
Figura 4: Menú a la carta. En azul se muestra el manejo del primer episodio de luxación, en rojo se muestra el tratamiento de la luxación recurrente.
Displasia troclear
Su corrección está indicada en casos de displasia troclear severa tipo B o D que cuentan con una prominencia supratroclear >4 mm. Dentro de sus contraindicaciones encontramos la artrosis patelofemoral y fisis abierta.15
A pesar de que múltiples técnicas han sido propuestas, la trocleoplastia de flap grueso descripta por la “Escuela Lyonesa de Cirugía de Rodilla” es la más ampliamente utilizada en la actualidad.19 Esta presenta el beneficio de no solo eliminar la prominencia supratroclear disminuyendo la fuerza de reacción en la articulación patelofemoral, sino también de modificar la forma de la tróclea permitiendo un realineamiento proximal asociado, lo que disminuye la distancia TT-TG.
La trocleoplastia, adecuadamente indicada, ha mostrado buenos resultados clínicos a mediano y largo plazo con bajas tasas de reluxación.19-22 Sin embargo, al ser un procedimiento técnicamente demandante y poco frecuente, la recomendación es que sea realizado por cirujanos con experiencia en este tipo de intervenciones.
Patela alta
Su corrección está indicada en pacientes con un ICD >1.2. En estos casos una distalización de la tuberosidad anterior de la tibia puede ser realizada con el objetivo de alcanzar un índice postoperatorio de 1.2,4
Recientemente valores mayores han sido propuestos para determinar la necesidad de corrección, basados en las bajas tasas de luxación en pacientes con CDI <1.4 con la reconstrucción del LPFM (RLPFM) aislado.23 Con todo, más estudios son aún necesarios para determinar la necesidad de un cambio en dicho valor de corte.
Distancia TT-TG
La osteotomía de medialización de la tuberosidad anterior de la tibia tiene la función de disminuir la fuerza en valgo del mecanismo extensor. Tradicionalmente, una distancia TT-TG patológica para TC es de valores sobre los 20 mm, mientras que para RM diversos autores proponen valores sobre los 13 mm.4,24
El beneficio clínico de la medialización de la TAT es un tema controversial en la actualidad.23,25 A pesar de que su corrección ha evidenciado disminuir las tasas de falla y algunos beneficios en cuanto a scores clínicos, cuando se realiza una corrección en presencia de valores menores a los mencionados no ha demostrado disminuir las tasas de reluxación, por lo que sugerimos mantener el valor de corte clásicamente propuesto.25,26 El objetivo de la corrección quirúrgica es obtener valores de TT-TG postoperatorios en un rango de 10 a 15 mm y 8 a 13 mm para TC y RM, respectivamente.2,27
Factores menores
Los factores de riesgo menores previamente mencionados tienen un rol secundario en la inestabilidad patelofemoral ya que no son capaces de generar una luxación por sí mismos, sumado a ello no se han determinado valores de corte reproducibles y ampliamente aceptados en la literatura para determinar su tratamiento quirúrgico. En pacientes cuidadosamente seleccionados, se pueden realizar gestos quirúrgicos para corregir estos factores, sin dejar de considerar la corrección de los factores mayores.
Ligamento patelofemoral medial
La reconstrucción del LPFM es considerada como uno de los pilares fundamentales en el algoritmo terapéutico de esta patología, reemplazando en la actualidad a las plastias del vasto medial oblicuo.2,27 Su reconstrucción, sumada a otros gestos quirúrgicos, ha demostrado disminuir las tasas de luxación y en la actualidad es considerada la regla en todos los casos de cirugía.
Retinaculotomía externa
La retinaculotomía externa ha sido planteada como un gesto quirúrgico adicional con el fin de disminuir la presión patelofemoral externa y el vector de tracción del retináculo sobre la rótula. A pesar de que estudios clínicos han demostrado que su uso rutinario en pacientes sometidos a reconstrucción del LPFM no tiene utilidad,28 la aconsejamos en casos donde la reducción manual del tilt patelar no es posible con el fin de evitar el aumento de la presión patelofemoral luego de la reconstrucción del LPFM.29
CONCLUSIÓN
El algoritmo de tratamiento actualizado para la inestabilidad patelar refleja décadas de experiencia en el tratamiento de esta compleja patología de la rodilla. El enfoque desarrollado por el equipo de Lyon en 1987 ha evolucionado y se ha adaptado a la nueva evidencia científica respecto a nuevas técnicas de evaluación de imágenes y gestos quirúrgicos, pero manteniendo el foco en los factores intrínsecos mayores de inestabilidad patelar que han demostrado tener un impacto significativo en el pronóstico de esta patología.
RECOMENDACIÓN DE LOS AUTORES
El algoritmo terapéutico propuesto por la “Escuela Lyonesa de Cirugía de Rodilla” se ha ido adaptando a la evidencia emergente y ha confirmado, a lo largo de los años, buenos resultados. A pesar de no abarcar la totalidad de los casos del inmenso espectro de pacientes con inestabilidad patelar, sí es capaz de orientar el tratamiento de pacientes con inestabilidad patelar recurrente, por lo que recomendamos su uso en este grupo específico de pacientes que resulta ser el más frecuente en la práctica clínica.
BIBLIOGRAFÍA