RESUMEN
El síndrome de pinzamiento femoroacetabular es una afección de la cadera del adulto joven que está caracterizada por la presencia de sobrecrecimiento óseo en el acetábulo y/o cuello femoral que a su vez predisponen a lesión del rodete acetabular (labrum), pérdida de la presión negativa intraarticular, microinestabilidad y posterior desarrollo de artrosis. El desarrollo de técnicas de preservación de la articulación de la cadera ha permitido evitar o enlentecer la progresión de dicha secuencia, así como proporcionar mejoras en la calidad de vida y/o rendimiento deportivo de los pacientes que sufren dicha patología. El presente artículo expone conceptos actuales sobre el diagnóstico y manejo del síndrome de pinzamiento femoroacetabular, y sintetiza los resultados de la artroscopia de cadera en el adulto joven.
Palabras clave: Pinzamiento femoroacetabular, Preservación cadera, PFA, Medicina deportiva
Nivel de evidencia: V. Revisión Narrativa.
Femoroacetabular Impingement: Diagnostic and Therapeutic Approach
ABSTRACT
Femoroacetabular impingement syndrome is a condition of the young adult hip characterized by the presence of bony overgrowth in the acetabulum and/or femoral neck, which in turn predisposes to injury of the acetabular labrum, loss of intra-articular negative pressure, microinstability, and subsequent development of osteoarthritis.
The development of joint-preserving hip techniques has made it possible to prevent or slow the progression of this sequence, as well as to provide improvements in quality of life and/or athletic performance for patients suffering from this pathology. This article presents current concepts on the diagnosis and management of femoroacetabular impingement syndrome, as well as to summarize the outcomes of hip arthroscopy in young adults.
Key words: Femoroacetabular impingement, Hip preservation, FAI; Sports medicine
Level of evidence: V. Narrative Review.
INTRODUCCIÓN
Inicialmente descripto por Ganz et al1., y posteriormente clasificado según los criterios de Warwick en 20162, el síndrome de pinzamiento femoroacetabular (PFA) es una entidad caracterizada por producir dolor en la región inguinal y restricción del rango de movimiento de la cadera en la exploración física. En estos pacientes, las pruebas complementarias suelen mostrar hallazgos radiográficos de sobrecrecimiento óseo en el margen acetabular y/o en el cuello femoral2-4. Se ha demostrado que este síndrome es responsable del dolor de cadera en el 61 % de los pacientes con afectación de la articulación coxofemoral3.
El sobrecrecimiento en el margen acetabular se conoce como morfología tipo Pincer, mientras que la falta de esfericidad en el cuello femoral define la morfología tipo Cam, predominante en mujeres de mediana edad y en jóvenes activos, respectivamente5. La forma combinada, en la que coexisten ambos patrones, es la más común y se presenta en el 45-85 % de los casos (Fig. 1)3,4. Estas alteraciones óseas pueden ser focales o globales y predisponen a la compresión del labrum acetabular y el cartílago articular, lo que genera el inicio de una cascada de deterioro progresivo que, sin un manejo adecuado, puede terminar en artrosis a edades tempranas4,6.
Actualmente, hay estudios que defienden que el desarrollo de la morfología tipo Cam está relacionado con el inicio a edades tempranas de la práctica de deportes de alto impacto articular, debido al estrés repetitivo que se genera sobre la fisis o placa de crecimiento aún abierta3,4,6,7. Entre los deportes con mayor incidencia de PFA se encuentran el básquet, el hockey y el fútbol1. Además, estudios emergentes han identificado otros factores predisponentes, como antecedentes genéticos, traumatismos previos u otras patologías de cadera de la edad pediátrica (enfermedad de Legg-Calvé-Perthes, epifisiólisis de la cabeza femoral, displasia del desarrollo de cadera) en el desarrollo de esta patología9-11. Recientemente se ha descubierto que las alteraciones en el eje columna-cadera, como la inclinación pélvica anterior o el aumento de la retroversión acetabular, también juegan un papel clave en la fisiopatología del PFA, habiéndose hallado una relación entre estos factores y la morfología tipo Pincer12.
El presente artículo expone conceptos actuales sobre el diagnóstico y manejo del síndrome de pinzamiento femoroacetabular, y sintetiza los resultados de la artroscopia de cadera en el adulto joven, debido al aumento progresivo de la incidencia de esta patología (se estima en 54.5 casos por 100000) y a la necesidad de establecer unos criterios de diagnóstico y tratamiento claros6,7. Es importante aclarar que los datos epidemiológicos mostrados en este apartado introductorio corresponden a bibliografía eminentemente estadounidense.
DIAGNÓSTICO
El diagnóstico adecuado de las patologías de cadera es fundamental a causa de la variedad de condiciones que pueden afectar esta articulación, lo que puede generar confusión al identificar el origen del dolor. En particular, el síndrome de pinzamiento femoroacetabular es una afección compleja que requiere un enfoque multidisciplinario en el que se deben integrar un examen físico exhaustivo, pruebas de imagen y la información proporcionada por el paciente.
Examen físico
El examen físico comienza incluso antes de la evaluación directa del paciente, ya que ciertas observaciones iniciales pueden ayudar a descartar patologías.
Por ejemplo, la presencia de una marcha de Trendelenburg podría indicar debilidad en los abductores de la cadera, sugiriendo una patología distinta al PFA13.
En la anamnesis, es crucial escuchar detenidamente cómo el paciente describe su dolor, cuándo y en qué circunstancias lo experimenta. Una queja común es el dolor que empeora con la permanencia prolongada en posiciones sentadas, lo que se observa especialmente después de viajes largos o en personas que pasan mucho tiempo en esa posición. El paciente también puede señalar el área dolorosa utilizando la mano en forma de “C” (Fig. 2), cubriendo desde la región lateral del muslo hasta la ingle. Este patrón de referencia del dolor sugiere un origen intraarticular, lo que es altamente indicativo de PFA14.
El examen físico se realiza inicialmente con el paciente en posición supina. Se evalúa la movilidad de la cadera, incluidas flexión, extensión y rotación interna y externa. En las patologías degenerativas de la cadera, se observa una restricción notable de la movilidad, especialmente en la rotación. En el PFA, las deformidades tipo Cam y Pincer suelen limitar principalmente la rotación interna1. Además, cuando el rango de movilidad excede los valores normales, se debe considerar la posibilidad de displasia de cadera y evaluar la laxitud articular.
Las maniobras de FADIR (las siglas en inglés para flexión, aducción y rotación interna) y FABER (las siglas en inglés para flexión, abducción y rotación externa) son esenciales en el diagnóstico del PFA. La maniobra de FADIR es la que con mayor frecuencia reproduce el dolor, que típicamente se localiza en la región inguinal, indicando la presencia de pinzamiento y sugiriendo una posible lesión del labrum acetabular, generalmente anterosuperior. Si el dolor se reproduce en la región posterior durante las maniobras de FADIR (Fig. 3A) o FABER (Fig. 3B), se debe considerar una lesión posterior del labrum. Finalmente, es importante descartar inestabilidad realizando una maniobra de extensión máxima, con la que el paciente podría referir malestar o sensación de riesgo de luxación.
Es crucial considerar también diagnósticos diferenciales del PFA, como patologías insercionales de los aductores, lesiones de los abductores, patología degenerativa de cadera o de columna, para mejorar la probabilidad de éxito del tratamiento.
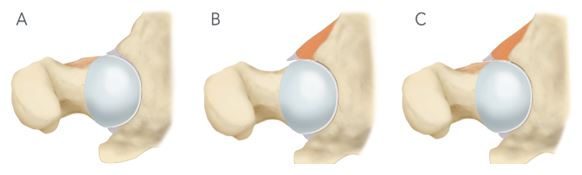
Figura 1. A) Deformidad o morfología tipo Cam. B) Pincer. C) Morfología mixta

Figura 2. El paciente, que presenta dolor debido a la patología mencionada, señala la zona afectada con la mano en forma de “C”. Este signo es frecuente en consultas por pinzamiento femoroacetabular
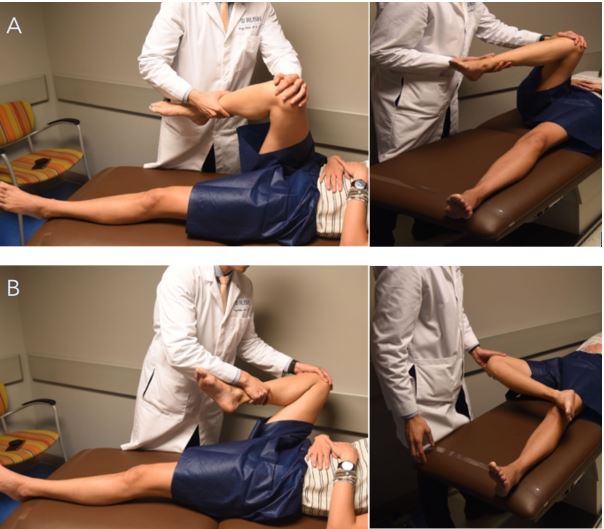
Figura 3. A) Maniobra de FADIR, utilizada con alta sensibilidad para diagnosticar el PFA, debido a las localizaciones típicas de las deformidades tipo Cam y Pincer. B) Maniobra de FABER, útil para evaluar las estructuras de la cadera en busca de patologías asociadas al PFA
Diagnóstico por imagen
El uso de las imágenes para la cadera es de suma importancia ya que estas serán de gran utilidad para determinar el correcto manejo del paciente, definiendo el tipo de tratamiento entre conservador o quirúrgico15. Las tres pruebas de imagen más relevantes son la radiografía, la resonancia magnética y la tomografía computarizada (TAC).
En cuanto a la radiografía, principalmente se utilizan tres proyecciones: anteroposterior de pelvis (Fig. 4A), para evaluar el desgaste articular y la cobertura del acetábulo respecto de la cabeza femoral. El ángulo lateral centro-borde (lateral center-edge angle, LCEA, sus siglas en inglés) o ángulo de Wiberg permite determinar si la cobertura es normal o patológica. En este contexto, una cobertura excesiva del acetábulo puede indicar la presencia de una deformidad tipo Pincer, mientras que una cobertura insuficiente podría sugerir displasia de cadera. La proyección denominada “falso perfil” (Fig. 4B) se utiliza para evaluar patologías en la parte anterior del acetábulo. Finalmente, la proyección de Dunn (Fig. 4C) es útil para observar deformidades tipo Cam, y se mide el ángulo alfa para determinar si existe una deformidad en la unión cuello-cabeza del fémur.
La resonancia magnética (Fig. 5) es fundamental en el contexto de PFA para diagnosticar posibles lesiones del labrum y determinar su localización16. También pueden ser visualizadas las lesiones del cartílago, como la delaminación asociada a deformidades tipo Cam. Este estudio es útil para valorar el estado de la articulación, ya que la presencia de edema subcondral indica sufrimiento articular, lo que generalmente se asocia con resultados no satisfactorios tras tratamiento quirúrgico artroscópico. Además, la resonancia magnética es de gran utilidad en el diagnóstico diferencial de otras patologías de cadera previamente mencionadas.
La tomografía computarizada es especialmente útil en la planificación preoperatoria, ya que permite visualizar con mayor claridad las deformidades tipo Cam y Pincer, evaluando su extensión y localización.
Finalmente, un estudio emergente en la actualidad es el mapeo tridimensional de la cadera, que faculta medir diversos factores tanto a nivel acetabular como femoral. En la región acetabular, el estudio evalúa el ángulo lateral centro-borde, la versión acetabular, el grado de cobertura y el ángulo de Tönnis. A nivel femoral, es ventajoso para medir el ángulo alfa, la versión femoral y el ángulo del cuello femoral, además de permitir la evaluación de la versión combinada de la articulación de la cadera.
El diagnóstico del PFA requiere un enfoque integral que combine una anamnesis detallada, un examen físico exhaustivo y el uso adecuado de estudios de imagen. La superposición de síntomas con otras patologías de la cadera y de la columna hace que la identificación precisa del PFA sea desafiante, por lo que es esencial realizar una evaluación profunda para garantizar un diagnóstico correcto. La clave está en la identificación precisa de las características clínicas del paciente y la realización de maniobras específicas para diferenciar el PFA de otras posibles causas de dolor en la cadera.
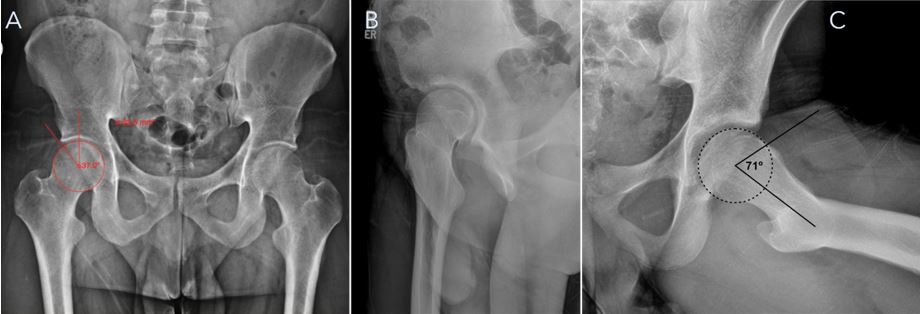
Figura 4. A) Proyección anteroposterior de pelvis con la medición del ángulo lateral centro-borde o de Wiberg, con valores normales entre 25 y 40°. B) Proyección de falso perfil, útil para evaluar lesiones en la parte anterior del acetábulo. C) Proyección de Dunn, en la que se observa el ángulo alfa para detectar lesiones tipo Cam en la unión cuello-cabeza del fémur. Se considera patológico un ángulo superior a 55°
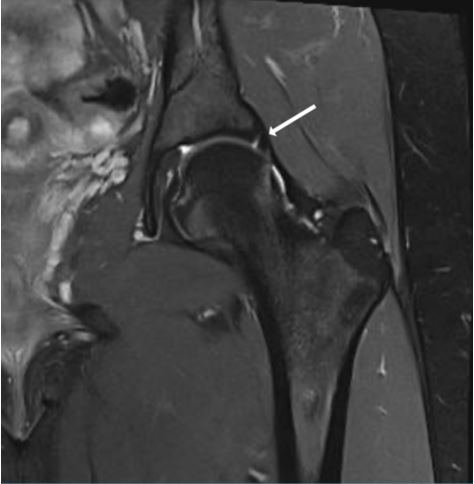
Figura 5. Resonancia magnética de cadera izquierda en corte coronal. Se observa una lesión del labrum indicada por la flecha
TRATAMIENTO Y RESULTADOS
El abordaje de esta patología debe ser multidisciplinario. Generalmente se inicia con un tratamiento conservador y, en caso de no observarse mejoría de la sintomatología, se recurre a una opción quirúrgica.
Tratamiento conservador
Comúnmente el tratamiento inicial está dirigido a pacientes con clínica leve a moderada de PFA y pruebas complementarias que respalden el diagnóstico, ya que puede proporcionar una clara mejoría de su sintomatología6,17. Se compone básicamente de ejercicios de fisioterapia, modificación de estilo de vida, medicación oral (antiinflamatorios no esteroideos) y/o infiltraciones de la articulación6.
En cuanto a la fisioterapia, esta debe estar dirigida a conseguir una movilidad óptima y fortalecer la musculatura que rodea la cadera (glúteos, abductores y rotadores) y el centro. Se busca conseguir una corrección de posibles desequilibrios musculares y mejorar el control motor6. Debe ser una fisioterapia supervisada y adaptada a las necesidades individuales de cada paciente y a su nivel deseado de función. Los hitos del tratamiento incluyen movilización articular, ejercicios terapéuticos, movilidad de tejidos blandos, estiramientos y ejercicios de control motor, además de evitar posiciones que puedan causar pinzamiento. Las sesiones de ejercicio pueden variar en frecuencia y número según el centro de rehabilitación, comenzando bajo la supervisión de un fisioterapeuta experimentado y continuar en centros de rehabilitación o en casa18.
Un metaanálisis publicado recientemente, que estudiaba el tratamiento fisioterápico como el tratamiento inicial en PFA, concluyó que es importante individualizar cada tratamiento de fisioterapia adaptándolo a las características de cada paciente, y que añadir ejercicios de fortalecimiento del centro en los programas de rehabilitación era más efectivo en la recuperación que hacer una fisioterapia exclusivamente enfocada a la cadera6.
La infiltración de corticosteroides o de sustancias biológicas intraarticulares es un procedimiento relativamente común en el tratamiento del PFA. Los tratamientos biológicos pueden ser autólogos o derivados sintéticos, por ejemplo, el ácido hialurónico. La infiltración de anestésico local de manera aislada se utiliza para el diagnóstico de patología articular de cadera (en este caso PFA) especialmente en los casos en los que el paciente no refiere una clínica clara o se superponen otras patologías, como dolor lumbar o trocantéreo que dificultan el diagnóstico. El resto de las infiltraciones se aplican para el tratamiento del dolor, generalmente junto con el tratamiento fisioterápico en pacientes en los que se opta de forma inicial por manejo conservador (Fig. 6)5. Dichos pacientes son aquellos que presentan clínica leve/moderada de dolor con las maniobras exploratorias sin gran impedimento para la actividad diaria normal, o bien, pacientes no candidatos a cirugía artroscópica por degeneración articular avanzada como hablaremos más adelante. Actualmente no existe un consenso estandarizado en cuanto a la elección de los diferentes tipos de infiltraciones, puesto que la evidencia científica existente para el tratamiento conservador del PFA es muy variada en resultado. En nuestra práctica clínica habitual, preferimos iniciar el tratamiento con una infiltración de corticosteroide y anestésico local (utilizamos 2.0 ml o 40 mg de acetato de metilprednisolona, 2.0 ml al 1 % de lidocaína y 1.0 ml al 0.5 % de bupivacaína) además del tratamiento fisioterápico personalizado para cada paciente y la correspondiente modificación de la actividad. En caso de que el dolor regrese y el paciente quiera continuar con dicho tratamiento, no recomendamos más corticoesteroides. En su lugar, se opta por continuar con inyecciones de plasma rico en plaquetas (PRP, sistema de Arthrex®) y/o ácido hialurónico (empleamos más frecuentemente TriVisc®, Triluron®, Gelsyn®, Monovisc® u Orthovisc®). Nuestra recomendación es administrar una serie de tres inyecciones, una por semana. Las infiltraciones se realizan en consulta, guiadas mediante la utilización de una sonda ecográfica. Este tratamiento se podría repetir cada seis meses.
Tratamiento quirúrgico
En caso de que el tratamiento conservador resultare subóptimo tras un período considerable, se debe plantear la corrección quirúrgica, esta se realiza, en la mayoría de los casos, de forma artroscópica (el objetivo es la preservación de la articulación efectuando reparación de labrum, femoroplastia y/o acetabuloplastia) (Fig. 7)19. Ante una sintomatología severa que comprometa significativamente la calidad de vida del paciente, puede indicarse tratamiento quirúrgico como primera opción.
En una revisión sistemática que analizaba resultados de pacientes jóvenes y activos con tratamiento fisioterápico frente a tratamiento artroscópico, se evidenció, a corto plazo, la superioridad de este último (mejor control de dolor y mayor ganancia de movilidad). Entre los pacientes no quirúrgicos analizados, el 52 % cruzó a tratamiento quirúrgico destacando la efectividad de la cirugía18. Otro metaanálisis publicado mostró que la artroscopia es superior a la fisioterapia en cuanto a mejoras en calidad de vida de los pacientes a corto plazo (doce meses), pero a los veinticuatro meses no se observaron diferencias significativas, haciendo alusión a que se deberían realizar más estudios para determinar su eficacia a largo plazo20. Sin embargo, recientemente, se han publicado dos estudios con más de diez años de seguimiento en pacientes jóvenes y adultos (>40 años) intervenidos de PFA con reparación de labrum, con un resultado claramente positivo a favor del procedimiento artroscópico. Se destacan la eficacia y durabilidad del tratamiento también a largo plazo21,22. Por lo tanto, la cirugía artroscópica de cadera es un tratamiento que dispone cada vez más evidencia favorable para tratar PFA, evitar daños adicionales al labrum, el cartílago y posiblemente prevenir la progresión a osteoartritis (OA). Ofrece un excelente pronóstico a largo plazo, menor daño en los tejidos blandos y una recuperación más rápida (Fig. 8)19.
Profundizando ligeramente en los puntos clave de la cirugía artroscópica, se prefiere a nivel general la reparación del labrum frente al desbridamiento de la lesión.
Es deseable su reparación anatómica mediante anclajes en su posición natural del borde acetabular, con la intención de restaurar la correcta lubricación, distribución de cargas y estabilidad de la articulación. Se ha visto que la mayoría de las lesiones tienen una longitud de tres horas y que se encuentran en la mayoría de los casos entre las 12 h y las 3 h según un esquema tipo reloj.
En los casos de lesiones graves del labrum en los que la reparación no es viable, se han visto buenos resultados con la reconstrucción (Fig. 9) utilizando aloinjerto para reemplazar el sector lesionado23.
En cuanto a la necesidad de cierre, o no, de la cápsula articular, es un tema que ha creado controversia en la literatura. Hoy en día se ha demostrado que con el correcto cierre capsular se obtienen mejores resultados clínicos postoperatorios, una recuperación más rápida y se evitan complicaciones derivadas de la cirugía, como la inestabilidad coxofemoral24,25. Por otro lado, se han desarrollado varios procedimientos adyuvantes para ser utilizados al terminar la cirugía con el objetivo de mejorar los resultados. Son tratamientos biológicos que incluyen, entre otros, infiltración de aspirado de concentrado de médula ósea5. Si bien hoy en día no existe evidencia sólida acerca de su resultado, se ha visto que podría ser beneficioso en cuanto a dolor postoperatorio5,26.
Existen otros procedimientos quirúrgicos, como la luxación abierta o el miniabordaje anterior de cadera para tratar dichas deformidades. Las técnicas abiertas se reservan, por lo general, para deformidades de mayor tamaño en las que la artroscopia pueda resultar dificultosa o insuficiente para la reparación quirúrgica. Aunque todavía hay evidencia científica que respalda la utilización de técnicas abiertas, la artroscopia podría proporcionar mejores resultados en términos de alivio de dolor, calidad de vida y menores tasas de recurrencia27.
Pese a que la evidencia actual es insuficiente para definir el umbral de artritis a partir del cual se presupone que la corrección mediante artroscopia pueda ser insuficiente, un reciente consenso de expertos concluye que los pacientes con un grado Tönnis de 1 o superior, o un espacio articular de 2 mm o menos, son menos propensos a beneficiarse de la artroscopia y serían mejores candidatos a artroplastia total de cadera19. Por otro lado, un estudio que analizaba factores que influyen en los resultados clínicos de la artroscopia de cadera concluyó que pacientes con menor edad, mayor alfa y que fueron sometidos a reparación capsular obtuvieron mejoras clínicas más rápido que aquellos sin esos factores. Se observó que pacientes con mayor edad y aquellos que tenían reclamaciones pendientes por compensación laboral tardaban más en el proceso de recuperación25.
En la Tabla 1 se resumen las indicaciones que una reunión de expertos sintetizó ante la necesidad de establecer indicaciones claras para la artroscopia de cadera en pacientes con PFA19.
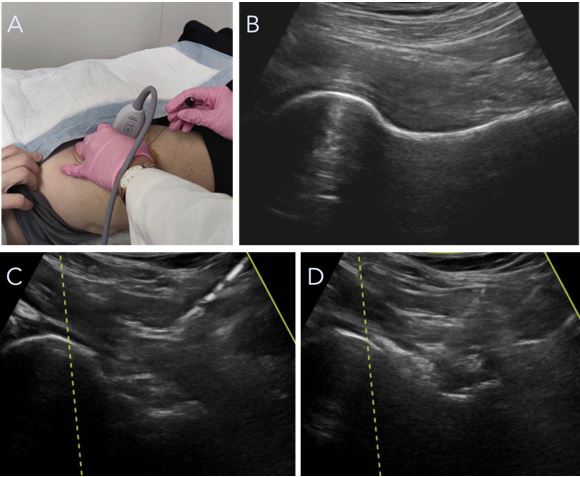
Figura 6. A) Infiltración de cadera ecoguiada. B) Imagen ecográfica de cabeza y cuello femoral. C) Aguja en dirección a cuello femoral proximal. D) Imagen hiperecogénica en cuello y cabeza femoral que indica localización de infiltración.
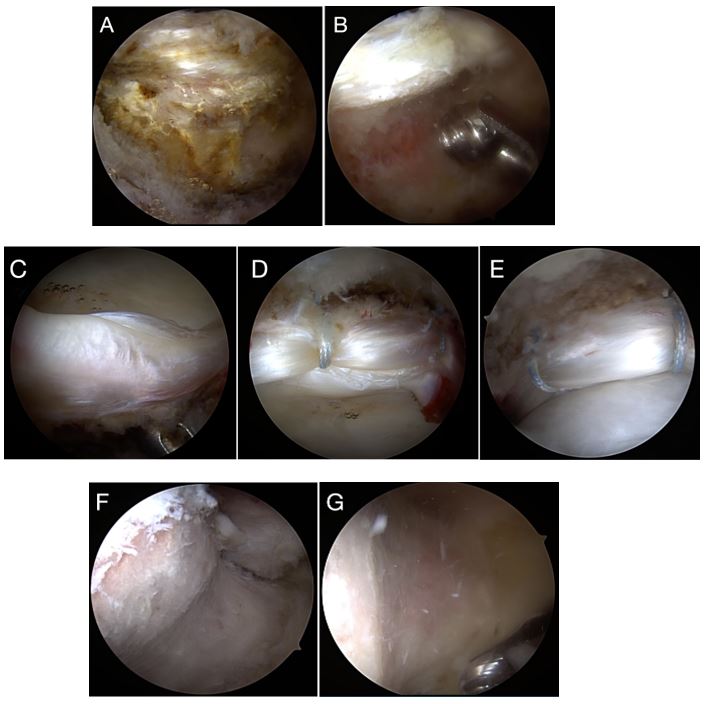
Figura 7. Cirugía de reparación de PFA. A) Morfología tipo Pincer. B) Acetabuloplastia. C) Rotura de labrum, imagen de labrum abombado (bubble lesion). D) Reparación de labrum con dos implantes de sutura. E) Adaptación de la cabeza femoral al labrum reparado. F) Morfología tipo Cam. G) Femoroplastia.
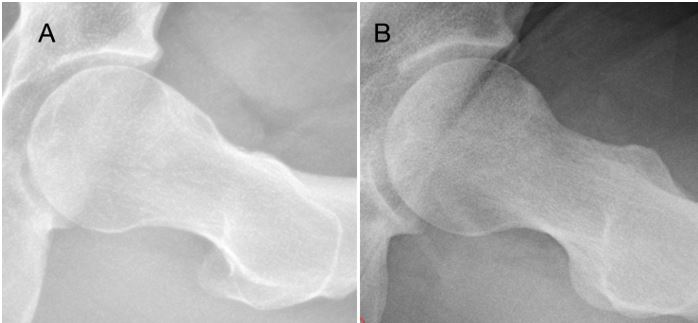
Figura 8. Radiografías. A) Prequirúrgica. B) Postquirúrgica tras femoroplastia artroscópica
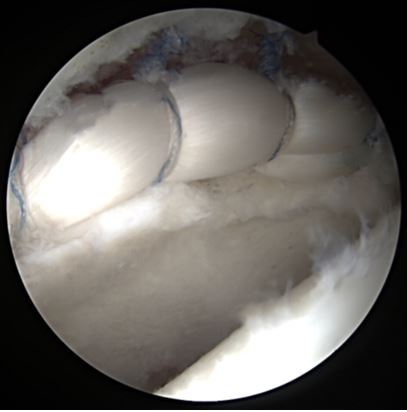
Figura 9. Reconstrucción de labrum con injerto de tibial anterior
Tabla 1. Resumen de indicaciones y contraindicaciones más recientes de cirugía artroscópica en PFA

Indicaciones de cirugía
- Pacientes sintomáticos con PFA, especialmente aquellos con un espacio articular conservado (grado Tönnis <1) que no hayan respondido a tratamiento conservador. Dolor que empeora la calidad de vida del paciente y/o que interfiere en las actividades de la vida diaria.
- Pacientes jóvenes (<50 años), ya que se ha demostrado que puede prevenir la formación de osteoartritis en el futuro.
Contraindicaciones de cirugía
- Pacientes asintomáticos. No se recomienda cirugía profiláctica para pacientes asintomáticos con deformidades tipo Cam o Pincer, lesión del labrum, etc. No hay evidencia científica que respalde la cirugía en el paciente con un PFA asintomático.
- Pacientes con artritis moderada (grado Tönnis 1 o más), o un espacio articular de 2 mm o menos tienen menos probabilidades de beneficiarse de una cirugía artroscópica y podrían ser mejores candidatos a una artroplastia total de cadera.
CONCLUSIÓN
El síndrome de pinzamiento femoroacetabular es una patología de cadera muy prevalente y cada vez más frecuente en el adolescente y adulto joven. Produce dolor, incapacidad y limitación de la movilidad. El diagnóstico se realiza a partir de signos (disminución de movilidad, sobre todo a la flexión y rotación interna), síntomas (dolor en cadera y región inguinal a la palpación y con el movimiento, dolor irradiado a muslo y rodilla) y pruebas de imagen (deformidad tipo Cam y/o Pincer, ángulo alfa y LCEA patológicos, lesión del labrum en RNM, lesión de cartílago).
La cirugía para PFA está indicada principalmente en el paciente joven con una articulación bien conservada que no ha mejorado con tratamiento conservador. El objetivo es corregir las deformidades óseas para prevenir la aparición o la progresión de la osteoartritis. Aunque la artroscopia es la técnica preferida actualmente, ya que ha demostrado buenos resultados postoperatorios con bajo riesgo de complicaciones, algunas deformidades o casos avanzados pueden requerir procedimientos más invasivos. No se recomienda cirugía para casos asintomáticos o con artritis avanzada. La decisión quirúrgica debe basarse en la severidad de los síntomas, las deformidades morfológicas y la condición articular, con un enfoque personalizado para cada paciente.