RESUMEN
Introducción: la displasia limítrofe de cadera representa un desafío diagnóstico y terapéutico. La indicación de artroscopia continúa siendo motivo de debate.
Objetivos: evaluar los resultados funcionales y radiográficos de la artroscopia de cadera por vía extraarticular (outside-in), asociada a plicatura capsular, en pacientes con diagnóstico de displasia limítrofe.
Materiales y métodos: se realizó un estudio retrospectivo de 17 pacientes (74 % mujeres; edad media de 37 años) sometidos a artroscopia de cadera entre 2020 y 2022. Se evaluaron las escalas Harris Hip Score (HHS), Hip Outcome Score para actividades de la vida diaria (HOS-ADL) y deportes (HOS-SPORT), y la escala visual analógica (EVA) para dolor. Radiográficamente se analizaron el ángulo alfa, el ángulo de Tönnis y el ángulo centro-borde lateral (LCEA). Se aplicaron pruebas estadísticas para comparar valores preoperatorios y postoperatorios, considerando un nivel de significancia estadística de p <0.05.
Resultados: se observó una mejoría significativa en el HHS (54.4 a 81.1; p = 0.001), HOS-ADL (64.1 a 91.2; p = 0.001), HOS-SPORT (50.4 a 87.7; p = 0.001) y reducción del dolor en EVA (8.0 a 1.4; p <0.001). Radiográficamente, se registró disminución del ángulo alfa (61.3° a 53.7°; p <0.004). No se reportaron complicaciones mayores.
Conclusión: la artroscopia de cadera por vía extraarticular en pacientes con displasia limítrofe demostró mejorar significativamente los resultados funcionales y radiográficos, constituyendo una alternativa válida y segura en pacientes cuidadosamente seleccionados.
Palabras clave: Displasia limítrofe de cadera; Artroscopia de cadera; Plicatura capsular; Resultados funcionales; Resultados radiográficos
Nivel de evidencia: IV. Estudio de Cohorte Retrospectivo.
Functional and Radiographic Outcomes of Hip Arthroscopy in Patients with Borderline Dysplasia
ABSTRACT
Objectives: to evaluate the functional and radiographic outcomes of extra-articular (outside-in) hip arthroscopy associated with capsular plication in patients diagnosed with borderline hip dysplasia.
Materials and methods: a retrospective study was conducted including 17 patients (74% women; mean age was 37 years) who underwent hip arthroscopy between 2020 and 2022. Functional outcomes were assessed using the Harris Hip Score (HHS), the Hip Outcome Score for activities of daily living (HOS-ADL) and sports (HOSSPORT), and the visual analog scale (VAS) for pain. Radiographic evaluation included the alpha angle, Tönnis angle, and lateral center-edge angle (LCEA). Statistical analyses were performed to compare preoperative and postoperative values, considering a level of statistical significance of p <0.05.
Results: a significant improvement was observed in HHS (54.4 to 81.1; p = 0.001), HOS-ADL (64.1 to 91.2; p = 0.001), HOS-SPORT (50.4 to 87.7; p = 0.001), and a significant reduction in pain measured by VAS (8.0 to 1.4; p <0.001). Radiographically, a significant decrease in the alpha angle was observed (61.3° to 53.7°; p <0.004). No major complications were reported.
Conclusion: extra-articular hip arthroscopy with capsular plication in patients with borderline hip dysplasia resulted in significant functional and radiographic improvements, representing a safe and valid treatment alternative in carefully selected patients.
Keywords: Borderline hip dysplasia; Hip arthroscopy; Capsular plication; Functional outcomes; Radiographic outcomes
Level of Evidence: IV. Retrospective Cohort Study.
INTRODUCCIÓN
La displasia de cadera es una patología cuyo tratamiento continúa siendo motivo de debate. La osteotomía periacetabular (PAO, las siglas por su nombre en inglés) ha sido propuesta como una opción terapéutica con resultados satisfactorios, especialmente en el manejo de la displasia de cadera en adultos jóvenes.1 Sin embargo, si bien la PAO ha demostrado buenos resultados funcionales y tasas de preservación articular a largo plazo, se trata de un procedimiento técnicamente demandante y con una morbilidad atendible, que incluye pérdida sanguínea significativa, necesidad de cuidados intensivos y un perfil de complicaciones mayor en comparación con procedimientos mínimamente invasivos.2,3
En este contexto, el desarrollo de técnicas menos invasivas, como la artroscopia de cadera, ha surgido como una alternativa orientada a reducir la morbilidad quirúrgica y mejorar la recuperación funcional a corto y mediano plazo.4 Estudios recientes han demostrado que, en pacientes con displasia limítrofe y criterios estrictos de selección, este procedimiento puede ofrecer resultados clínicos satisfactorios y comparables a los obtenidos con la PAO, particularmente en pacientes con ángulos de cobertura entre 20° y 25°.5,6 No obstante, su indicación en este subgrupo de pacientes aún genera controversias, sobre todo por el potencial riesgo de inestabilidad postoperatoria.
Con todo, la artroscopia de cadera presenta ventajas claras frente a la PAO, como menor tiempo quirúrgico, menor morbilidad postoperatoria y una recuperación funcional más rápida.7 Además, permite abordar patologías frecuentemente asociadas, como el pinzamiento femoroacetabular y la microinestabilidad, ofreciendo una solución integral sin la necesidad de procedimientos invasivos.8,9 Sin embargo, la mayoría de los estudios publicados se centran en técnicas intraarticulares, lo que genera un vacío en la literatura respecto de los resultados clínicos y radiográficos de abordajes extraarticulares en pacientes con displasia limítrofe.
El abordaje extraarticular (outside-in) permite acceder inicialmente al compartimento periférico sin necesidad de tracción, lo que podría reducir los tiempos, disminuir el riesgo de lesiones labrales iatrogénicas y minimizar las complicaciones neurológicas asociadas al procedimiento.9,10 Asimismo, este enfoque facilita el manejo temprano de la cápsula articular, aspecto particularmente relevante en pacientes con displasia limítrofe.
La plicatura capsular ha cobrado especial relevancia en el tratamiento de pacientes con displasia limítrofe y signos de microinestabilidad, ya que contribuye a restaurar la estabilidad de la cadera mediante el refuerzo de las estructuras capsulares. Estudios previos han demostrado que una adecuada reparación capsular se asocia con mejores resultados funcionales y mayor estabilidad articular, especialmente en pacientes con alta demanda funcional o deportiva.11,12
La hipótesis de este estudio fue que la artroscopia de cadera mediante este abordaje permitía obtener resultados funcionales y radiográficos satisfactorios en este grupo de pacientes con una baja tasa de complicaciones. El objetivo fue evaluar los resultados funcionales y radiográficos de la artroscopia de cadera por vía extraarticular (outside-in), asociada a plicatura capsular, en pacientes con diagnóstico de displasia limítrofe.
MATERIALES Y MÉTODOS
Se realizó un estudio retrospectivo observacional a partir de la base de datos de nuestra institución, que incluyó pacientes intervenidos quirúrgicamente entre enero de 2020 y diciembre de 2022 con diagnóstico de displasia limítrofe (borderline) de cadera. Este fue establecido mediante una evaluación clínica integral basada en la tríada de anamnesis, examen físico y estudios por imágenes.
El protocolo del estudio fue aprobado por el Comité de Ética institucional y todos los pacientes firmaron un consentimiento informado durante su internación ambulatoria, autorizando el uso de los datos con fines de investigación. No se realizó cálculo muestral debido a la naturaleza retrospectiva del estudio.
Criterios de inclusión- Pacientes con ángulo centro-borde lateral (LCEA) entre 20° y 25° en radiografía anteroposterior de pelvis.
- Evidencia de lesión labral en resonancia nuclear magnética.
- Ángulo de McKibbin entre 20° y 40°, sin aumento de la anteversión ni retroversión acetabular.
- Respuesta positiva al test diagnóstico con lidocaína intraarticular.
- Arco de Shenton incongruente.
- Ángulo de Tönnis mayor a 15°
- Ángulo centro-borde anterior menor a 17°
- Ángulo cuello-diáfisis (CCD) mayor a 135°.
- Tönnis grado II o mayor.
- Delaminación condral intraoperatoria severa (Konan III-IV).
- Evidencia de lesión condral preoperatoria en resonancia magnética.
- Lesión condral intraoperatoria de la cabeza femoral (ICRS I-IV).
- Ángulo femoroepifisario de Beck menor a 0°.
- Displasias secundarias a patologías de la infancia (enfermedad de Perthes, epifisiolisis, secuelas infecciosas).
- Índice de extrusión femoral mayor a 30 %.
Todos los pacientes incluidos fueron sometidos a una evaluación clínico-radiológica completa. Se utilizaron los puntajes funcionales Harris Hip Score (HHS), Hip Outcome Score para actividades de la vida diaria (HOS-ADL), Hip Outcome Score para deportes (HOSSPORT) y la Escala Visual Analógica (EVA) para el dolor. Asimismo, se registraron limitaciones del rango de movilidad a 90° de flexión y se evaluaron criterios clínicos de microinestabilidad y el puntaje de Beighton/Brighton.
La evaluación por imágenes incluyó radiografías de pelvis anteroposterior, proyección de Lowenstein y de Dunn, resonancia nuclear magnética (RNM) de al menos 1.5 Tesla con cortes acetabulares radiales, y tomografía computada con reconstrucciones radiales para la evaluación detallada de deformidades femorales y acetabulares mediante mediciones angulares con distribución horaria. El punto de corte para el diagnóstico de displasia limítrofe fue un ángulo centro-borde lateral (LCEA de Wiberg) entre 20° y 25° (Fig. 1). La RNM fue utilizada para la detección de patología labral y/o condral asociada (Fig. 2). Las características demográficas y clínicas de la muestra se detallan en la Tabla 1.
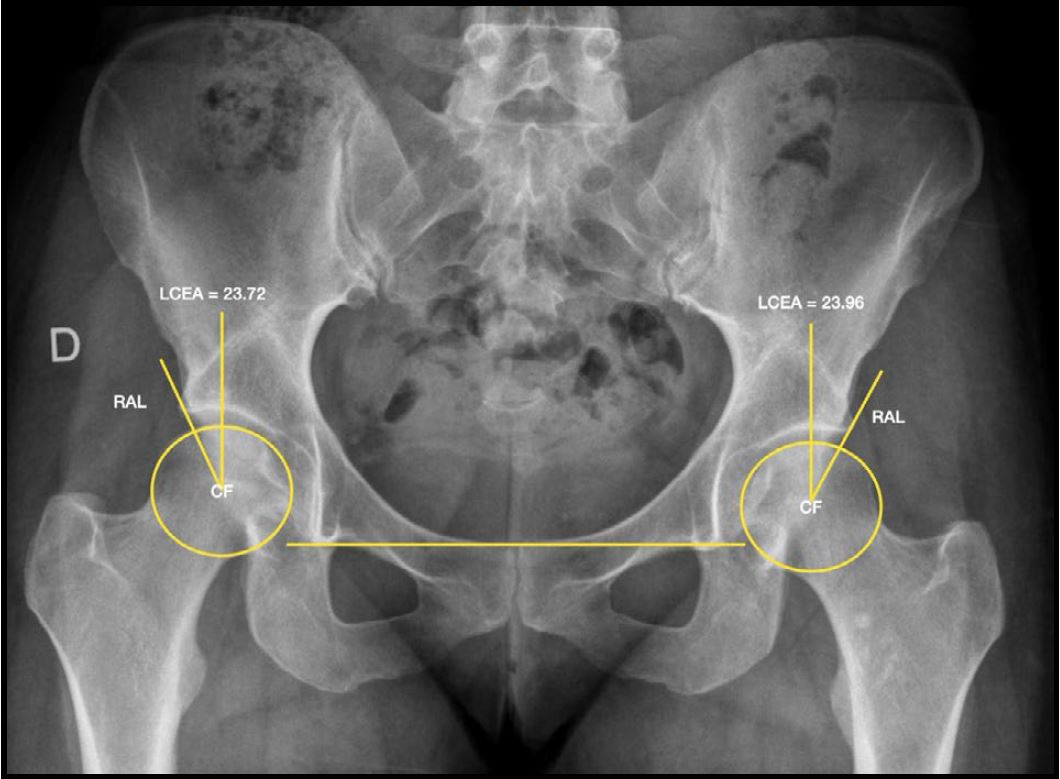
Figura 1. Radiografía A-P de pelvis que muestra la medición del ángulo centro-borde lateral (LCEA de Wiberg) en ambas caderas. Se señalan el centro de la cabeza femoral (CF) y el reborde acetabular lateral (RAL) como referencias anatómicas para la medición del ángulo de cobertura acetabular.
Las mediciones radiográficas incluyeron el ángulo alfa, el ángulo de Tönnis y el ángulo centro-borde lateral (LCEA). Las evaluaciones postoperatorias fueron realizadas por dos observadores independientes. No se realizó un análisis formal de concordancia interobservador.
Técnica quirúrgicaTodos los procedimientos fueron realizados por el mismo equipo quirúrgico. El paciente fue colocado en decúbito supino sobre mesa de tracción bajo anestesia raquídea complementada con neuroleptoanalgesia. Se utilizaron dos portales artroscópicos (anterolateral y anterior medio modificado). Siguiendo la técnica outside-in, se accedió inicialmente al espacio pericapsular sin necesidad de tracción.
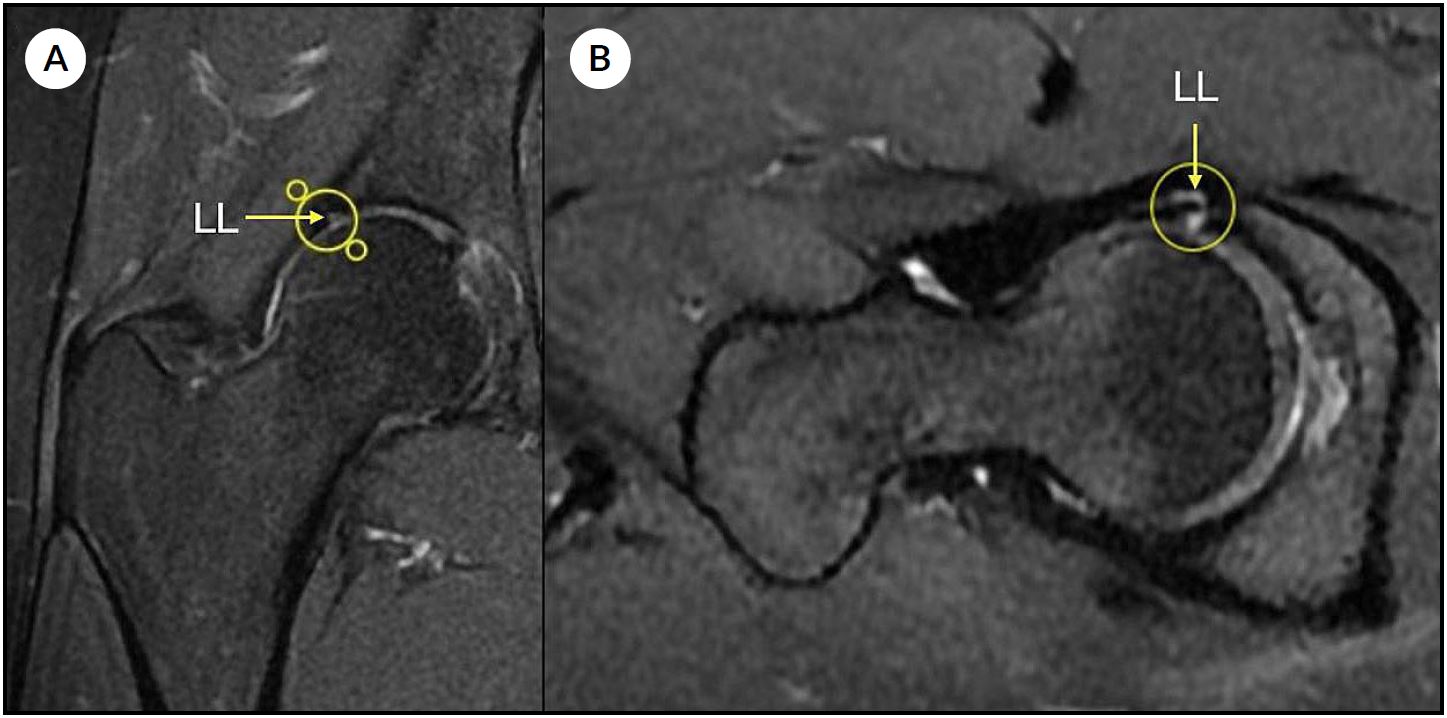
Figura 2. Resonancia magnética de cadera (Secuencia T2). A) Corte coronal que evidencia lesión labral (LL) anterosuperior. B) Corte axial en el que se identifica lesión labral (LL). La flecha y el círculo en ambas imágenes señalan el área de lesión.
Se identificaron como referencias anatómicas el glúteo menor en sentido posterior y el músculo iliocapsularis en sentido anterior, junto con la porción refleja del recto anterior y el tensor de la fascia lata.
A través de este intervalo se expuso la cápsula anterolateral y se efectuó una capsulotomía longitudinal, permitiendo el acceso al compartimiento periférico.
Posteriormente, se realizó la disección capsulolabral, la acetabuloplastia marginal y se inició el tiempo de tracción. La reparación labral se hizo mediante 2 a 4 arpones de 1.9 a 3.0 mm. En el compartimento periférico se corrigió la deformidad femoral cuando estuvo presente y, al finalizar, se realizó la plicatura capsular mediante suturas longitudinales y cierre sagital, utilizando entre 2 y 4 suturas hasta lograr estabilidad articular frente a maniobras dinámicas (Fig. 3).
Rehabilitación postoperatoriaTodos los pacientes siguieron un protocolo de rehabilitación estandarizado. Se permitió la carga de peso según tolerancia durante las primeras 2 semanas con asistencia de bastones canadienses. Se restringieron la extensión, la rotación externa y la flexión profunda de la cadera durante el primer mes. Al primer control postoperatorio se iniciaron ejercicios isométricos enfocados en glúteo medio y cuádriceps. A partir de la sexta semana se avanzó con un programa de rehabilitación progresiva según el protocolo institucional.
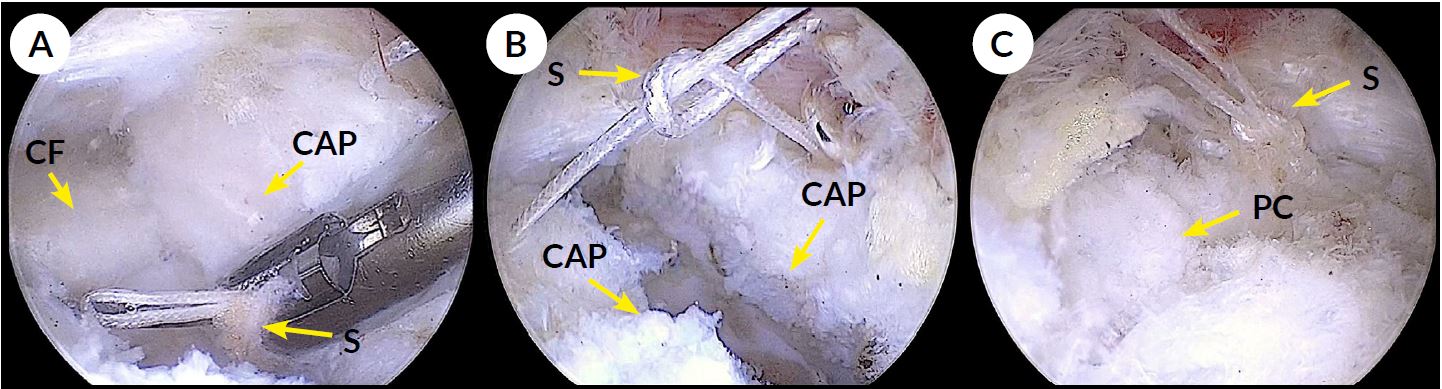
Figura 3. Visualización artroscópica de la plicatura capsular. A) Pasaje de sutura (S) a través de la cápsula articular (CAP). Se puede visualizar la cabeza femoral subyacente (CF). B) Anudamiento de la sutura (S) y cierre capsular (CAP). C) Visualización de plicatura capsular (PC) definitiva.
Todos los pacientes completaron un seguimiento mínimo de 24 meses, sin registrarse pérdidas durante dicho período. Para el análisis estadístico se utilizó el software SPSS® (IBM Corp., Armonk, NY, EE. UU.).
Se aplicó la prueba de Wilcoxon para muestras apareadas para comparar los valores preoperatorios y postoperatorios, considerando un nivel de significación estadística de p <0.05.
RESULTADOS
Se incluyeron 17 pacientes, de los cuales 4 presentaron compromiso bilateral, con un total de 21 caderas evaluadas. Los análisis de los resultados funcionales se realizaron por paciente, mientras que las evaluaciones radiográficas se efectuaron por cadera. Todos los pacientes completaron un seguimiento mínimo de 24 meses.
La Fig. 4 muestra el diagrama de flujo de selección y seguimiento de los pacientes incluidos en el estudio.
Del total de pacientes, 14 fueron mujeres y 3, hombres (74 % y 26 %, respectivamente). La edad media fue de 37 años (rango, 22-49) y el índice de masa corporal (IMC) medio fue de 26.1 kg/m2 (rango, 22-32). La distribución por lateralidad fue de 9 caderas izquierdas (43 %) y 12 derechas (57 %). Ningún paciente requirió artroplastia total de cadera durante el período de seguimiento. Las características demográficas y clínicas de la muestra se detallan en la Tabla 1.
Resultados funcionalesLa evolución funcional fue evaluada mediante el Harris Hip Score (HHS), el Hip Outcome Score para actividades de la vida diaria (HOS-ADL), el Hip Outcome Score para deportes (HOS-SPORT) y la Escala Visual Analógica (EVA) para el dolor.
El HHS presentó una media de 54.4 ± 8.1 puntos en el preoperatorio, que mejoró significativamente a 81.1 ± 6.5 puntos al control a los 2 años de seguimiento (p <0.001) (Tabla 2). De acuerdo con la categorización del HHS, se observaron 8 casos con evolución excelente, 6 con resultados buenos y 3 casos con resultados insatisfactorios (HHS <70).
| Variable | Valor |
|---|---|
| Pacientes, n | 17 |
| Sexo femenino, n (%) | 12 (74 %) |
| Sexo masculino, n (%) | 5 (26 %) |
| Edad media (años) | 37 (rango, 22-49) |
| IMC medio (kg/m²) | 26.1 (rango, 22-32) |
Características de la muestra: incluye edad, sexo e índice de masa corporal (IMC).
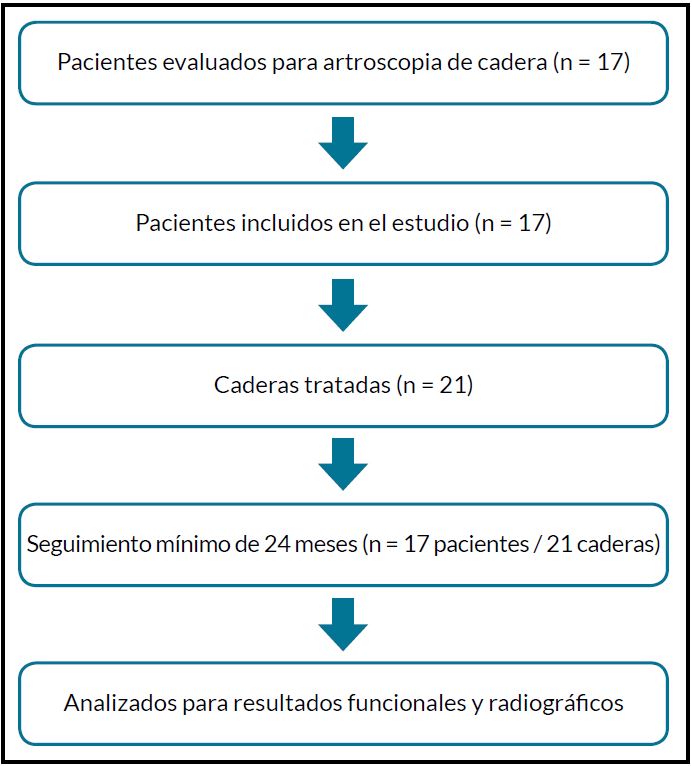
Figura 4. Diagrama de flujo de los pacientes incluidos en el estudio.
El dolor evaluado mediante EVA mostró una disminución significativa, con una media preoperatoria de 8.0 ± 1.2 puntos, que descendió a 1.4 ± 0.9 puntos al seguimiento a 2 años (p <0.001) (ver Tabla 2). Al momento del último control, 14 pacientes se encontraban sin dolor, mientras que 6 casos presentaban dolor leve a moderado y 1 caso persistía con dolor severo.
Además, se observó una mejoría significativa en los puntajes HOS-ADL y HOS-SPORT, con incrementos estadísticamente significativos en comparación con los valores preoperatorios (p <0.001 en ambos casos). La mayor magnitud de mejoría se evidenció en el dominio deportivo (HOS-SPORT) reflejando una recuperación funcional relevante para actividades de mayor demanda (Fig. 5).
En el subgrupo de 3 pacientes con resultados insatisfactorios en el HHS, se observaron signos clínicos compatibles con microinestabilidad residual y una mayor demanda funcional, lo que podría estar asociado a la menor respuesta clínica observada. No se identificaron diferencias significativas en los resultados funcionales según lateralidad, sexo o edad de los pacientes.
Resultados radiográficosLas evaluaciones radiográficas incluyeron la medición del ángulo alfa, el ángulo de Tönnis y el ángulo centro-borde lateral (LCEA). El primero presentó una media de 61.3° ± 6.2° en el preoperatorio, que disminuyó a 53.7° ± 5.1° a los 2 años de seguimiento; la reducción es estadísticamente significativa (p <0.004).
No se observaron cambios clínicamente relevantes en el ángulo de Tönnis ni en el LCEA durante el período de seguimiento.
| Variable | Preoperatorio (media ± DE) | Postoperatorio (media ± DE) | Valor p |
|---|---|---|---|
| HHS | 54.4 ± 8.1 | 81.1 ± 6.5 | <0.001 |
| HOS-ADL | 64.1 ± 7.3 | 91.2 ± 5.9 | <0.001 |
| HOS-SPORT | 50.4 ± 9.5 | 87.7 ± 6.2 | <0.001 |
| EVA | 8.0 ± 1.2 | 1.4 ± 0.9 | <0.001 |
HHS: Harris Hip Score; HOS-ADL: Actividades de la vida diaria; HOS-SPORT: Deportes; EVA: dolor. Prueba de Wilcoxon para muestras apareadas.
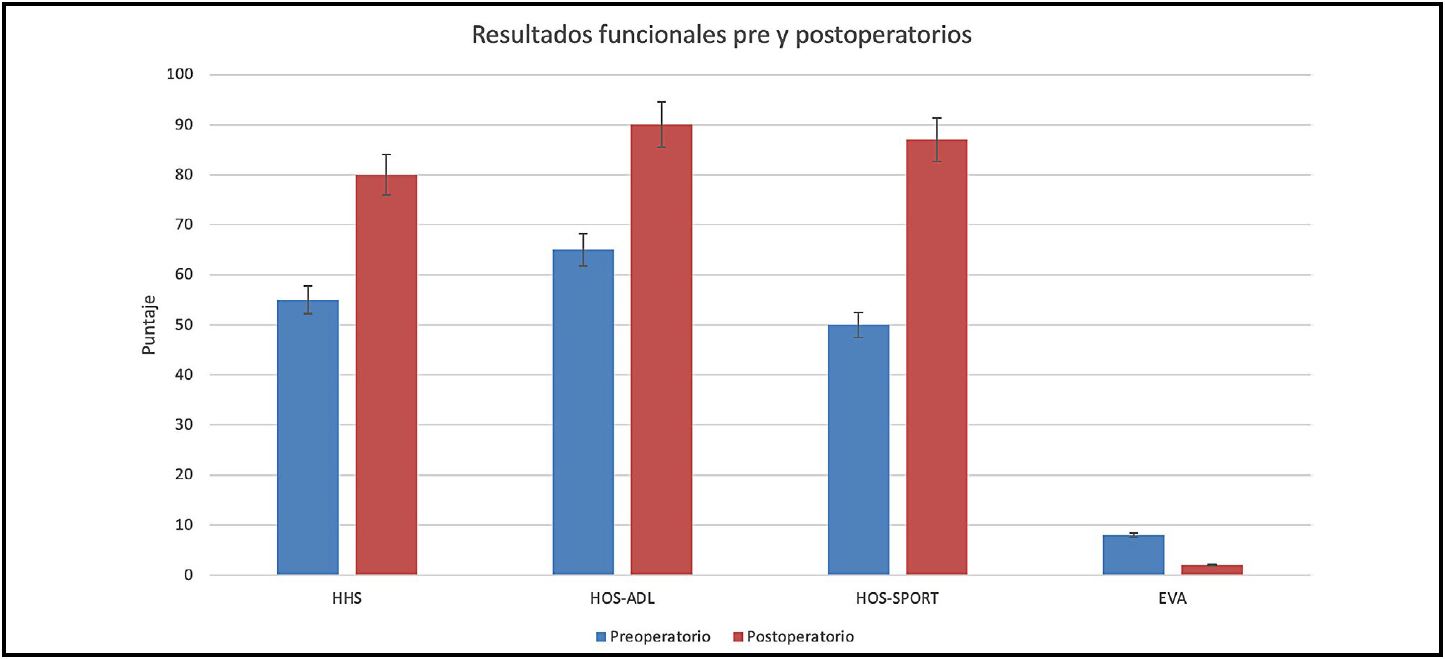
Figura 5. Evolución de los puntajes en el período preoperatorio y postoperatorio.
DISCUSIÓN
Los principales hallazgos de este estudio demuestran que la artroscopia de cadera por vía extraarticular (outside-in), asociada a plicatura capsular, permite obtener mejorías funcionales y radiográficas significativas en pacientes con displasia limítrofe cuidadosamente seleccionados, con una baja tasa de complicaciones y una evolución particularmente favorable en el dominio deportivo.
El tratamiento de la displasia de cadera en el adulto joven continúa siendo un tema controvertido, especialmente en relación con el umbral de indicación de la osteotomía periacetabular (PAO), considerada el procedimiento de referencia en displasias más severas.1-3,5,7 Si bien la PAO ha demostrado buenos resultados funcionales y tasas de preservación articular a largo plazo, se trata de una técnica quirúrgica demandante, asociada a una morbilidad significativa, elevada pérdida sanguínea, necesidad de cuidados intensivos y un perfil de complicaciones no despreciable.2,5,13-15 Estas limitaciones han impulsado el desarrollo y la evaluación de alternativas menos invasivas, particularmente en el subgrupo de pacientes con displasia limítrofe.4,10
En este contexto, la artroscopia de cadera ha ganado interés como opción terapéutica en pacientes seleccionados, permitiendo abordar de manera simultánea patologías asociadas frecuentes, como el pinzamiento femoroacetabular y la microinestabilidad.6,8,9,16,17
Estudios previos han demostrado mejorías significativas en escalas funcionales luego de la artroscopia en displasia limítrofe, aunque con resultados variables y tasas de reintervención dependientes de los criterios de selección utilizados.18-23 Nuestros resultados se alinean con estas series, mostrando mejorías clínicas relevantes cuando se aplican criterios estrictos de inclusión y exclusión.
Un aspecto distintivo del presente trabajo es el uso sistemático de un abordaje extraarticular (outside-in).
Este enfoque permite reducir el tiempo de tracción, disminuir el riesgo de lesiones labrales iatrogénicas y minimizar las complicaciones neurológicas asociadas a la tracción prolongada.9,12 También facilita una evaluación temprana y un manejo más controlado de la cápsula articular, lo cual resulta particularmente relevante en pacientes con displasia limítrofe, donde la estabilidad articular es un factor crítico para el resultado clínico.10,11
La plicatura capsular constituye otro componente central de nuestra estrategia quirúrgica. La marcada mejoría observada en el dominio deportivo (HOSSPORT), que fue el subíndice con mayor ganancia funcional, podría estar relacionada con el efecto estabilizador de la reparación capsular, especialmente en pacientes con alta demanda funcional. Estudios biomecánicos y clínicos previos han demostrado que una adecuada reparación capsular contribuye a mejorar la estabilidad articular y los resultados funcionales, particularmente en escenarios de microinestabilidad.19-21
En relación con los 3 casos con resultados insatisfactorios, se identificaron signos clínicos compatibles con microinestabilidad residual y una mayor demanda funcional. Si bien no es posible establecer una relación causal, estos factores podrían estar asociados a la menor respuesta clínica observada, lo que refuerza la importancia de una correcta selección de pacientes y de una evaluación exhaustiva de los factores de riesgo preoperatorios.6,9,11,12
El presente estudio presenta ciertas limitaciones: su diseño retrospectivo y el tamaño muestral reducido limitan la generalización de los resultados y la potencia estadística. Asimismo, el seguimiento disponible no permite evaluar la durabilidad de los resultados a largo plazo ni compararlos en términos de sobrevida articular con procedimientos reconstructivos como la PAO.2,5,7,15 La ausencia de un análisis formal de concordancia interobservador en las mediciones radiográficas y la falta de un grupo control constituyen limitaciones adicionales. No obstante, estas características son comparables a las de otras series clínicas publicadas con nivel de evidencia IV.18,22,23
A pesar de estas limitaciones, los resultados obtenidos son alentadores y aportan evidencia clínica adicional sobre el rol de la artroscopia de cadera por vía extraarticular en el tratamiento de la displasia limítrofe. Nuestros hallazgos refuerzan la relevancia de una selección rigurosa de pacientes y sugieren que el abordaje outside-in, combinado con plicatura capsular, podría ofrecer ventajas adicionales en términos de seguridad y recuperación funcional. Futuras investigaciones con mayor número de pacientes, diseños prospectivos y estudios comparativos serán necesarias para confirmar estos resultados y definir con mayor precisión el lugar de esta técnica dentro del algoritmo terapéutico de la displasia limítrofe.6,8,11,12
CONCLUSIÓN
La artroscopia de cadera por vía extraarticular en pacientes con displasia limítrofe demostró mejorar significativamente los resultados funcionales y radiográficos, constituyendo una alternativa válida y segura en pacientes cuidadosamente seleccionados.
REFERENCIAS
- Ganz R, Klaue K, Vinh TS, Mast JW. A new periacetabular osteotomy for the treatment of hip dysplasias. Technique and preliminary results. Clin Orthop Relat Res. 1988;(232):26–36
- Steppacher SD, Tannast M, Ganz R, Siebenrock KA. Mean 20-year follow-up of Bernese periacetabular osteotomy. Clin Orthop Relat Res. 2008;466(7):1633–1644
- Clohisy JC, Barrett SE, Gordon JE, Delgado ED, Schoenecker PL. Periacetabular osteotomy for the treatment of severe acetabular dysplasia. J Bone Joint Surg Am. 2005;87(2):2545–2549
- Domb BG, Lareau JM, Redmond JM. Combined hip arthroscopy and periacetabular osteotomy: indications, advantages, techniques, and complications. Arthrosc Tech. 2014 10;3(1):e95-e100
- Matsuo A, Jingushi S, Nakashima Y, eta al. Transposition osteotomy of the acetabulum for advanced-stage osteoarthritis of the hips. J Orthop Sci. 2009;14(3):266-73
- Clohisy JC, Carlisle JC, Beaule PE, et al. A systematic approach to the plain radiographic evaluation of the young adult hip. J Bone Joint Surg Am. 2008;90(Suppl 4):47–66
- Wells J, Millis M, Kim YJ, Bulat E, Miller P, Matheney T. Survivorship of the bernese periacetabular osteotomy: what factors are associated with long-term failure?. Clin Orthop Relat Res. 2017;475(2):396–405
- Domb BG, Redmond JM, Dunne KF, Stake CE, Gupta A. A matched-pair controlled study of microfracture of acetabular chondral lesions in the setting of femoroacetabular impingement: results at 2-year follow-up. Arthroscopy. 2015;31(4):628–634
- Kalisvaart MM, Safran MR. Hip instability treated with arthroscopic capsular plication. Knee Surg Sports Traumatol Arthrosc. 2017;25(1):24-30
- Matsuda DK, Wolff AB, Nho SJ, et al. Hip Dysplasia: Prevalence, Associated Findings, and Procedures From Large Multicenter Arthroscopy Study Group. Arthroscopy. 2017;34(2):444-453
- Adler KL, Giordano BD. The Utility of Hip Arthroscopy in the Setting of Acetabular Dysplasia: A Systematic Review. Arthroscopy. 2019;35(1):237-248
- Safran MR, Hariri S. Hip arthroscopy assessment tools and outcomes. Oper Tech Orthop. 2010;20(4):264–277
- Ganz R, Leunig M, Leunig-Ganz K, Harris WH. The etiology of osteoarthritis of the hip: an integrated mechanical concept. Clin Orthop Relat Res. 2008;466(2):264–272
- Siebenrock KA, Scholl E, Lottenbach M, Ganz R. Bernese periacetabular osteotomy. Clin Orthop Relat Res. 1999;(363):9–20
- Matheney T, Kim YJ, Zurakowski D, Matero C, Millis M. Intermediate to long-term results following the Bernese periacetabular osteotomy and predictors of clinical outcome: surgical technique. J Bone Joint Surg Am. 2010;92(Suppl 1 Pt 2):115–129
- Byrd JW, Jones KS. Hip arthroscopy in athletes. Clin Sports Med. 2001;20(4):749–761
- Parvizi J, Bican O, Bender B, et al. Arthroscopy for labral tears in patients with developmental dysplasia of the hip: a cautionary note. J Arthroplasty. 2009;24(6 Suppl):110–113
- Domb BG, Stake CE, Lindner D, El Bitar YF, Jackson TJ. Arthroscopic capsular plication and labral preservation in borderline hip dysplasia: two-year clinical outcomes of a surgical approach to a challenging problem. Am J Sports Med. 2013;41(11):2591–2598
- Kraeutler MJ, Garabekyan T, Pascual-Garrido C, Mei-Dan O. Hip instability: a review of hip dysplasia and other contributing factors. Muscles Ligaments Tendons J. 2016;6(3):343–353
- Khair MM, Grzybowski JS, Kuhns BD, Wuerz TH, Shewman E, Nho SJ. The effect of capsulotomy and capsular repair on hip distraction: a cadaveric investigation. Arthroscopy. 2017;33(3):559–565
- Kalisvaart MM, Safran MR. Hip instability treated with arthroscopic labral repair and capsular plication. Knee Surg Sports Traumatol Arthrosc. 2017;25(1):24-30
- Domb BG, Kyin C, Go CC, et al. Arthroscopic Circumferential Acetabular Labral Reconstruction for Irreparable Labra in the Revision Setting: Patient-Reported Outcome Scores and Rate of Achieving the Minimal Clinically Important Difference at a Minimum 2-Year Follow-up. Am J Sports Med. 2021;49(7):1750-1758
- Redmond JM, Gupta A, Stake CE, et al. Clinical results of hip arthroscopy for labral tears: a comparison between intraoperative platelet-rich plasma and bupivacaine injection. Arthroscopy. 2015;31(3):445-53