RESUMEN
Introduccion: el trasplante osteocondral autólogo es una técnica quirúrgica para el tratamiento de defectos osteocondrales. La evidencia sobre sus resultados en pacientes pediátricos y adolescentes es limitada.
Objetivos: el objetivo del presente estudio fue evaluar los resultados clínicos, radiográficos y por resonancia nuclear magnética (RNM) de una serie consecutiva de pacientes menores de 18 años tratados con trasplante osteocondral autólogo.
Materiales y métodos: se analizaron retrospectivamente los datos de 30 pacientes (33 rodillas). Se evaluaron las indicaciones quirúrgicas, las complicaciones perioperatorias y los resultados; clínicos: scores Pedi-IKDC, Lysholm, retorno al deporte y dolor de rodilla; imagenológicos: RNM para determinar la integración del injerto osteocondral y radiográfica para evaluar artrosis (Kellgren-Lawrence).
Resultados: la edad promedio fue de 15.3 ± 2.1 años. La localizaron más frecuente fue en el cóndilo femoral medial. Se trasplantaron entre 1 y 3 injertos osteocondrales (diámetro promedio de 8.5 mm). En 17 rodillas se emplearon para rellenar defectos de cartílago (DC), mientras que en 16 se utilizó para fijación interna híbrida (FH) de osteocondritis disecante inestable. El tamaño promedio de las lesiones tratadas por DC fue de 132 mm2 y para FH de 404.1 mm2 (p <0.0001). El seguimiento promedio fue de 20.5 meses (rango, 6-80 meses). El retorno deportivo se logró en un promedio de 7.8 ± 2.6 meses. El score MOCART promedio fue de 85.2 ± 6.6, no se encontraron diferencias significativas (p = 0.54) según la localización de la lesión. Treinta y una rodillas presentaron KL grado 1, y 2, grado 2. Al último seguimiento, 27 pacientes se encontraban asintomáticos y 3, con molestias ocasionales.
Conclusión: el trasplante osteocondral autólogo en pacientes menores de 18 años se asoció con una mejoría significativa de los síntomas y una integración del injerto adecuada en todos los casos.
Palabras clave: Trasplante osteocondral autólogo; Rodilla; Adolescente; Osteocondritis disecante; Resultados
Nivel de evidencia: IV. Estudio de cohorte retrospectiva
Osteochondral Autologous Transplantation of the Knee in Adolescents: Mid-Term Functional and Radiographic Outcomes
ABSTRACT
Introduction: osteochondral autologous transplantation is a surgical technique for treating osteochondral defects. Evidence regarding its outcomes in pediatric and adolescent patients is limited.
Objectives: the aim of the present study was to evaluate the clinical, radiographic, and magnetic resonance imaging (MRI) outcomes of a consecutive series of patients under 18 years of age treated with autologous osteochondral transplantation.
Materials and methods: data from 30 patients (33 knees) were retrospectively analyzed. Surgical indications, perioperative complications, and outcomes were evaluated: clinical scores included Pedi-IKDC, Lysholm, return to sport, and knee pain; imaging included MRI to determine osteochondral graft integration and radiography to evaluate osteoarthritis (Kellgren-Lawrence).
Results: the mean age was 15.3 ± 2.1 years. The most frequent location was the medial femoral condyle. Between one to three osteochondral grafts were transplanted (average diameter of 8.5 mm). In 17 knees, grafts were used to fill cartilage defects (CD), while in 16 knees, they were used for hybrid internal fixation (HIF) of unstable osteochondritis dissecans. The mean lesion size was 132 mm2 for CD and 404.1 mm2 for HIF (p <0.0001). The mean follow-up was 20.5 months (range 6-80 months). Return to sport was achieved at a mean of 7.8 ± 2.6 months. The mean MOCART score was 85.2 ± 6.6, no significant differences were found base on lesion location (p = 0.54). Thirty-one knees had a KL grade 1, and two presented grade 2. At the last follow-up, 27 patients were asymptomatic and 3 reported occasional discomfort.
Conclusion: autologous osteochondral transplantation in patients under 18 years of age was associated with a significant improvement in symptoms and adequate graft integration in all cases.
Keywords: Osteochondral autologous transplantation; Knee; Adolescents; Osteochondritis dissecans; Outcomes
Level of Evidence: IV. Retrospective cohort study.
INTRODUCCIÓN
Las lesiones osteocondrales representan un desafío terapéutico considerable, particularmente en la población adolescente, dada su potencial progresión a patología articular degenerativa.1 Las articulaciones más frecuentemente afectadas incluyen, en orden de prevalencia: la rodilla, el tobillo y el codo.2
La naturaleza avascular del cartílago articular limita intrínsecamente su capacidad de autorreparación y cicatrización espontánea.3 Lo que resulta en dolor significativo y un deterioro funcional progresivo en los pacientes afectados.4 Si estas lesiones no son abordadas de manera adecuada y oportuna, pueden conducir a una degeneración articular prematura, especialmente en la articulación de la rodilla.5
Los avances en las técnicas quirúrgicas han propiciado el desarrollo de diversas alternativas biológicas para el tratamiento del cartílago articular dañado y el hueso subcondral. Para defectos condrales (DC) pequeños, sin compromiso óseo significativo, los tratamientos de superficie pueden ofrecer buenos resultados iniciales.6 Sin embargo, procedimientos como el desbridamiento solo proporcionan un alivio sintomático temporal y no constituyen una solución a largo plazo.7,8 Las técnicas de estimulación de médula ósea (como las microfracturas) alivian los síntomas,9 pero generan fibrocartílago en lugar de cartílago hialino nativo; en consecuencia, los beneficios suelen ser limitados a largo plazo.10-13
En la búsqueda de soluciones más duraderas se destacan el trasplante osteocondral autólogo, el trasplante de aloinjerto osteocondral y técnicas más sofisticadas como la implantación autóloga de condrocitos (ACI, las siglas por su nombre en inglés) o su variante asistida por matriz (MACI).14-16
El trasplante osteocondral autólogo es una opción de tratamiento bien establecida, utilizada para rellenar defectos osteocondrales con un tamaño inferior a 2.5 cm2 o para la fijación biológica de lesiones osteocondrales inestables. Su principal ventaja radica en la transferencia de cartílago hialino autólogo, lo que permite restaurar las propiedades biomecánicas y la estructura de la superficie articular de forma inmediata, superando las limitaciones funcionales del fibrocartílago generado por técnicas de estimulación medular. Aunque esta técnica ha sido ampliamente descripta y sus resultados reportados en la población adulta;17,18 su aplicación en el esqueleto inmaduro permanece insuficientemente explorada. La evidencia actual en pacientes pediátricos y adolescentes es limitada, compuesta predominantemente por series de casos pequeños o estudios retrospectivos con seguimiento heterogéneo. Esta carencia de datos es crítica, dado que factores como el estado de la fisis y el potencial de remodelación ósea incrementado en jóvenes introducen variables biológicas que no pueden ser extrapoladas directamente de los modelos adultos.
En este contexto, el objetivo del presente estudio fue evaluar los resultados clínicos, radiográficos y por resonancia nuclear magnética (RNM) de una serie de pacientes menores de 18 años tratados con trasplante osteocondral autólogo. Adicionalmente, se compararon los resultados entre abordajes abiertos versus artroscópicos, y se analizó el impacto del número de injertos (únicos vs. múltiples) en la resolución de los síntomas. Nuestra hipótesis fue que el trasplante osteocondral autólogo en pacientes con esqueleto inmaduro permite obtener resultados clínicos excelentes y una adecuada integración estructural del injerto (evaluada mediante el score MOCART), independientemente de la técnica quirúrgica (abierta o artroscópica), o de la cantidad de cilindros utilizados.
MATERIALES Y MÉTODOS
Diseño del estudioEl protocolo del siguiente estudio fue aprobado por el Comité de Ética en Investigación de nuestra Institución. Todos los participantes firmaron el consentimiento informado (CI) antes de aceptar su participación.
Se realizó un estudio retrospectivo observacional en el que se analizaron las historias clínicas de todos los pacientes ≤18 años con lesiones osteocondrales sometidos a trasplante osteocondral autólogo para rellenar defectos osteocondrales <2.5 cm2 o para realizar la fijación híbrida (FH) de una osteocondritis disecante juvenil de rodilla. Todos fueron intervenidos por dos cirujanos en el período entre enero de 2008 a diciembre de 2024. Se excluyeron del estudio a aquellos pacientes con datos clínicos y/o radiográficos incompletos para el análisis y seguimiento menor a 6 meses o que no hubieran retornado a la práctica deportiva.
Técnica quirúrgicaEl paciente fue colocado en posición supina en la mesa de operaciones. Inicialmente, se realizó una artroscopia diagnóstica para evaluar la extensión del defecto y la condición general de la articulación de la rodilla. La fijación definitiva del injerto osteocondral se efectuó abierta versus artroscópica según localización y tamaño de la lesión. Para los casos localizados en los cóndilos se utilizó un abordaje artroscópico.19
Para los casos localizados en la rótula, se realizó una incisión en la línea media, desde el ápex de la patela hasta su límite inferior utilizando un acceso parapatelar medial o lateral según la faceta patelar afectada. La patela fue cuidadosamente evertida con la rodilla en extensión completa, usando 1 o 2 agujas de Kirschner de 2.0 mm como “joystick”. Se identificó y midió el defecto condral en la patela.
Se colocó una aguja guía perpendicular al defecto y se perforó con una broca. El injerto fue extraído del sitio donante de 1 mm mayor y transferido al sistema de inserción, asegurando un ajuste a presión y congruencia con el cartílago circundante. La elección del sitio donante para el injerto osteocondral autólogo se basó en la preferencia del cirujano y la accesibilidad durante la cirugía, pudiendo ser la tróclea medial, la lateral o la escotadura intercondílea.
El sitio quirúrgico se irrigó con solución salina para eliminar los residuos, y la cápsula articular y los tejidos blandos se cerraron por planos con suturas absorbibles. Algunos pacientes requirieron procedimientos asociados, como la osteotomía de la tuberosidad tibial anterior (OTAT) (n = 2), reconstrucción del complejo patelofemoral medial (R-CPFM) (n = 2), saucerización (n = 2) y elongación del retináculo lateral (n = 1). La OTAT se indicó en pacientes con mala alineación patelar, especialmente cuando se asociaba a una distancia anormal entre la tuberosidad tibial y el surco troclear (TT-TG), fijando la osteotomía con 2 tornillos rosca completa de 4.5 mm. La R-CPFM se aplicó en pacientes con inestabilidad patelofemoral recurrente, fijando los extremos del injerto semitendinoso autólogo en patela con 1 arpón de 3.5 mm y transtendón cuadricipital con sutura de alta resistencia, en fémur se fijó el injerto con un tornillo de 7 x 25 mm.
La saucerización se indicó en pacientes con menisco discoideo, para devolver el tamaño de un menisco normal. El alargamiento del retináculo lateral se realizó en casos de presión lateral excesiva sobre la patela, que a menudo resultaba en una limitación del deslizamiento medial y la basculación patelar.
Para los casos que requirieron FH, se realizó una incisión vertical parapatelar medial o lateralmente, dependiendo del cóndilo afectado. Si el fragmento era un cuerpo libre viable, se extraía y luego se reposicionaba. Para los fragmentos que eran completamente recuperables (tipo “lockdoor” o “trapdoor”), se utilizó un bisturí para crear un flap incidiendo el cartílago, dejando un lado intacto. El fragmento se levantó y el lecho se preparó meticulosamente desbridando la cicatriz de fibrocartílago con una fresa y una cureta. Se realizaron múltiples perforaciones con una aguja de Kirschner de 1.2 mm hasta obtener sangrado óseo. El fragmento también se desbridó. Se cosechó hueso esponjoso de la metáfisis tibial proximal utilizando una aguja de Jamshidi y se colocó en el lecho de la lesión.
Posteriormente, el fragmento osteocondral se redujo de nuevo a su lecho y se fijó con tornillos metálicos sin cabeza o con clavos bioabsorbibles (Smart Nails® Linvatec). Se utilizó fluoroscopia intraoperatoria para evaluar las trayectorias de los tornillos. Se perforaron los orificios guía y se insertaron 2 o 3 tornillos sin cabeza, perpendiculares a la superficie del cartílago, para asegurar el fragmento. Los tornillos se enterraron en el cartílago para evitar el pinzamiento durante el movimiento de la articulación.
Después de asegurar el fragmento adecuadamente, se utilizó una sonda calibrada para confirmar el tamaño del injerto. Se usó un set OATS desechable (Arthrex, EE. UU.) para la transferencia de cartílago articular. Los injertos se cosecharon ligeramente anterior al surco terminal, en la unión de la tróclea lateral y el cóndilo femoral lateral, en una zona sin carga, superior y lateral a la escotadura intercondílea, o en la zona sin carga de la tróclea medial. La elección del sitio de cosecha del trasplante osteocondral autólogo se basó en la preferencia del cirujano y la accesibilidad durante la cirugía.
Para las lesiones completamente recuperables, nuestro enfoque preferido consiste en colocar un tornillo en la parte anterior y otro en la parte posterior de la lesión. El injerto generalmente mide 8 o 9 mm, se coloca centralmente dentro de la lesión, en el área no ocupada por los tornillos, y se alinea perpendicularmente al cartílago articular para asegurar una congruencia adecuada de la articulación. Las lesiones con un fragmento parcialmente recuperable requieren una preparación similar al fragmento recuperable, y el defecto se desbrida para su medición y posterior injerto osteocondral.
Manejo postoperatorioEn el postoperatorio, se utilizó un inmovilizador de rodilla bloqueado en extensión completa y se indicó carga de peso parcial (<50 %) durante 6 semanas para favorecer una curación óptima. Se instruyó al paciente a limitar la flexión de la rodilla a 90° durante las primeras 2 semanas. Después de este período, la flexión de la rodilla progresó gradualmente hasta alcanzar un rango de movimiento pasivo completo.
La fisioterapia comenzó en la sexta semana, enfocándose en ejercicios de rango de movimiento pasivo y asistido antes de avanzar a ejercicios de rango de movimiento activo y fortalecimiento de bajo impacto.
Entre los 3 y 6 meses, el programa de rehabilitación incorporó fortalecimiento más avanzado, entrenamiento del equilibrio y actividades funcionales.
Se permitió a los pacientes reanudar gradualmente los ejercicios específicos del deporte y las actividades de mayor impacto según la tolerancia. El retorno completo a las actividades deportivas se autorizó únicamente después de que el paciente recuperara un rango de movimiento de la rodilla normal, sin dolor, con recuperación de la fuerza (90 % contralateral) y cuando se observaran signos de curación evidentes en las radiografías o en la RNM.
Evaluación de los pacientesLa información se recopiló en una base de datos y estos se analizaron retrospectivamente en busca de indicaciones, complicaciones perioperatorias y resultados clínico-radiográficos. Se compilaron datos referidos a la cirugía: el tamaño del injerto osteocondral utilizado y el número, el sitio de toma, lesiones y procedimientos asociados, índice de reintervenciones, hemartrosis y rango de movilidad postquirúrgicos. Se analizó además el retorno al deporte y el dolor de rodilla. Se evaluaron los resultados clínicos y funcionales según el score de Pedi-IKDC20 y Lysholm21 al momento de la consulta del alta deportiva (6 meses).
En la valoración de las imágenes se observó el tamaño de la lesión osteocondral en la RNM y la integración del injerto osteocondral mediante el score MOCART22 en los tres planos; una secuencia sagital no saturada en grasa, ponderada en densidad de protones, (sag PDw TSE); una secuencia sagital saturada en grasa (fs) PDw TSE; una secuencia sagital ponderada en T1 (T1w) TSE; y una secuencia coronal saturada en grasa PDw TSE; y la clasificación de artrosis mediante el sistema de Kellgren-Lawrence (KL).23 Dichas evaluaciones imagenológicas pre y postoperatorias fueron realizadas por un médico traumatólogo en formación en medicina del deporte, bajo la supervisión del autor principal, de manera ciega respecto al tiempo quirúrgico, con el objetivo de minimizar posibles sesgos de observador en las mediciones radiográficas.
Análisis estadísticoLas hojas de cálculo de datos crudos se exportaron y procesaron utilizando Microsoft Excel (Microsoft Corp., Redmond, WA, EE. UU.) y SPSS® (IBM Corp., Armonk, NY, EE. UU.), versión 25.0. Se emplearon estadísticas descriptivas para resumir las características demográficas y clínicas de la cohorte. Las variables continuas, como la edad, el seguimiento, el tamaño de la lesión y los resultados funcionales, se expresaron como media y desvío estándar (DE), junto con el rango para una descripción completa. Las variables categóricas, como el género, la localización de la lesión y el tipo de técnica quirúrgica, se presentaron mediante frecuencias y porcentajes.
Para evaluar la significancia estadística de las diferencias entre grupos, se aplicaron pruebas paramétricas y no paramétricas según la distribución de los datos. La normalidad de la distribución de las variables continuas se verificó con la prueba de Shapiro-Wilk. Para variables con distribución normal, se utilizó la prueba t de Student para comparar las medias entre dos grupos. Para variables con distribución no normal, se empleó la prueba U de Mann-Whitney. Para comparar las variables categóricas entre grupos, se utilizó la prueba de Chi-cuadrado o la prueba exacta de Fisher, según correspondiera. El nivel de significancia estadística se estableció en un valor de p <0.05. Todos los resultados se presentan con sus respectivos valores de p. En todos los casos se calcularon los intervalos de confianza al 95 % (IC 95 %) para las diferencias de medias, con el objetivo de estimar la precisión.
RESULTADOS
Se analizaron un total de 33 rodillas de 30 pacientes (15 femeninos), con una edad promedio de 15.3 años (DE 2.1; rango, 10-18 años). La mayoría de las lesiones se localizaron en el cóndilo femoral medial (n = 19), seguido del cóndilo femoral lateral (n = 10) y la patela (n = 4). No hubo pérdida de seguimiento en los pacientes. Los datos demográficos se describen en la Tabla 1.
| Variable | Descripción |
|---|---|
| Pacientes (rodillas) | 30 (33) |
| Edad (años) | 15.3 [10-18] |
| Seguimiento (meses) | 20.5 [6-80] |
| Sexo (F/M) | 15 / 15 |
| Lado | Izquierdo: 19 (57 %). Derecho: 14 (43 %) |
| Diagnóstico | OCDJ: 24 (73 %). Trauma: 6 (18 %). Inestabilidad Patelofemoral: 3 (9 % ) |
| Localización de la lesión | CFM: 19 (58 %). CFL: 10 (30 %). Patela: 4 (12 %) |
| Grado ICRS | 4B: 20 (61 %). 3B: 6 (18 %). 2B: 7 (21 %) |
| Lesiones asociadas | Sin lesiones: 28 (85 %). Menisco discoideo: 3 (9 %). IPF: 2 (6 %) |
| Abordaje | Artroscópico: 17 (51 %). Abierto: 16 (49 %) |
| Sitio Donante | Tróclea lateral: 17 (52 %). Tróclea medial: 8 (24 %) Escotadura intercondílea: 7 (21 %). Ambas trócleas*: 1 (3 %) |
| Procedimiento asociado | Sin procedimiento: 26 (79 %). OTAT: 2 (6 %). R-CPFM: 2 (6 %) Saucerización: 2 (6 %). Elongación del retináculo lateral: 1 (3 %) |
F: femenina. M: masculino. OCDJ: osteocondritis disecante juvenil. CFM: cóndilo femoral medial. CFL: cóndilo femoral lateral. DC: defecto condral. FH: fijación híbrida. LOC: lesión osteocondral. TFL: tróclea femoral lateral. TFM: tróclea femoral medial. OTAT: osteotomía de la tuberosidad tibial anterior. R-CPFM: reconstrucción complejo patelofemoral medial.
En promedio, se trasplantaron entre 1 y 3 injertos osteocondrales cilíndricos por rodilla, con un diámetro promedio de 8 mm (rango, 6-10 mm). Diecisiete rodillas se trataron para DC (Fig. 1) y 16 mediante FH (Fig. 2) de lesiones osteocondrales inestables. Las lesiones tratadas con la técnica DC tuvieron un tamaño promedio de 132 mm2, significativamente menor que las lesiones de FH, con un tamaño promedio de 404.1 mm2 (p <0.0001). El seguimiento promedio de la cohorte fue de 20.5 meses (rango, 6-80 meses). No se registraron complicaciones perioperatorias.
Al momento del último control postquirúrgico, 27 pacientes (90 %) se encontraban asintomáticos mientras que 3 presentaron molestias ocasionales inespecíficas al practicar deporte durante largas jornadas, no obstante, estas no afectaban su rendimiento deportivo. En esos casos recibieron tratamiento con fisioterapia y fortalecimiento muscular.
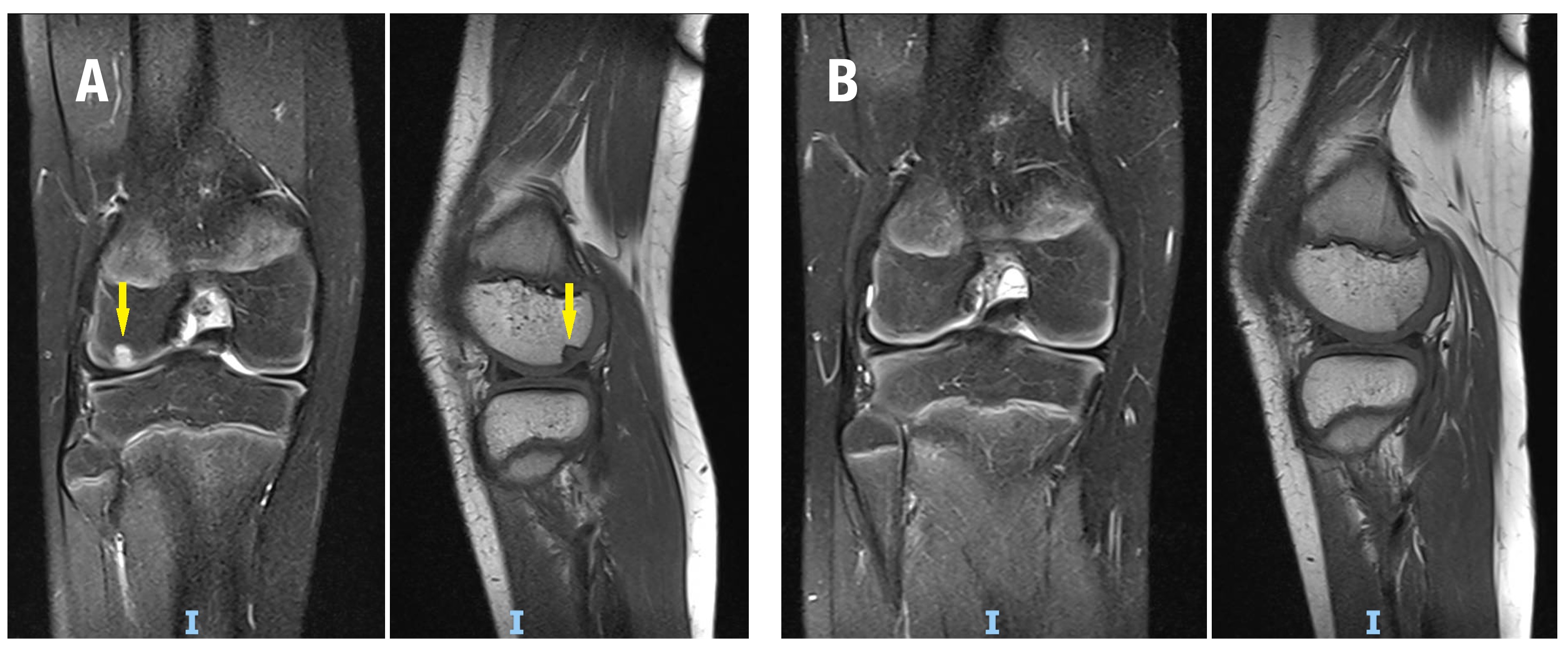
Figura 1. Trasplante osteocondral autólogo en una paciente de 10 años con defecto osteocondral de cóndilo femoral externo. A) Imagen preoperatoria de RNM DPFS (coronal) y T1 (sagital) donde se observa el defecto (flecha amarilla). B) RNM DPFS (coronal) y T1 (sagital) a los 6 meses, se observa incorporación completa del injerto.
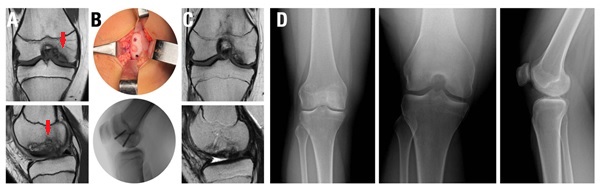
Figura 2. Fijación híbrida en una paciente de 14 años con osteocondritis disecante juvenil localizada en el cóndilo femoral medial. A) RNM DPFS sagital y coronal que demuestra lesión inestable de gran tamaño (flecha roja). B) Imagen intraoperatoria durante la colocación de un injerto osteocondral de 8 mm y 2 tornillos canulados. C) RNM a los 6 meses de evolución, luego del retiro del material de osteosíntesis, se evidencia la curación de la lesión y la incorporación del injerto. D) Radiografías de frente, túnel y perfil donde se observa la resolución completa de la lesión.
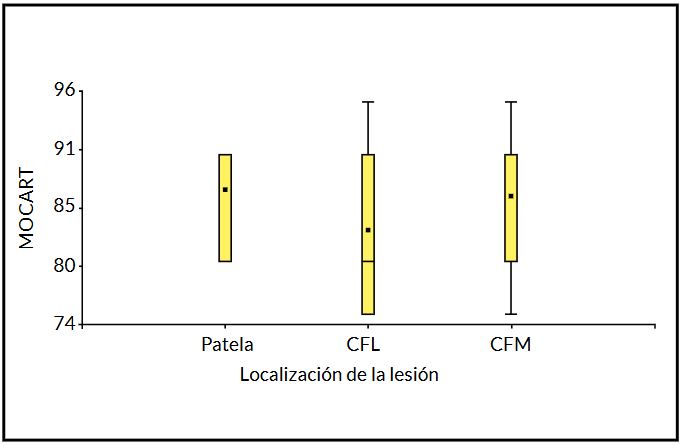
Figura 3. Score MOCART según localización de la lesión (valor p = 0.54)
La evaluación con los scores Pedi-IKDC y Lysholm realizada en 26 pacientes (87 %) demostró excelentes resultados, los 4 pacientes restantes no completaron dichos scores ya que no pudieron ser contactados tras la cirugía. No se observaron diferencias estadísticamente significativas en los resultados entre las técnicas quirúrgicas artroscópica y abierta, ni en el dolor, derrame o necesidad de revisión entre los pacientes que recibieron uno, o múltiples injertos (Tablas 2 y 3).
El 93 % de los pacientes (28/30) retornó a sus actividades deportivas a un nivel previo a la lesión, en un promedio de 8 meses (DE 2.6; rango 6-12 meses).
Mientras que el 7 % de los pacientes restantes (2/30) no retomó sus actividades deportivas por cuestiones extramédicas.
La RNM mostró una integración completa del injerto osteocondral en 21 pacientes (70 %) a los 6 meses de la cirugía, con un score MOCART promedio de 85.2 (DE 6.7; rango, 75-95). No se encontraron diferencias significativas en el score MOCART según la localización de la lesión (p = 0.54) (Fig. 3).
| Total | Artroscopia | Abierto | Valor p | |
|---|---|---|---|---|
| n | 26 | 11 | 15 | |
| Pedi IKDC | 93.5 (DE 11.7) | 89 (DE 16.3) | 96.8 (5.2) | 0.16 |
| Lysholm | 95.2 (DE 10.5) | 93.1 (DE15.2) | 96.6 (DE 5.2) | 0.48 |
| Único injerto | Múltiples injertos | Valor p | |
|---|---|---|---|
| n | 28 | 5 | |
| Dolor | Sí (n = 2) No (n = 26) | Sí (n = 1) No (n = 4) | 0.35 |
| Derrame articular | Sí (n = 1) No (n = 27) | Sí (n = 0) No (n = 5) | 0.66 |
| Revisión | Sí (n = 7) No (n = 21) | Sí (n = 7) No (n = 21) | 0.81 |
La evaluación radiográfica KL indicó mínima o nula degeneración articular en todos los pacientes, con 31 rodillas clasificadas en grado 1 y 2 en grado 2. En relación con cirugías adicionales, 7 pacientes que se sometieron a la técnica de FH requirieron un segundo procedimiento de bajo riesgo para la extracción del material de osteosíntesis, este segundo procedimiento fue planificado previamente al primer procedimiento quirúrgico.
Además, un paciente requirió revisión para la remoción de un cuerpo libre intraarticular que también fue considerado como bajo riesgo. Se considera revisión de alto riesgo cuando se manipula el defecto, o los injertos, ningún paciente requirió de este tipo de revisión.
DISCUSIÓN
El hallazgo principal de nuestro estudio son los excelentes resultados funcionales, según lo evidenciado por las escalas de Pedi-IKDC y Lysholm, acompañada de una alta tasa de integración del injerto osteocondral autólogo, documentada mediante RNM, con un alto porcentaje de los pacientes retornando a su nivel de actividad deportiva prequirúrgico. De los 30 pacientes evaluados, solo 3 refirieron molestias ocasionales en los controles postquirúrgicos.
Las lesiones osteocondrales en poblaciones pediátricas y adolescentes representan una problemática creciente.24 El trasplante osteocondral autólogo es una de las opciones terapéuticas más consolidadas para la reparación de defectos osteocondrales y ha sido ampliamente estudiado en la población adulta.17,18 Sin embargo, existe una notable escasez de información detallada sobre su aplicación y resultados en pacientes pediátricos y adolescentes. El estudio comparativo de Gudas y cols.25 en pacientes jóvenes evidencia que, aunque las microfracturas y el trasplante osteocondral autólogo ofrecen resultados iniciales similares, el último es superior a largo plazo. A los 4 años de seguimiento, el trasplante osteocondral autólogo mantuvo mejores puntuaciones funcionales y una tasa de fallo del 0 %, frente al 41 % observado en el grupo de microfracturas, el cual sufrió un deterioro progresivo.
En línea con nuestros hallazgos, Sasaki y cols.26 evaluaron 12 rodillas en pacientes menores de 16 años con osteocondritis disecante juvenil (OCDJ) tratadas con trasplante osteocondral autólogo, con una edad promedio de 13.7 años (rango, 12-16 años). Los autores reportaron excelentes resultados funcionales postquirúrgicos, con un IKDC de 87.8 ± 10.4 y un Lysholm de 96.0 ± 5.6 a los 6 meses de seguimiento (p <0.01), y un retorno a la actividad deportiva previa de 5.7 ± 2.4 meses. Revisiones sistemáticas publicadas en 201927 y en 2025,28 que analizaron estudios sobre trasplante osteocondral autólogo en pacientes pediátricos y adolescentes, concluyeron que esta técnica resulta en una mejora significativa de los resultados clínicos y una alta tasa de retorno al deporte, con un bajo porcentaje de complicaciones.
En un subgrupo de nuestra muestra, se realizó una fijación híbrida en pacientes con osteocondritis disecante inestable con fragmento parcial o completamente salvable, obteniéndose buenos resultados funcionales y una excelente integración del injerto confirmada por RNM. Este enfoque puede permitir la transformación de una lesión extensa en un área necrótica subcondral más pequeña, lo que facilita la integración de fragmentos y la reposición del hueso subcondral necrótico, promoviendo su revascularización y su consecuente integración biológica adicional a la estabilidad mecánica que ofrecen los tornillos.29
Robert y cols.30 evaluaron a 43 pacientes (13 adolescentes y 30 adultos) con un seguimiento promedio de 10 años, reportaron una tasa de fallo de la fijación aislada del 53 % en adultos y del 23 % en adolescentes. Estudios en adultos31 y en series mixtas (adultos y adolescentes)32 han demostrado resultados alentadores con mantenimiento de la función a más de 10 años en pacientes con osteocondritis disecante con fragmentos parcial o completamente salvables.
Aunque este estudio proporciona información valiosa sobre los resultados del trasplante de autoinjerto osteocondral en adolescentes, presenta limitaciones inherentes que deben considerarse al interpretar los hallazgos. La principal limitación metodológica es su diseño descriptivo y la ausencia de un grupo control, lo que impide establecer una relación causal directa entre la intervención y los resultados, así como comparar su eficacia frente a otras modalidades terapéuticas o la evolución natural de las lesiones. Asimismo, la muestra es relativamente pequeña y presenta variabilidad en los procedimientos asociados. Otras limitaciones importantes incluyen la falta de puntuaciones clínicas preoperatorias, el posible sesgo derivado de la participación de 2 cirujanos tratantes y la ausencia de mediciones de fuerza objetivas al momento del alta deportiva. Finalmente, si bien el seguimiento promedio de 20.5 meses ofrece una perspectiva a mediano plazo, este período es insuficiente para evaluar la durabilidad del injerto y su capacidad para prevenir la degeneración articular a largo plazo. La progresión de las lesiones osteocondrales y el desarrollo de artrosis requieren estudios con seguimientos más prolongados para determinar el impacto protector definitivo de este procedimiento.
CONCLUSIÓN
El trasplante osteocondral autólogo en pacientes menores de 18 años se asoció con una mejoría significativa de los síntomas y una integración del injerto adecuada en todos los casos.
REFERENCIAS
- Valtanen RS, Arshi A, Kelley BV, Fabricant PD, Jones KJ. Articular cartilage repair of the pediatric and adolescent knee with regard to minimal clinically important difference: a systematic review. Cartilage. 2020;11(1):9-18
- Abdullah SB, Iyer RS, Shet NS. Pediatric osteochondral lesions. Semin Musculoskelet Radiol. 2018;22(1):57-65
- Buckwalter JA, Mankin HJ. Articular cartilage: tissue design and chondrocyte-matrix interactions. Instr Course Lect. 1998;47:477-86
- Bedi A, Feeley BT, Williams RJ. Management of articular cartilage defects of the knee. J Bone Joint Surg Am. 2010;92(4):994-1009
- Gelber AC, Hochberg MC, Mead LA, Wang NY, Wigley FM, Klag MJ. Joint injury in young adults and risk for subsequent knee and hip osteoarthritis. Ann Intern Med. 2000;133(5):321-328
- Lahav A, Burks RT, Greis PE, Chapman AW, Ford GM, Fink BP. Clinical outcomes following osteochondral autologous transplantation (OATS). J Knee Surg. 2006 Jul;19(3):169-173
- Hubbard MJ. Articular debridement versus washout for degeneration of the medial femoral condyle. A five-year study. J Bone Joint Surg Br. 1996;78(2):217-219
- Krüger T, Wohlrab D, Birke A, Hein W. Results of arthroscopic joint debridement in different stages of chondromalacia of the knee joint. Arch Orthop Trauma Surg. 2000;120(5-6):338-342
- Steadman JR, Briggs KK, Rodrigo JJ, Kocher MS, Gill TJ, Rodkey WG. Outcomes of microfracture for traumatic chondral defects of the knee: average 11-year follow-up. Arthroscopy. 2003;19(5):477-484
- Cain EL, Clancy WG. Treatment algorithm for osteochondral injuries of the knee. Clin Sports Med. 2001;20(2):321-342. )70309-4
- Johnson LL. Arthroscopic abrasion arthroplasty: a review. Clin Orthop Relat Res. 2001;(391 Suppl):S306-S317
- Nehrer S, Spector M, Minas T. Histologic analysis of tissue after failed cartilage repair procedures. Clin Orthop Relat Res. 1999;(365):149-162
- Steadman JR, Rodkey WG, Rodrigo JJ. Microfracture: surgical technique and rehabilitation to treat chondral defects. Clin Orthop Relat Res. 2001;(391 Suppl):S362-S369
- Henderson I, Tuy B, Oakes B. Reoperation after autologous chondrocyte implantation. Indications and findings. J Bone Joint Surg Br. 2004;86(2):205-211
- O’Driscoll SW, Fitzsimmons JS. The role of periosteum in cartilage repair. Clin Orthop Relat Res. 2001 Oct;(391 Suppl):S190-207
- Brittberg M, Tallheden T, Sjögren-Jansson B, Lindahl A, Peterson L. Autologous chondrocytes used for articular cartilage repair: an update. Clin Orthop Relat Res. 2001;(391 Suppl):S337-S348
- Jungmann PM, Gersing AS, Baumann F, et al. Cartilage repair surgery prevents progression of knee degeneration. Knee Surg Sports Traumatol Arthrosc. 2019;27(9):3001-3013
- Lu V, Wong TM. Do reconstructive techniques for osteochondritis dissecans of the skeletally mature knee work? A systematic review and meta-analysis. Knee Surg Sports Traumatol Arthrosc. 2024;32(8):1969-1991
- Rowland R, Colello M, Wyland DJ. Osteochondral autograft transfer procedure: arthroscopic technique and technical pearls. Arthrosc Tech. 2019;8(7):e713-e719
- Kocher MS, Smith JT, Iversen MD, et al. Reliability, validity, and responsiveness of a modified International Knee Documentation Committee Subjective Knee Form (Pedi-IKDC) in children with knee disorders. Am J Sports Med. 2011;39(5):933-939
- Lysholm J, Gillquist J. Evaluation of knee ligament surgery results with special emphasis on use of a scoring scale. Am J Sports Med. 1982;10(3):150-154
- Schreiner MM, Raudner M, Marlovits S, et al. The MOCART (Magnetic Resonance Observation of Cartilage Repair Tissue) 2.0 Knee Score and Atlas. Cartilage. 2021;13(1_suppl):571S-587S
- Kellgren J H y Lawrence JS. (1957). Radiological assessment of osteo-arthrosis. Annals of the Rheumatic Diseases. 16(4):494–502
- Ali Yousef MA, Rosenfeld S. Acute traumatic rupture of the patellar tendon in the pediatric population: Case series and review of the literature. Injury. 2017;48(11):2515-2521
- Gudas R, Simonaityte R, Cekanauskas E, Tamosi nas R. A prospective, randomized clinical study of osteochondral autologous transplantation versus microfracture for the treatment of osteochondritis dissecans in the knee joint in children. J Pediatr Orthop. 2009;29(7):741-748
- Sasaki K, Matsumoto T, Matsushita T, et al. Osteochondral autograft transplantation for juvenile osteochondritis dissecans of the knee: a series of twelve cases. Int Orthop. 2012;36(11):2243-2248
- Coughlin RP, Gupta A, Sogbein OA, et al. Cartilage restoration in the adolescent knee: a systematic review. Curr Rev Musculoskelet Med. 2019;12(4):486-496
- Bellamy M, Mastan S, Nicolaou N, Hampton M. Treatment options and outcomes for paediatric knee cartilage lesions: a systematic review. Knee. 2025;57:298-310
- Chadli L, Steltzlen C, Toanen C, Boisrenoult P, Beaufils P, Pujol N. Hybrid fixation in adult osteochondritis dissecans of the knee. Orthop Traumatol Surg Res. 2018;104(2):223-225
- Robert H, Elise S, Dubois H. Osteochondritis dissecans of the knee, results of 43 refixations. Arthroskopie.1998;11(4):177–181
- Chadli L, Steltzlen C, Beaufils P, Toanen C, Pujol N. Neither significant osteoarthritic changes nor deteriorating subjective outcomes occur after hybrid fixation of osteochondritis dissecans in the young adult. Knee Surg Sports Traumatol Arthrosc. 2019;27(3):740-744
- Melugin HP, Desai VS, Levy BA, et al. Osteochondritis dissecans of the knee: short-term outcomes of a hybrid technique to restore a partially salvageable progeny fragment. Cartilage. 2020;11(3):300-308