ARTROSCOPIA | VOL. 16, Nº 2 : 135-142 | 2009
ARTICULO ORIGINAL
Ruptura del tendón rotuliano en deportistas - Tratamiento con anclajes óseos
Dr. Horacio F. Rivarola Etcheto, Dr. Cristian C. Collazo, Dr. Marcos Palanconi,Dr. Nicolás Raimondi, Dr. Mariano Codesido, Dr. Diego A. Piazza, Dr. Carlos M. Autorino
RESUMEN: Introducción: Las rupturas del tendón patelar son lesiones que afectan principalmente a pacientes jóvenes y deportistas menores de 40 años. El objetivo del presente trabajo es describir la técnica y analizar los resultados funcionales del tratamiento de las lesiones del tendón rotuliano en deportistas utilizando anclajes óseos como método de fijación. Materiales y métodos: Se evaluó una serie de 10 pacientes con ruptura del tendón patelar tratados entre Junio de 2004 y Junio de 2007. En todos los casos se usaron anclajes óseos. La edad media de los pacientes fue de 31,8 años al momento de la cirugía. Todas las lesiones fueron traumáticas. El seguimiento promedio fue de 24 meses (18-48). El Protocolo de diagnóstico por imágenes comprendió radiografías y RNM. Se documentaron las lesiones asociadas y la evaluación funcional fue mediante la escala de Lysholm y el formulario IKDC. Resultados: Se hallaron lesiones asociadas en 7 de 10 casos. El valor promedio posoperatorio en la escala de Lysholm fue de 92 puntos (84-100) y en cuanto al IKDC, el 100% de las rodillas fueron consideradas normales o casi normales. Un paciente necesitó de limpieza quirúrgica por hematoma postoperatorio. Conclusiones: La técnica descripta ha resultado técnicamente sencilla habiéndose obtenido resultados clínicos excelentes. En opinión de los autores se justifica considerarla opción válida en el tratamiento de las lesiones traumáticas del ligamento patelar.
ABSTRACT: Background: Patellar tendon ruptures are lesions affecting mainly patients under 40 years of age. The objective of present study is technique description and functional results evaluation of the treatment of patellar tendon lesions using suture anchors as fixation method. Methods: Between June
2004 and June 2007 a series of 10 patients with patellar tendon ruptures were evaluated. Suture anchors as fixation method was used in all cases. 31.8 years was the mean age at time of surgery. The origin of all the lesions was traumatic. 24 months (18-48) was the mean follow up period. As imaging protocol, X-rays and MRI were used. Associated lesions were documented and functional evaluation was made using Lysholm scale and IKDC. Results: Associated lesions were found in 7 out of 10 cases. Postoperative Lysholm mean value score was 92 (84-100) and all knees were considered normal or near normal according to IKDC. One patient needed to be operated because of postoperative haematoma. Conclusions: Excellent functional results were found using suture anchors for patellar tendon ruptures.
Key words: Patella, Tendon rupture, Suture anchor
INTRODUCCION
Las rupturas del tendón patelar son lesiones que afectan principalmente a pacientes jóvenes y deportistas menores de 40 años. La lesión ocurre en forma aguda, producto de una contracción excéntrica del cuádriceps que actúa en contra de la carga del peso del cuerpo con la rodilla en posición de flexión parcial. En este momento la mayor fuerza ocurre en la inserción del tendón patelar en la rótula, (1) siendo esta la zona más frecuente de lesión del tendón rotuliano. (2, 3, 4)
Factores predisponentes como cambios degenerativos por microtraumas repetidos, enfermedades sistémicas, corticoterapia o cirugías previas en la rodilla están habitualmente presentes. (5, 6)
La técnica más utilizada para la reparación del tendón patelar consiste en la realización de túneles óseos pasando suturas a través de los mismos, con o sin cerclaje para su aumentación. Varios autores han recomendado la adición de varias técnicas de aumentación para fortalecer la reparación realizada y permitir un movimiento precoz. Estos métodos fueron exitosos en la disminución del tiempo de inmovilización postoperatoria, pero requieren de una exposición quirúrgica adicional, tunelización de la patela, toma de injerto de otros sitios, y un segundo procedimiento para la remoción del implante. (7, 8,9, 10, 11, 12,13, 14)
Los anclajes óseos se utilizan satisfactoriamente en la fijación ósea de tendones y ligamentos en las manos, codo, hombro, rodilla, tobillo, pie y otras áreas del cuerpo. (15, 16, 17, 18, 19, 20, 21)
La reinserción tendinoligamentaria al plano óseo mediante el uso de arpones es una alternativa válida frente a la técnica de sutura intraosea, ofreciendo la posibilidad de una fijación sólida, con menor exposición de partes blandas, un posoperatorio más rápido y evita la necesidad de un segundo tiempo quirúrgico para el retiro del material. (22, 23)
El objetivo del presente trabajo es analizar los resultados funcionales del tratamiento de las lesiones del tendón rotuliano en deportistas, utilizando anclajes óseos como método de fijación.
MATERIALES Y METODOS
Se analizó en forma retrospectiva una serie de 10 casos de rupturas del tendón rotuliano tratados en un mismo centro hospitalario durante el período comprendido entre junio de 2004 y junio de 2007, mediante la utilización de anclajes óseos.
Fueron incluidos en el presente trabajo solo aquellos pacientes con ruptura del tendón rotuliano, excluyéndose del mismo otras lesiones del aparato extensor (rupturas del tendón cuádricipitalps y fracturas rótula). Todos fueron pacientes de sexo masculino, con una edad media de 31,8 años (rango, 18 a 46).
El Protocolo de diagnóstico por imágenes utilizado fue:
-
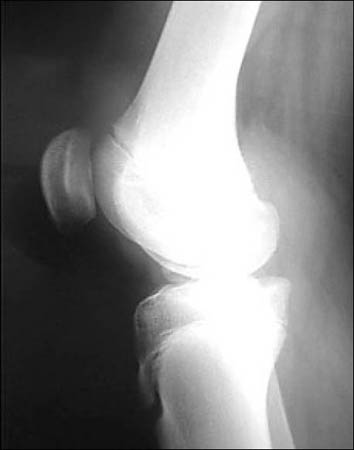
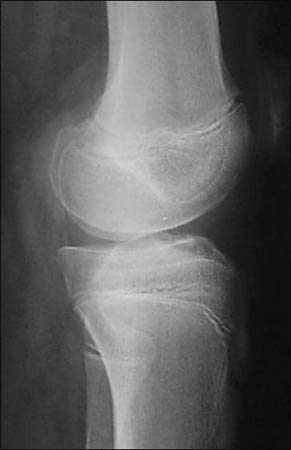
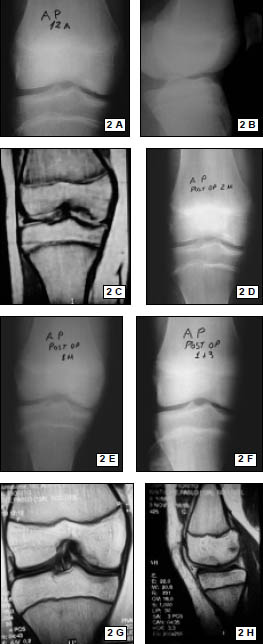
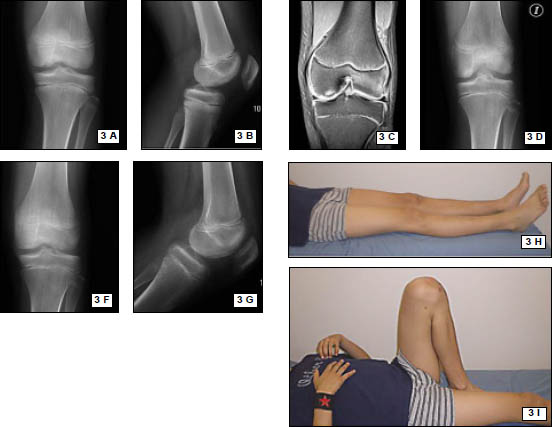
Rx con incidencias de frente y perfil de rodilla. (Fig. 1)
-
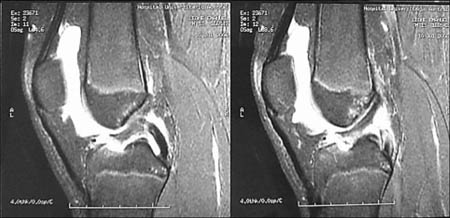
Resonancia Magnética Nuclear. Se utilizo un resonador General Electric 1.5 Tesla. (Fig. 2)
Se registraron las lesiones asociadas y se evaluaron los resultados postoperatorios mediante la escala de Lysholm y clínicamente de acuerdo a los criterios del International Knee Documentation Comittee (IKDC). El tiempo promedio de seguimiento de los pacientes fue de 24 meses (rango, 18 - 48 meses).
El mecanismo lesional correspondió a traumas indirectos (contracción excéntrica del cuádriceps con rodilla flexa), 9 de ellas relacionadas con la práctica deportiva (4 en fútbol, 3 en rugby, 1 en hándbol y 1 en básquet) y un caso por accidente doméstico.

Figura 1: Rx perfil, rótula alta, hallazgo: encondroma de fémur distal.

Figura 2: RMN. Desinserción del tendón rotuliano en polo inferior patelar, encondroma fémur distal.
Todas las lesiones fueron tratadas en el período agudo, con un tiempo de evolución desde la lesión al momento de la cirugía de 6 días en promedio (rango, 3-9 días). Se registró el lapso en retornar a sus prácticas habituales.
Técnica quirúrgica:
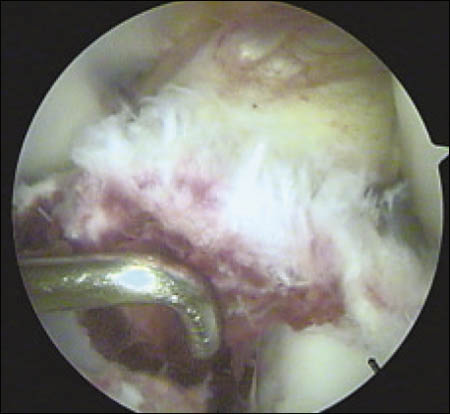
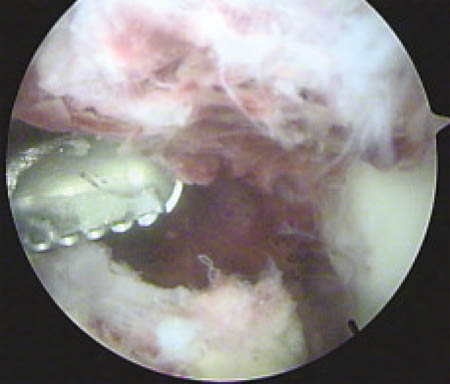
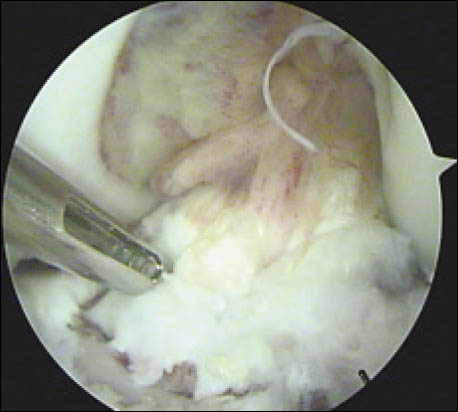
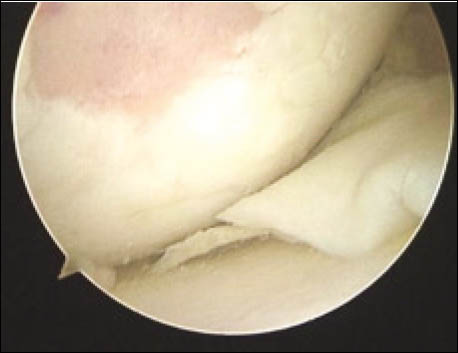
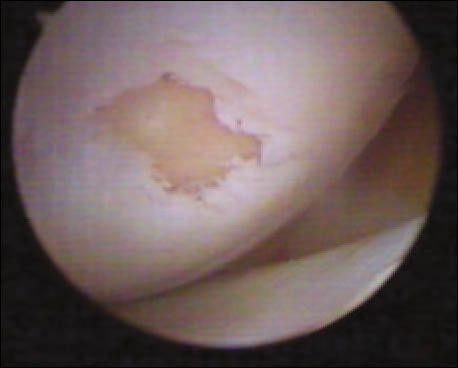
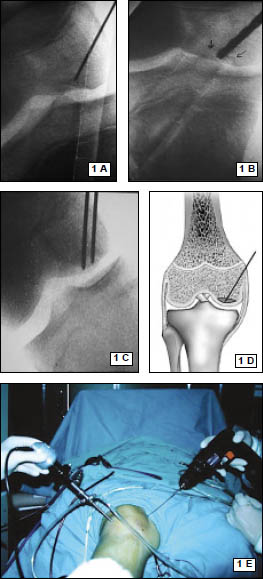
Se realiza un mini abordaje anterior de rodilla 2 cm proximal al polo inferior de la rótula y 3 cm distal al mismo, luego se realiza la esqueletización del polo patelar distal cruentándolo a la demanda. Mediante dicho gesto se reconoce la superficie ósea permitiendo la implantación precisa de los arpones, centralizándolos en plena masa esquelética, se colocan en forma paralela 2 anclajes óseos de 3.5 mm (Arthrex). (Fig. 3 y 4)
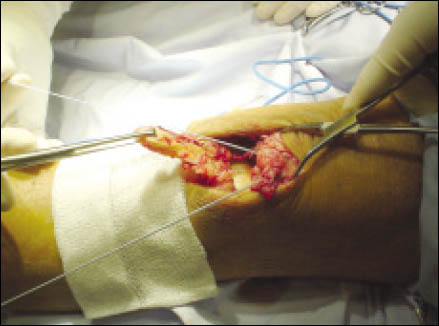
Figura 3: Visión intraoperatoria de la lesión del tendón patelar, colocación de 2 arpones paralelos
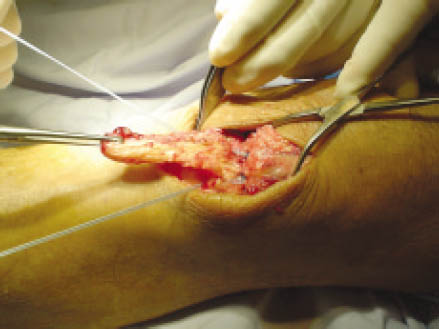
Figura 4: Maniobra de tracción de las hebras de sutura Fiber-wire en sentido distal, arpones firmemente fijados.
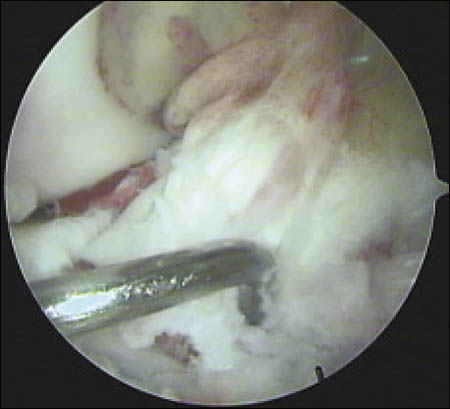
Cada anclaje posee 2 hebras de sutura Fiber-Wire. La primera hebra de sutura que sale del arpón es pasada mediante puntos de Krackow por el extremo proximal del tendón lesionado y a continuación por el remanente tendinoso adherido a la patela, capturando el tendón a lo largo de su línea media. La segunda hebra de cada arpón es pasada en la parte lateral por el primer arpón y la parte medial del tendón por el segundo arpón, para luego realizar el anudado simultáneo de ambos a nivel del polo inferior patelar. (Fig. 5) Luego las lesiones del retináculo medial y lateral son reparadas con Vicryl 1.
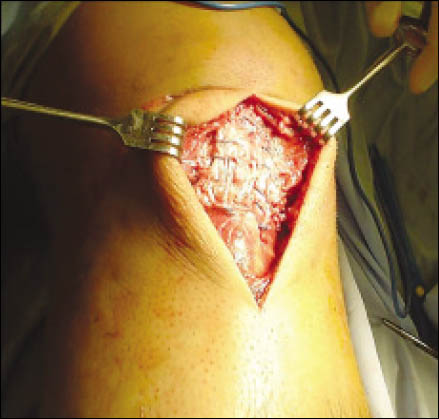
Figura 5: Tendón rotuliano reinsertado
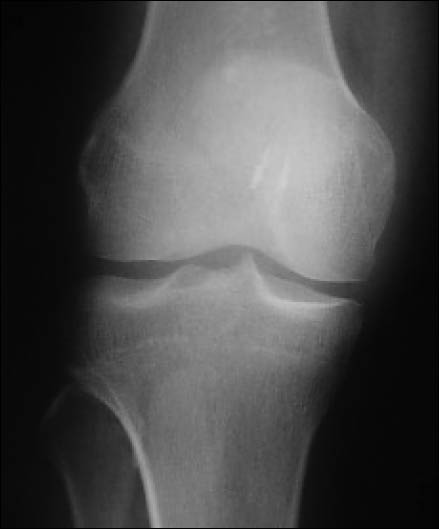
Figura 6: Rx Frente Postoperatorio, correcta posición de anclajes óseos.

Figura 7: Rx perfil Postoperatorio, correcta posición de anclajes óseos, correcta altura patelar.
Se realizaron radiografías de control en el postoperatorio inmediato. (Figs. 6, 7)
El protocolo postquirúrgico de la rodilla comprendió la inmovilización en extensión con una férula ballenada durante 3 semanas, autorizando activamente sólo ejercicios isométricos. Luego de esa etapa inicial, se permitió el incremento progresivo del rango de flexión asistido pasivamente: 0°- 45° hasta la cuarta semana, 0°-90° en la quinta semana. En la sexta semana se comienza con la movilidad activa asistida y libertad completa para la fle- xión. (Figs. 8, 9, 10)
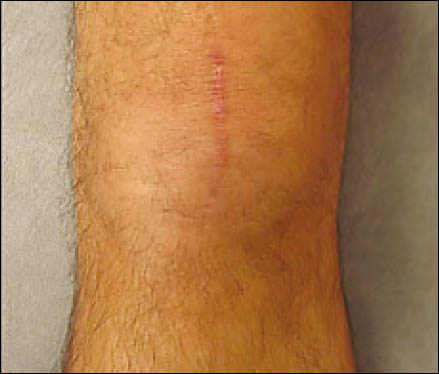
Figura 8: Abordaje anterior reducido 2° mes postopera- torio.

Figura 9: Extensión activa 2° mes postop
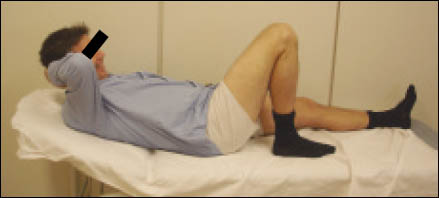
Figura 10: Flexión completa, 2° mes postop.
RESULTADOS
Se realizó el diagnóstico clínico de la lesión (impotencia funcional, dolor y brecha infrapatelar) y luego los métodos de imágenes complementarios confirmaron las lesiones. Mediante RNM se pudo esta- blecer el nivel de la lesión, con 9 desinserciones a nivel del polo distal de la rótula y 1 rotura mediotendinosa en el tendón patelar.
La escala de Lysholm para los 10 pacientes mostró un promedio de 92 puntos (rango, 84-100), y según los valores del IKDC el 100% de los pacientes obtuvieron resultados funcionales normales (A) o casi normales (B), no se registraron pacientes con resultados anormales (C) o severamente anormales (D). Mediante estudios diagnósticos preoperatorios y durante el acto quirúrgico se registraron las siguientes lesiones asociadas:
-
4 casos de lesión LCA + LLI
-
2 casos con lesión de alerones rotulianos + lesio- nes meniscales
-
1 caso de luxo-fractura de Lisfranc ipsilateral
-
3 casos sin lesiones asociadas
Dichas lesiones fueron tratadas según el protocolo de la institución, en forma conjunta o diferida según el caso.
Se evaluaron los factores predisponentes de la serie estudiada.
-
Lesión previa del tendón de Aquiles operado en año 2003, y tendinitis calcificante en el tendón rotuliano lesionado.
-
Tratamiento con antibiótico prolongado (amoxi- cilina) + lesión del tendón rotuliano contralateral.
Todos los pacientes retornaron a sus prácticas de- portivas habituales en un tiempo promedio de 24 semanas luego de la lesión. No se realizaron RNM postoperatorias de control.
Dentro de las complicaciones, un paciente necesito un drenaje quirúrgico de colección serohemática a las 3 semanas de postoperatorio, con cultivos negativos. Posteriormente desarrolló dentro de los 3 meses postoperatorios 2 episodios de reacción a cuerpo extraño a la sutura sin que esto afecte el resultado final.
DISCUSION
El ligamento patelar es habitualmente denominado “tendón patelar o rotuliano”. Rigurosamente hablando corresponde hablar de “ligamento”, dado que es ésa la denominación oficial aceptada por la “Nómina Anatómica” (NA) y más recientemente por la “Terminología Anatómica” (TA).(24) Asimismo, hay características morfológicas específicas que permiten establecer las diferencias entre un “tendón” y un “ligamento”. (25)
Las rupturas del tendón patelar son lesiones que afectan principalmente a pacientes jóvenes y deportistas menores de 40 años, siendo dicha lesión incapacitante y con un postoperatorio prolongado, pudiendo muchas veces condicionar el nivel de reinserción deportiva. Un ejemplo que conmocionó al mundo deportivo fue el caso de la estrella brasileña del futbol mundial Ronaldo, quien sufrió la lesión del tendón patelar con una re ruptura del mismo.
La mayoría de las lesiones del ligamento rotuliano ocurren próximas a su inserción proximal en el polo patelar distal. (1, 2, 3, 4) . Se ha estimado que la fuerza necesaria para romper al ligamento patelar en situación “in vitro” es de 17, 5 veces el peso corporal. Resulta razonable considerar que, aparte del mecanismo traumático, es muy probable que en numerosos casos jueguen rol patogénico otros factores predisponentes.
Dado que histológicamente es frecuente observar zonas con cambios degenerativos pre-existentes, se ha preconizado la denominación de “lesiones agudas sobre un fondo degenerativo”. (5, 6, 26)
La técnica clásica de reparación de las lesiones a nivel de la inserción proximal es reconocida tradicionalmente con el epónimo de Prince-Stern. (26) Esta consiste en la reinserción del ligamento en el seno del polo patelar distal escarificándolo a la demanda creando así un lecho receptor (“tronera”); a continuación, se pasan las suturas a través de túneles transpatelares, tensando los nudos a nivel del polo patelar proximal (2 a 4). De esta manera, traccio- nando de las hebras en sentido proximal se logra atraer el muñón fibrilar al plano óseo.
Las técnicas de aumentación procuran reforzar la reparación realizada con el objetivo de permitir más tempranamente el movimiento. Los materiales usados para la aumentación incluyen alambres trenzados, injertos de Dacron, cintas de Mersilene, suturas de polydioxanone (PDS), prótesis de ligamento de polyester o injertos de semitendinoso o recto interno. Mediante dichos procedimientos se obtuvieron resultados exitosos en cuanto a la disminución del tiempo de inmovilización postoperatoria; en contrapartida, requieren de una exposición quirúrgica adicional, tunelización de la patela, toma de injerto de otros sitios, y un segundo procedimiento para la remoción del implante. (12,13,14)
Enad y Loomis (27) evaluaron en forma retrospectiva 13 soldados en servicio con rupturas del tendón rotuliano, quienes fueron tratados quirúrgicamente con anclaje y cerclaje de alambre, con un seguimiento de 24 meses, con una media de 84 puntos en Lysholm, 5 excelentes, 3 buenos, 3 malos, y 2 pobres resultados.
El tiempo de retorno a la actividad de servicio fue de 13 meses en promedio. Dos de los 13 pacientes necesitaron una segunda cirugía para el retiro del cerclaje de alambre, usado para realizar la aumentación.
Levy y Cols. (28) reportaron el uso de injertos vasculares de Dacron para reforzar reparaciones hechas sobre tendón cuadricipital y patelar. Todos los pacientes lograron rango completo o casi completo de movimientos (diferencia no mayor a 10°-15° con respecto a la rodilla contralateral) a las 8 a 12 semanas de la cirugía, y aunque algunos de los pacientes expresaron quejas por disconfort en el sitio de la sutura de Dacron, ninguno quiso que estos fueran removidos. Lindy y Cols. (29) realizaron aumentaciones en 24 reparaciones de tendones patelares, usando cintas de Mersilene, las cuales eran pasadas alrededor de la rótula y luego emplazadas en el tubérculo anterior de la tibia a través de túneles óseos. Con un seguimiento promedio de 22 semanas, no evidenciaron re-rupturas, y el score funcional (HSS Knee Scale) obtenido fue de 90 puntos. En 2 de los 24 pacientes los puntos de Mersilene eran palpables, causando molestias, por lo que tuvieron que ser removidos mediante un segundo gesto quirúrgico. (28, 29)
El anclaje óseo mediante arpones es un procedi- miento eficiente para proveer fijación tendino-ligamentaria al plano esquelético; al respecto, se ha adquirido experiencia con diversos procedimientos reconstructivos en una amplia gama de localizaciones anatómicas (mano, codo, hombro, rodilla, tobillo, pie, coxal, etc). (30)
La reinserción tendinoligamentaria al plano óseo mediante arpones es una alternativa válida frente a la técnica de sutura intraósea. (2, 23)
Diversas características permiten calificar la excelencia de dicha modalidad técnica: a) brinda fijación sólida, b) faculta exposición reducida de partes blandas, c) el postoperatorio puede ser abreviado, d) no requiere tiempo complementario para la remoción del material de osteosíntesis, e) la posibilidad de aflojamiento a través de los túneles óseos o la creación de fuerzas de tensión anormales son eliminadas, f) se disminuyen los tiempos de cirugía y de manguito hemostático. (22)
El material de sutura empleado en la presente serie consiste en una cadena central de multifilamentos de polietileno recubierta con una envoltura de poliéster. Se ha demostrado que provee una fuerza de tensión superior a la vez que resistencia a la abrasión. Desde el punto de vista técnico, resulta suave para su manipulación. Una propiedad destacada de este material es que en virtud de su reducida capacidad de deslizamiento permite “asegurar el nudo”. (3,32)
Se ha considerado detalle técnico clave la esqueletización del polo patelar distal cruentándolo a la demanda. Mediante dicho gesto se reconoce la superficie ósea permitiendo la implantación precisa de los arpones, centralizándolos en plena masa esquelética. La escarificación asegura un lecho óseo “fértil” apto para recibir al muñón fibrilar y su ulterior neoinserción.
Se consideran detalles de técnica destacados:
a) la necesidad de asegurarse que los arpones están fijados firmemente a la rótula: el cirujano debe traccionar con firmeza de las hebras en sentido distal; la sensación manual es característica: parece que la rótula llega hasta la parte más distal de la incisión
b) los arpones deben ser implantados de modo tal que su vértice esté orientado hacia la cara anterior de la rótula. De esta manera se procura evitar una eventual avulsión del cartílago rotuliano.
Diversos autores, Maniscalco y Cols. (10); Richards (13) y Barber (15) han comunicado la reparación de rupturas del tendón cuadricipital mediante suturas ancladas a arpones. En condición “in vitro”, fue evaluado el rendimiento mecánico de la sutura transpatelar asociada con anclajes óseos, estudiando la formación de una nueva brecha luego de la reparación durante la carga cíclica. Dicha técnica, aplicada a la reparación de rupturas del ligamento patelar, resultó mecánicamente equivalente o aún superior a la técnica tradicional de sutura con tunelización transpatelar. La deformidad de la sutura es menor dado que se evita la longitud muerta correspondiente a la longitud del túnel transóseo a la vez que resulta corto el tramo de la hebra entre su emergencia del muñón fibrilar del ligamento patelar y el “ojo” propio del anclaje. (30)
Capiola y cols. presentaron una nota técnica alternativa consistente en la reparación con 3 anclajes óseos (por ende 6 hebras de hilo). A la técnica de Krackow agregaron a la demanda puntos individuales. Dado el bajo perfil de los anclajes y la modalidad de sutura descripta, esta técnica recrearía más fielmente la huella de inserción del ligamento patelar en el polo patelar distal. Asimismo, se asegura una condición mecánica superior. (22)
Desde el punto de vista morfológico se han descripto diversidad de variedades anatómicas del ligamento patelar. Llamativamente, muchas de dichas variedades son referidas a la inserción proximal, destacando las observaciones sobre la longitud y el grosor fibrilar a nivel del polo patelar. (33,34,35)
En cuanto las características morfológicas del polo patelar distal se han descripto diferencias entre los sectores medial y lateral del mismo: la mayor concentración ósea trabecular, el mayor espesor condral y el mayor grosor del hueso subcondral son mediales. Dichas observaciones sugieren que la exigencia mecánica en el polo patelar distal tiene una distribución asimétrica, siendo mayor a nivel medial del mismo. (36) Atento las consideraciones sobre la variedad morfológica se abre una línea de investigación: quizá resulte conveniente caracterizar el morfotipo en la rodilla contralateral para así proceder a una reconstrucción realmente anatómica.
En la presente serie, se destaca el alto índice (70%) de lesiones asociadas registradas, más de la mitad de los casos correspondieron a su vez a lesiones ligamentarias, lo cual puede ser correlacionado con la violencia traumática.
La asociación lesional de ruptura simultánea de ligamento patelar con ligamento cruzado anterior ha sido considerada “poco frecuente” en un trabajo referencial de autores nacionales. (37, 38)
En la serie referida (37,38) los autores reconocen que el diagnóstico original fue erróneo en tres de cinco casos; justifican, al menos en parte, argumentando que la señal secundaria del ligamento patelar(imagen cirsoide) consecutiva a la lesión del LCA puede ser circunstancialmente confundida con la señal primaria de la lesión del ligamento patelar.
La secuencia de reconstrucción cuando hay lesiones asociadas puede ser considerada controversial. La reconstrucción del ligamento patelar y del ligamento cruzado en el mismo acto quirúrgico se fundamenta en un elevado nivel de entrenamiento a la vez que de la disponibilidad de recursos. (37, 38) No obstante, diversos aspectos son pasibles de consideración crítica:
a) se ha comunicado mayor incidencia de artrofibrosis cuando la reconstrucción del LC ha sido practicada en la etapa aguda (39)
b) los protocolos de rehabilitación correspondientes para la reconstrucción del LC y del ligamento patelar son disímiles
c) los mismos autores han registrado en su serie le- siones asociadas de isquiotibiales, por lo cual en tales casos dicho tendones quedan exceptuados de ser empleados para la reconstrucción del LC
d) si en tales casos la opción alternativa para reconstruir el LC fueran los aloinjertos, corresponde considerar como factor potencialmente desfavorable de dicha técnica que existe cierta evidencia de tendencia a la falla mecánica temprana en la población activa y con expectativa de vida prolongada. (40)
La conducta de los autores del presente trabajo consistió en asignar prioridad a la reconstrucción del aparato extensor y del LLI. La reconstrucción del LC se practicó en un tiempo diferido.
Tomando en cuenta la proximidad del tendón rotuliano con la superficie cutánea, se pone énfasis en evitar el exceso de material de sutura y la correcta técnica de anudado de los mismos, ya que se han observado y descripto molestias y reacciones de tipo cuerpo extraño en dicha zona.
En la presente serie, el caso registrado de luxofractura tarso-metatarsiana asociada fue presentado por algunos de nosotros como “reporte de caso” mereciendo consideraciones fisiopatológicas especiales atento su condición excepcional. (41)
CONCLUSION
La técnica descripta ha resultado técnicamente sencilla habiéndose obtenido resultados clínicos excelentes.
En opinión de los autores se justifica considerarla opción válida en el tratamiento de las lesiones trau- máticas del ligamento patelar.
BIBLIOGRAFIA
-
Greis PE, Holmstrom MC, Lahav A. Surgical treat- ment options for patella tendon rupture, part I: acute. Orthopedics. 2005;28:672-679; quiz 680-671.
-
Archdeacon MT, Sanders RW. Patella fractures and extensor mechanism injuries. In: Browner BD, Jupi- ter JB, Levine AM, Trafton PG, eds. Skeletal Trau- ma: Basic Science, Management, and Reconstruc- tion. 3rd ed. Philadelphia, Pa: WB Saunders;2003:2013-2044.
-
Azar FM. Traumatic disorders. In: Canale ST, ed. Campbell’s Operative Orthopaedics. Philadelphia, Pa: Mosby; 2003:2449-2493.
-
Bhargava SP, Hynes MC, Dowell JK. Traumatic pa- tella tendon rupture: early mobilization following surgical repair. Injury. 2004;35:76-79.
-
Sinha RK, Rubash HE. The adult knee. JJ Cllaghan et al Ed. Vol II. Lippincott Williams & Wilkins. Phi- ladelphia. (2003) Chapter 98: Extensor mechanism rupture. P. 1351- 1358.
-
Kannus P, Jozsa L. Histopathological changes prece- ding spontaneous rupture of a tendon. A controlled study of 891 patients. J Bone Joint Surg Am. 1991;73:1507-1525.
-
West JL, Keene JS, Kaplan LD. Early motion after quadriceps and patellar tendon repairs. Am J Sports Med. 2008. 36: 316.
-
Kasten P, Schewe B, Maurer F, Gosling T, Krettek C, Weise K. Rupture of the patellar tendon: a review of 68 cases and a retrospective study of 29 ruptures comparing two methods of augmentation. Arch Ort- hop Trauma Surg. 2001;121:578-582.
-
Kinmont JC, Walter E, Curtis MJ. Augmentation of patellar tendon repair with poly-p-dioxannone cord. Injury. 2002;33:263-264.
-
Maniscalco P, Bertone C, Rivera F, Bocchi L. A new method of repair for quadriceps tendon ruptures: a case report. Panminerva Med. 2000;42:223-225.
-
Matava MJ. Patellar tendon ruptures. J Am Acad Orthop Surg. 1996; 4:287-296.
-
Ravalin RV, Mazzocca AD, Grady-Benson JC, Nis- sen CW, Adams DJ. Biomechanical comparison of patellar tendon repairs in a cadaver model: an evalua- tion of gap formation at the repair site with cyclic loading. Am J Sports Med. 2002;33:469-473.
-
Richards MD, Barber FA. Repair of quadriceps ten- don ruptures using suture anchors. Arthroscopy. 2002;18:556-559.
-
Rodeo SA, Izawa K. Diagnosis and treatment of knee tendon injury. In: Garrett WE, Speer KP, Kirkendall DT, eds. Principles and Practice of Orthopaedic Sports Medicine. Philadelphia, Pa: Lippincott Wi- lliams & Wilkins; 2000:687-708.
-
Barber FA, Richards DP. Implants. In: Miller MD, Cole BJ, Cohen SB, Makda JA, eds. Textbook of Arthroscopy. Philadelphia, Pa: WB Saunders; 2004:15-28.
-
Dogan OF, Oznur A, Demircin M. A new technical approach for sterna closure with suture anchors (Do- gan technique). Heart Surg Forum. 2004;7:E328- E332.
-
Fennell CW, Ballard JM, Pflaster DS, Adkins RH. Comparative evaluation of bone suture anchor to bo- ne tunnel fixation of tibialis anterior tendon in cada- veric cuboid bone: a biomechanical investigation. Foot Ankle Int. 1995;16:641-645.
-
Fukushima K, Hoaguchi T, Okano T, Yoshimatsu T, Saito A, Ryu J. Patellar dislocation: arthroscopic pa- tellar stabilization with anchor sutures. Arthroscopy. 2004;20:761-764.
-
Krackow KA, Thomas SC, Jones LC. A new stitch for ligament-tendon fixation: brief note. J Bone Joint Surg Am. 1986;68:764-766.
-
Richards MD, Barber FA. Repair of quadriceps ten- don ruptures using suture anchors. Arthroscopy. 2002;18:556-559.
-
Skoff HD, Hecker AT, Hayes WC, Sebell-Sklar R, Straughn N. Bone suture anchors in hand surgery. J Hand Surg Br. 1995;20:245-248.
-
Capiola D, Lousi RE. Repair of patellar tendon rup- ture with suture anchors. Arthroscopy. 2007;(8):906.
-
Costa Paz M, Makino A, Paniego G, Narváez R, Ayerza M, Muscolo L. Reparación quirúrgica me- diante tenodesis con anclajes óseos de los tendones del aparato extensor de la rodilla. Rev Asoc Argent Ortop Traumatol. Año 72, pp. 70-74.
-
International Anatomical Terminology. New York: Thieme Medical Publishers. 1998. ISBN 0-86577-808-6.
-
Aponte Tinao LA. Ligamento poplíteo-peroneo de la rodilla: estudio anatomoquirúrgico del complejo pos- terolateral. Rev Asoc Argent Ortop Traumatol (1997)62 , 2 .
-
Vilarrubias JM. Patología del aparato extensor de la rodilla. Cap. 5: Patología tendinosa e insercional. Ed. Jims. Barcelona. 2º edición. (1995) 150- 178.
-
Enad JG, Loomis LL. Primary patellar tendon repair and early mobilization: results in an active-duty po- pulation. J South Orthop Assoc. 2001;10:17-23.
-
Levy M, Goldstein J, Rosner J. A method of repair for quadriceps tendon or patellar ligament (tendon) ruptures without cast immobilization. Clin Orthop Relat Res. 1987;218:297-301.
-
Lindy PB, Boynton MD, Fadale PD. Repair of pate- llar tendon disruptions without hardware. J Orthop Trauma. 1995;9:238-243.
-
Bushnell BD, Byram IA, Weinhold PS, Creighton RA. The Use of Suture Anchors in Repair of the Ruptured Patellar Tendon: A Biomechanical Study. Am. J. Sports Med. 2006; 34; 1492.
-
Fiberwire Brochure. Available from World Wide Web: http://www.shoulderdoc.co.uk .
-
Lo IK, et al. Arthroscopic knots: determining the op- timal balance of loop security and knot security. Arthroscopy. 2004;20(5):489-502.
-
Ramos MS, Rüthlein AY, Ferreyra RE, Villa AJ, De la Vega RB Dissection and Description of the patellar ligament. Rev. chil. anat. v.20 n.1 Temuco 2002
-
Basso O, Johnson DP, Amis AA. The anatomy of the patellar tendon. Knee Surg Sports Traumatol Arth- rosc. 2001;9(1):2–5.
-
Rodríguez PD, Santillán JH, Giesenow AA. Patellar Ligament: anatomical Bases. Int. J. Morphol. (2006) 24 (Suppl. 1): 5
-
Toumi H, Higashiyama I, Suzuki D, Kumani T, Byd- der G, McGonagle D, Emery P, Fairclough J, Benja- min N. Regional variations in human patellar trabecu- lar architecture and the structure of the proximal pa- tellar tendon enthesis J Anat. 2006 Jan;208(1):47-57.
-
Costa Paz M, Makino A, Muscolo L, Ayerza M. Si- multaneous acute rupture of the patellar tendon and the anterior cruciate ligament. Arthroscopy. 2005;9:1143.
-
Costa Paz M, Makino A, Muscolo L, Ayerza M, Sv- riz M. Ruptura simultánea del ligamento cruzado an- terior y del tendon rotuliano. Rev Argent Artrosc. 2006;13:22-6 .
-
Beynnon BD, Jonson RJ, Abate JA, Fleming BC , Nichols BC. Treatment of anterior cruciate ligament injuries, Part I. Am. J. Sports Med. (2005); 33, 10: 1579. 1602.
-
Collazo C. Reconstrucción primaria del LCA utili- zando ligamento patelar. Analisis comparativo entre dos grupos empleando Aloinjerto vs Autoinjerto, Se- guimiento mínimo de 3 años. Rev Argent Artrosc. 2007;14:102-10.
-
Rivarola Etcheto H, Autorino C, Yáñez JM, Collazo C, Del Vecchio J. Rotura del ligamento rotuliano e inestabilidad tarsometatarsiana homolaterales y si- multáneas. Rev Asoc Argent Ortop Traumatol. Año 73, pp. 000-000.
Correspondencia:
Dr. Horacio F. Rivarola Etcheto Avenida Alvear 1800, 5°A Tel. 15-5478-7844
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Hospital Universitario Austral, Pilar