ARTROSCOPIA | VOL. 9, Nº 1 : 10-14 | 2002
Tratamiento artroscópico de la epicondilitis
Dr. Miguel Slullitel; Dr. Daniel Slullitel; Dr. Sergio Montenegro
RESUMEN:
La cirugía en la epicondilitis refractaria a tratamiento conservador, es una opción aceptada universalmente. La liberación artroscópica con la Técnica de Bosworth (Liberación lateral epicondílea + ligamento anular) parece reunir las condiciones de confiabilidad que requiere esta patología tan común y rebelde de tratar.
Se intenta reducir el tiempo de recuperación e intentar obtener por vía artroscópica los mismos resultados que la técnica abierta. Se realizaron 40 artroscopías entre los años 1996 hasta la fecha.
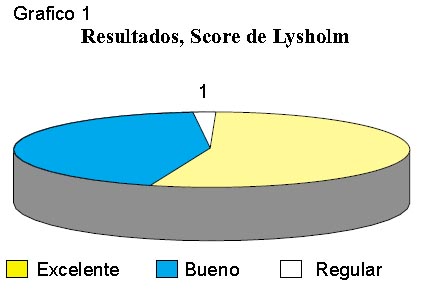
Utilizando el score de Ellman y Kay para su estratificación, se obtuvieron los siguientes resultados: 16% Excelentes, 68% Buenos, 8% Regulares y 8% Malos, observándose sinovitis articular en el 58% de los casos. En conclusión, este procedimiento artroscópico, repite similares resultados que la cirugía abierta, y permite la exploración artroscópica de la articulación y la realización de sinovectomía con menor morbilidad y más rápida recuperación que la cirugía abierta.
Palabras claves: Epicondilitis Liberación artroscópica-Sinovitis.
ABSTRACT:
Surgery is an agreed option for treatment of the recalcitrant tennis elbow. The authors minded an arthroscopic surgical procedure. This procedure is based in the “Bosworth-lateral extensor release + annular ligament “, technique that have proved to be reliable for the tennis elbow.
We are trying to obtain faster recovery to the daily living activities and challenging to obtain the same good results as in the open procedure.
40 procedures were performed with a follow up of 4 years, finding sinovitis in the 58% and recording under the UCLA criteria and the Ellman & Kay ranking 16 % of excellent, 68% of good, 8% of regular & 8% of bad results.
In conclusion, this arthroscopic procedure repeats similar open surgery outcomes and offers the advantages of scope and treat intraarticular lesion without morbility and faster recovery to the daily living activities.
Key words: Tennis elbow-Arthroscopic release-sinovitis.
INTRODUCCION
Epicondilitis o codo del tenista es un cuadro caracterizado por dolor epicondíleo en las actividades cotidianas. A pesar del nombre, no está asociado al juego de tenis, no demostrado por las estadísticas (solo 40 en 410 casos).
Esta patología aparece en la 2da, 3era y 4ta década de la vida, en jóvenes y adultos activos. El comienzo es insidioso sin trauma evidente con antecedentes de una actividad repetitiva y a veces relacionada al sobreuso.
El diagnóstico diferencial incluye dolor referido cervical, fibromialgia, compresión del nervio radial y cualquier otra patología intraarticular (artrosis, osteocondritis disecante del capitellum).
El 75% de los casos mejoran con tratamiento conservador que incluye reposo, fisioterapia, terapia ocupacional, hielo regional, AINES e inyección intralesional de cortisona.
Para atletas que pueden cambiar sus técnicas, éste es un aspecto fundamental (cambio de empuñadura, etc.).
El tratamiento quirúrgico está indicado en el caso de fallar el tratamiento conservador durante 6 meses. Muchas técnicas quirúrgicas se han propuesto para la epicondilitis, pero hasta la actualidad se mantiene la discusión sobre cual es la mejor para la epicondilitis recalcitrante.
Sorprendentemente, Verhaar (3) reportó excelentes resultados con la liberación lateral, pero Nirschl (4) relata un porcentaje menor de buenos resultados. Bosworth (5) realiza además el gesto de la liberación parcial del ligamento anular, técnica que se intenta reproducir artroscópicamente.
Se podría agrupar a las técnicas quirúrgicas abiertas en:
Extraarticulares Proximales: faciotomía pura (6,7), o resección de zona cicatricial e reinserción (9, 2).
Extraarticulares Distales: alargando el segundo radial 8.
Intraarticulares: seccionando cápsula y ligamento anular parcial (5) junto a fasciotomia de los extensores.
Otro procedimiento menos invasivo es el de la tenotomía subcutánea que dio buenos resultados (10, 11) hecho en forma ambulatoria.
A pesar del gran desarrollo de la artroscopía de codo en la actualidad, solo 3 técnicas endoscópicas han sido publicadas (12, 13, 14) tratando de resolver la epicondilitis.
Estos autores utilizan procedimientos endoscópicos para suplir técnicas clásicas con resultados confiables para la epicondilitis recalcitrante, tratando de obtener similares resultados a la técnica abierta pero con una recuperación más rápida y el retorno a las actividades diarias en una forma más temprana.
El objetivo de este trabajo es evaluar la liberación lateral artroscópica extensora en la epicondilitis recalcitrante, realizando un estudio prospectivo randomizado con un año de seguimiento como mínimo.
MATERIAL Y METODO
Desde Julio de 1992 a Julio de 1999, en este estudio multicéntrico que incluye el Hospital de Emergencias “Dr. Clemente Alvarez” y al Instituto de Ortopedia y Trauma “Dr. Jaime Slullitel” de Rosario, y a la clínica Dávila y el Hospital Sotero del Río de Santiago de Chile, se realizaron 42 liberaciones artroscópicas por epicondilitis. Los síntomas previos a la cirugía fueron de 6 meses a 4 años. De los 42 pacientes (22 mujeres y 20 hombres), la edad promedio es de 42 años (+32 -69). El codo sintomático fue el dominante
en el 69% de los casos y fueron jugadores de tenis en el 40% del total de los pacientes.
Los criterios de inclusión en este estudio fueron:
1. Historia de dolor que interfiere en las actividades diarias a pesar de un tratamiento conservador de más de 6 meses,
2. Dolor en el epicóndilo lateral: a la extensión de la muñeca con el codo en extensión completa (signo de Filkenstein +)
Radiografía, análisis y electromiograma negativas. No tener cirugía previa en la zona.
Los resultados de acuerdo con el criterio de la UCLA son los siguientes:
|
Puntos
|
|
|
10
|
Dolor*
|
|
10
|
Función
|
|
5
|
Rango de Movimiento
|
|
5
|
Fuerza muscular**
|
|
5
|
Satisfacción
|
|
35
|
TOTAL
|
*El dolor se constató con la escala visual analógica.
**La fuerza de aprehensión con el Martín Vigoremeter registro un promedio de 0,93% kp/cm2 (entre 1.15 a 0.76% y finalizando con registros normales al final del año).
PROCEDIMIENTO QUIRURGICO
La intención de la cirugía endoscópica es la de realizar similar técnica de Bosworth (1955) pero en una forma menos invasiva y realizando un diagnóstico artroscópico del codo dañado.
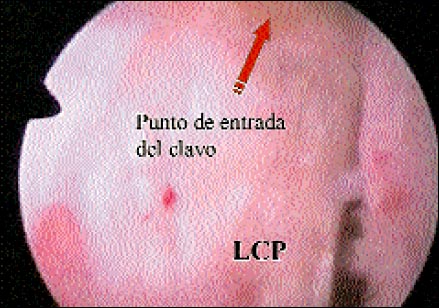
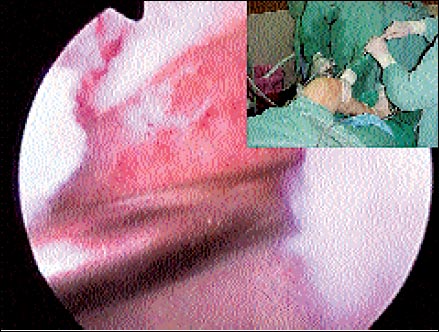
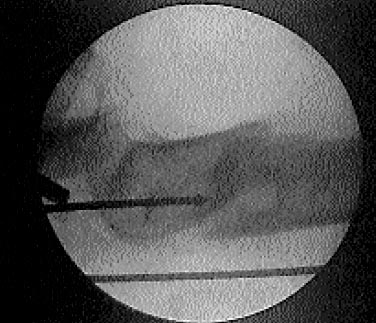
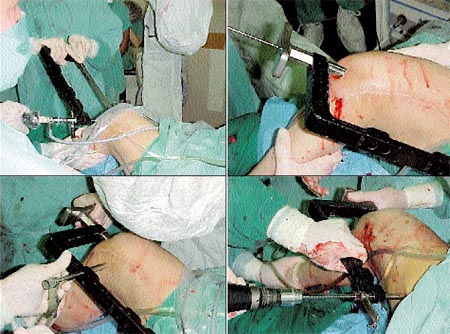
La clásica técnica de la artroscopía de codo publicada por Andrews fue utilizada con los mismos portales que en el trabajo original. (Fig: 1 y 2). La artroscopia inicial se realiza comenzando con una instrumentación desde el portal lateral, observando el capitellum, el epicóndilo, ligamento anular y la sinovitis peri epicondílea. Posteriormente, se avanza hasta la zona medial del codo, allí se cambia entonces el artroscopio, introduciéndolo desde el portal cubital.
Desde este portal se puede observar la misma región anteriormente descripta del epicóndilo y la zona lateral del codo.
Inmediatamente de la sección retrógrada de la cápsula epicondílea, se puede observar en la profundidad la aponeurosis de inserción de los radiales.

Figura 1 Portal radial

Figura 2 Portal cubital

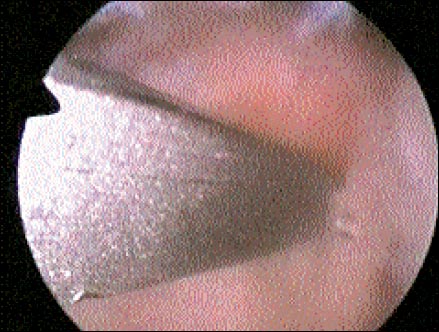
Figura 3 Cuchillas
Estos se pueden seccionar con el bisturí o por medio de radiofrecuencia. (Fig 3)
Se rota entonces el bisturí y se lo introduce entre la cabeza del radio y el epicóndilo. Se secciona entonces los dos tercios proximales del ligamento anular; debe ser evitada con mucho cuidado la sección del ligamento colateral cubital.
Finalmente, la sección de toda aponeurosis extensora se examina con el palpador y si se palpa alguna estructura tensa, se debe seccionar con el bisturí.
Se realiza una sinovectomía artroscópica de rutina, una artroscopia diagnóstica del resto de la articulación y se venda con vendaje compresivo con goma espuma. El postoperatorio se comienza desde el día siguiente a la intervención.
RESULTADOS
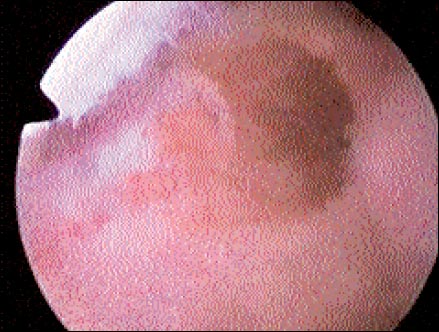
El diagnóstico artroscópico del codo permitió ver lesiones intraarticulares tales como sinovitis periepicondíleas en 24 casos (58,6%) con sinovial aumentada rojo vinosa, cuyas biopsias reportaron sinovitis inflamatoria crónica inespecífica.
Para el ranking se utilizó el Score de Ellman y Kay:
|
Puntos
|
Casos
|
|
35 - 34
|
Excelente*
|
8
|
16%
|
|
33 - 26
|
Bueno*
|
28
|
68%
|
|
27 - 21
|
Regular
|
3
|
8%
|
|
20 - 0
|
Malo
|
3
|
8%
|
|
|
TOTAL
|
42
|
100%
|
*La suma de estas dos evaluaciones pueden ser similar a los resultados “satisfactorios” de los trabajos de Baumgart (85%), Bosworth (80%), Nirschl (90%), que en nuestra estadística da 84%, siendo similar a las anteriores.
En esta evaluación los pacientes no tuvieron inestabilidad ni síntomas físicos y el retorno al trabajo se realizó luego de 2 meses de promedio. No hubo recrudescencia de los síntomas en los pacientes cuyos resultados fueron “excelente” o “bueno”.
COMPLICACIONES
Dos pacientes tuvieron fístulas sinoviales que se resolvieron al mes, 3 pacientes finalizaron con déficit de extensión de 3 grados.
DISCUSION
Existe acuerdo en que el tratamiento quirúrgico de la epicondilitis recidivante es una opción válida en la literatura y muchas técnicas quirúrgicas fueron descriptas.
En la mayoría de estos estudios, los resultados han variado entre buenos y excelentes, independientemente de la técnica utilizada.
Todas las técnicas tienen similar porcentaje de efectividad. Es obvio que se debe elegir el procedimiento que lleve asociada la menor morbilidad si se pueden obtener los mismos resultados.
Uno de nosotros comenzó con la técnica artroscópica como procedimiento diagnóstico, a los fines de diagnosticar correctamente esta patología, y posteriormente se le agregó el procedimiento de liberación aponeurótica extensora desde el interior de la articulación hacia la piel, no a la inversa como lo realizan los procedimientos abiertos.
Se disecaron 3 cadáveres y se constataron la cercanía de elementos nobles como lo relatan Andrew y Kulkko (1999) observándose la seguridad de los portales y la poca probabilidad de lesiones del nervio radial y respetando el ligamento colateral radial. Se encontró muy a menudo sinovitis periepicondílea al realizar los estudios diagnósticos, observándose mejoría con la sola sinovectomía. Se realizaba en ese acto sección parcial del ligamento anular como lo indica Boyd (15) para finalizar realizando la técnica completa como lo preconiza Bosworth (5).
El estudio prospectivo incluye 4 años de seguimiento promedio, (entre 1 y 6.9 años) en 43 pacientes tratados de epicondilitis recidivante operados con la técnica descripta obteniendo un resultado entre bueno y excelente del 85%, similar a los obtenidos en la literatura por otros autores (2, 3, 5,6, 11, 15, 17)
Por lo tanto, la técnica de liberación lateral artroscópica repite similares buenos resultados que las técnicas clásicas de liberación epicondílea, pero sumándoles menos morbilidad, recuperación más temprana y retorno al trabajo más pronto, tiempos obtenidos solamente con la técnica subcutánea pero con más riesgos, por realizarse a ciegas.
La otra ventaja que ofrece la artroscopia, es la de permitir visualizar la articulación y encontrar a menudo sinovitis periepicondíleas, plicas, desprendimientos osteocondrales, realizando la resección quirúrgica de esta patología sin aumentar la morbilidad del procedimiento.
Estos hallazgos sinoviales fueron descriptos por primera vez por Trethowan y Ogilvie y confirmados por Stack (18, 19) y Moore (20, 21), quienes sugieren la escisión quirúrgica de la sinovitis.
Además, Coonrad (9) cree que esta patología está iniciada por plicas articulares y rupturas aponeuróticas de la inserción de los radiales y extensores. Estas lesiones se van degenerando a lo largo de los años, desdibujando la patología original. Secundariamente a esta lesión el tejido sinovial y la sinovial se irrita por la tracción muscular. Estando involucrada la aponeurosis extensora, se afecta a continuación el ligamento anular. Si la sinovitis continúa, termina involucrando los terminales nerviosos del radial como lo demuestra Goldie.
Por lo expuesto anteriormente, Coonrad propone la observación artroscópica, sinovectomía y limpieza articular.
Grifka (12), publica su importante trabajo aconsejando la liberación en decúbito prono, de la aponeurosis extensora como la técnica de Omán. Savoie (13) publica su técnica de liberación muy parecida a la presentada en este trabajo.
La presentación de esta técnica ya fue realizada por uno de nosotros como “Tennis Elbow. Endoscopic Release.En el Congreso ISAKOS (22). Recientemente, Murphy (14) realiza la misma intervención, con un resultado confiable.
CONCLUSION
La técnica de liberación epicondílea de Boswoth, nos ofrece las ventajas de ser una técnica fácil, reproducible, sin complicaciones, impidiendo la formación de rigideces de codo.
La técnica artroscópica ofrece las mismas características con la ventaja de una recuperación mas rápida, exploración articular y menos morbilidad. Además de lo citado, otorga a los pacientes una gran satisfacción como volver a su tarea original sin pérdidas de días laborales.
Por lo tanto, se concluye que esta técnica es una de las mejores soluciones para la epicondilitis.
BIBLIOGRAFÍA
-
Nirschl RP. Tennis Elbow. Orthop. Clin North Am. 1973; 4: 787.
-
Nirschl RP. Muscle and tendon trauma. Tennis Elbow. In: Morrey BF, Ed. The elbow and its disorders. Philadelphia, PA: Saunders; 1985.
-
Verhaar J, Walenkamp G, Kester A, Van Maneren H and Van der Linden T, Lateral Extensor Release for tennis elbow. J. Bone Joint Surg. 1993, Vol 75-A, N 7: 1034-1043.
-
Nirschl RP. Correspondence. J. Bone Joint Surg 1994; 76 A: 951.
-
Bosworth DM. The role of the orbicular ligament in tennis elbow. J. Bone Joint Sur. 1955; 37 A: 527-533.
-
Michelle AA, Krueger FJ. Lateral epicondylitis of the elbow treated by fasciotomy. “Surgery”. 1956; 39: 277-284.
-
Spencer GE. Herndon CH. Surgical treatment of epicondylitis. J Bone Joint Surg. 1953; 3S A: 421-424.
-
Barden RS. Tennis elbow. J Bone Joint Surg. 1961;43 B: 100-106
-
Coonrad RW, Hooper WR. Tennis elbow. Its courses, natural history, conservative and surgical management. J Bone Joint Surg. 1973; 55 A: 177-182.
-
Yerger B, Tumer T. “Percutaneous extensor tenotomy for chronic tennis elbow: an office procedure” Orthopedics 8: 1261-1263, October 1985.
-
Savoie FH, “Percutaneous release for lateral epicondylitis: an office procedure”, J. Shoulder Elbow Surg. 1995, Vol 4, Number I, Part 2, S59.
-
Grifka J, Boenke S and Kramer J. Endoscopic therapy in epicondylitis radialis humeri. Arthroscopy, Vol 11, Number 6, 1995: 743-748.
-
Savoie FH, Field M. and Field L. Advances in Elbow Arthroscopy. In: Parisien J.S. “Current Techniques in Arthroscopy”, third edition, Thieme, 1998; 131132.
-
Murphy KP, Kuklo TR. Taylor KF, Islinger RB, Heekin RD, and Baker Jr. CL. Arthroscopic Release for Lateral Epicondylitis: A cadaveric model. Arthroscopy, vol. 15, number 3, 1999: 259-264.
-
Boyd HB and Mc Leod AC. Tennis elbow. J. Bone Joint Surg. 1973, Vol 55 A, Number 6: 1183-11S7.
-
Thomgren KG, Werner CO. Normal grip strength. Acta Orthop Scand 1979; 50: 255-259.
-
Wittenberg RH, Schaal S and Muhr G. Surgical treatment of persistent elbow epicondylitis. Clinical Orthopaedics and Related Research, 1992, Number 278:73-80.
-
Stack J.K. Acute and chronic bursitis in the region of the elbow joint. Surg Clin. North America, 1949, 29:155-162.
-
Stack J.K and Hunt W. S. Radio-humeral Synovitis.Quart. Bull. Northwestern Univ. Med. Sch. 1946,20:394-397.
-
Moore, Moore Jr. Radio Humeral Synovitis. Arch.Surg. ]952, 64: 50I-505.
-
Moore, Moore Jr. Radio Humeral Synovitis. A cause of persistent elbow pain. Surg. Clin. North America,1953, 33: 1363-1371.
-
Montenegro S, Nuñez R. Endoscopic Lateral Extensor Release for Tennis Elbow. Arthroscopy, vol 14, number 2, suppl 1, 1998, S47 (Abstr).
Dr. Miguel Slullitel
Hospital de Emergencias Dr. C. Alvarez. Rosario. Argentina. Larrechea 348. 2000 Rosario. Tel/Fax: 54 341 4531693. Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Dr. Daniel Slullitel
Instituto de Ortopedia y Trauma Dr. Jaime Slullitel. Rosario. Argentina.
Pueyrredón 1033. 2000 Rosario. Tel/Fax: 54 341 4478603. Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Dr. Sergio Montenegro
Departamento de Ortopedia. Clínica Dávila y Hospital Dr. Sotero del Río Santiago. Chile. Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.