ARTROSCOPIA | VOL. 8, Nº 2 | 2001
ARTICULO ORIGINAL
Lesiones osteocondrales del astrágalo
Dr. Jorge Pablo Batista
RESUMEN:
El propósito del presente trabajo es realizar un análisis retrospectivo sobre 62 pacientes con lesiones osteocondrales del astrágalo atendidos en el Hospital Bernardino Rivadavia y en el COTRADE entre los meses de junio de 1996 y noviembre del 2000 de los cuales solo pudieron ser reevaluados 41. Los objetivos planteados fueron:
-
Valorar la utilidad de los estudios radiográficos convencionales en el diagnóstico de estas lesiones.
-
Correlacionar los resultados de la TAC y RMN en relación al grado de lesión en pacientes que contaban con ambos estudios.
-
Evaluar el resultado del tratamiento elegido según:
-
la localización y el grado de la lesión y
-
el tiempo transcurrido hasta la consulta. (lesiones agudas vs crónicas)
Los estudios radiográficos demostraron la lesión en solo 36,6% de los pacientes.
Existe una alta correlación entre la RMN y la TAC en el estudio de este tipo de lesiones.
No se han encontrado diferencias significativas en el score AOFAS en relación a la localización de la lesión.
18 pacientes fueron tratados en forma conservadora mientras que 23 pacientes fueron tratados en forma quirúrgica. El tratamiento conservador presentó los mejores resultados en los grados más bajos de la clasificación de RMN (Grados I y IIa).
El tratamiento quirúrgico mediante la utilización de la artroscopía fue el tratamiento de elección en las lesiones grado III y IV especialmente mediante la utilización del debridamiento y las perforaciones del hueso subcondral. El injerto osteocondral mostró la mayor tasa de complicaciones.
ABSTRACT:
The purpose of this work is to make a retrospective análisis on 62 patients with Osteochondral lesions of the talar dome atended at the Bernardino Rivadavia Hospital and at the COTRADE between June 1996 and November 2000. Only 41 were reevaluated.
The objectives set were:
-
Appraise the usefulness of the conventional x-ray studies in diagnosing these lesions.
-
Correlate the TAC. and RM.L results in relation with the degree of the lesion in patients who had had both studies.
-
Evaluate the result of the chosen treatment according to:
-
localization and degree of lesion
-
the amount of time gone by before consultation (acute lesions vs chronic lesions)
The x-ray studies showed the lesion in only 36,6% of patients.
There exists a high correlation between the R.M.I.and the T.A.C. in the study of this type of lesions.
There havent been found significant differences in the A.O.EA.S. score in relation with the localization of the lesion.
18 patients were treated conventionally while 23 were treated surgically.
The conventional treatment presented the best results in the lowest degrees of the R.M.I. classification (degrees I and II).
The surgical treatment with arthroscopic procedures was chosen for lesions degree III and IV, especially with the use of debridment and the perforation of the subchondral bone .The Osteochondral graft showed the higest rate of complications.
INTRODUCCION
Las lesiones osteocondrales que comprometen a la región del tobillo son poco frecuentes presentándose con una incidencia del 0,020% según Niño Gomez y col, 0,09% según Berndt y Harty, 1,5 % según Devesa Cabot y 1,2 a 1,5 % según Mingo Saluzzi y col., provocando dolor e incapacidad en el paciente para realizar actividades deportivas hasta limitarlos en algunos casos en los quehaceres de la vida diaria.(3, 8, 13, 17)
Fue descripta por primera vez por Monro (1856) siendo Koenig en 1888 quien describió con mayor profundidad esta patología. (3, 4, 12, 13, 22, 23, 24, 25, 26)

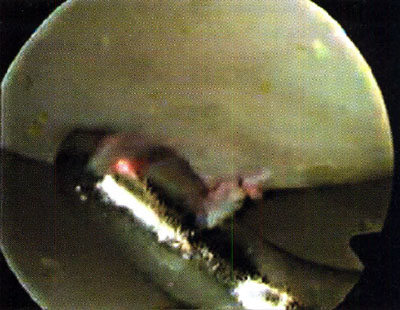
Osteocondritis del astrágalo. Visión artroscópica
La lesión osteocondral del astrágalo fue descripta por primera vez como una fractura por Rendú en 1932.(26)
Canale, Yvars, Roden, Pettine y Money muestran claramente la relación entre traumatismo y lesión. (4, 14, 26)
Aún hoy continúan las controversias acerca de la etiología y patogénesis de estas lesiones .
Parecería ser que aquellas lesiones agudas relacionadas con un mecanismo brusco de producción presentan una mejor evolución que aquellas lesiones crónicas en donde no puede relacionarse su aparición con un mecanismo de producción definido. (3, 14,18, 23, 24, 26). Se han propuesto otras etiologías para esta patología como ser factores vasculares, hormonales y hereditarios basados en pacientes que han tenido familiares que sufrieron la misma lesión o pacientes que han tenido lesiones osteocondrales en otra localización. (3, 8, 22, 23)
El factor hereditario propuesto por Wagoner y Cohn fue reintroducido en 1955 por Gardiner y Pick, sin embargo solo seis familias en su estudio han reportado casos de osteocondritis disecante en más de uno de sus miembros. (3)
Existen diversas clasificaciones basadas en los estudios complementarios de diagnóstico para este tipo de lesiones.
La primera fue la clasificación radiológica de Berndt y Harty (1959), posteriormente en el año 1993 Ferkel y Sgaglione desarrollaron una clasificación basada en los estudios de tomografía axial computada. (1, 3, 21)
Finalmente Anderson y cols, desarrollaron una clasificación a partir de su experiencia en resonancia magnética nuclear en la cual lograron clasificar las lesiones GI del astrágalo.(1, 21)
Estos estudios con sus respectivas clasificaciones nos permiten efectuar un diagnóstico de certeza y a la vez evaluar las conductas terapéuticas en el tratamiento de las lesiones osteocondrales del astrágalo. (1, 3, 4, 14, 15, 17, 18, 22, 23)
Se ha efectuado el presente trabajo basándose en la clasificación radiológica de Bernd y Harty, la clasificacion tomografica de Ferkel y Sgaglione y la clasificación por resonancia magnética de Anderson y cols. (1, 3, 17, 21, 22, 23)
El propósito del presente trabajo es realizar un análisis retrospectivo sobre 62 pacientes tratados en el Hospital B.Rivadavia y en el COTRADE por lesiones osteocondrales del astrágalo entre los meses de junio de 1996 y noviembre del 2000 persiguiendo los siguientes objetivos:
-
Valorar la utilidad de los estudios radiológicos convencionales en el diagnóstico de las lesiones osteocondrales del tobillo.
-
2.Correlacionar los resultados de la TAC y RMN en relación al grado de lesión en aquellos pacientes que tienen ambos estudios.
-
Evaluar el resultado del tratamiento elegido en relación a:
-
la localización y el grado de la lesión y
-
el tiempo transcurrido desde la aparición de la sintomatología hasta la consulta. (lesiones agudas vs crónicas).
MATERIAL Y METODO
La población estudiada está comprendida por 62 pacientes tratados por lesiones osteocondrales del astrágalo entre los meses de junio de 1996 y noviembre del 2000, los cuales fueron atendidos en el Htal. Bernardino Rivadavia y en el Centro Cotrade. De los 62 pacientes asistidos, fueron seleccionados 41 pacientes, en tanto que 21 fueron excluidos por no contar con la totalidad de los estudios complementarios requeridos o no cumplir con las citaciones a los controles periódicos de sus patologías.
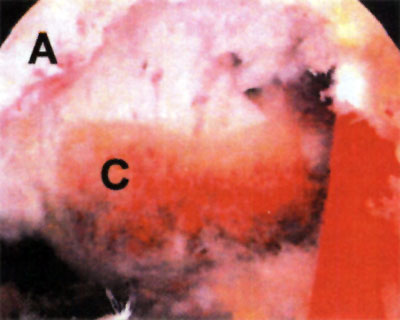
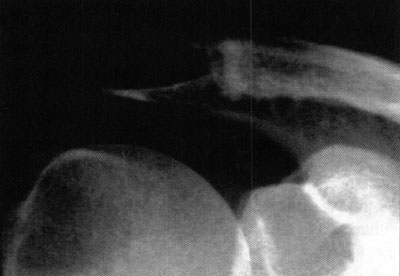
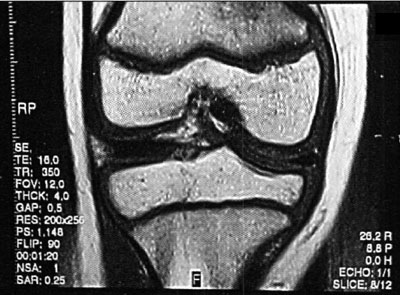
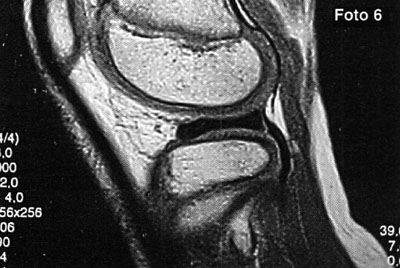
El diagnóstico de lesión osteocondral fue realizado mediante la evaluación clínica de los pacientes y la solicitud de estudios complementarios de diagnóstico: radiografias de tobillo frente y perfil, TAC, y RMN (fotos 3,4 y5). La sistemática de evaluación se basó en que si la radiografía solicitada era positiva, al paciente se le solicitaba una tomografía axial computarizada mientras que si la radiografía era negativa y se sospechaba una lesión osteocondral, se solicitaba una resonancia nuclear magnética. En los casos en que se solicitaba TAC, posteriormente también se solicitaba una RMN de tobillo. 22 23
Los pacientes luego del tratamiento instaurado fueron reexaminados.
El follow up consistió en la evaluación clínica de los pacientes y el score AOFAS presentado por la American Ortophaedics foot and ankle society. 11 16 17 (Ver anexo Nro.1)
Para conformar la planilla que califica el score AO-FAS, el evaluador debe completar la misma conjuntamente con el paciente en la cual se le asigna un puntaje a las respuestas de las preguntas relacionadas con distintos items como el dolor, la posibilidad de realizar distintos niveles de actividades físicas y la estabilidad del tobillo en sus distintos planos.
Las variables consideradas fueron :
-
Edad en meses.
-
b.Sexo.
-
Tipo de actividad física desarrollada, consignando la actividad deportiva desarrollada por el paciente o bien sedentarismo en caso de no realizar práctica de deportes.
-
Tobillo lesionado, consignando derecho o izquierdo según correspondiera.
-
El síntoma principal al momento de la consulta: dolor, sinovitis o ausencia de síntoma (hallazgo).
-
Forma de presentación, consignando aguda o crónica.
-
Localización de la lesión, consignando uni o bilateral.
-
Historia de traumatismos.
-
Localización de la lesión, consignando anterior, anterolateral, posteromedial, o central.
-
Grado de lesión según radiología.
-
Grado de lesión según Tomografía axial computarizada
-
Grado de lesión según Resonancia magnética nuclear.
-
Tratamiento instaurado: tratamiento conservador ó tratamiento quirúrgico ( debridamiento, debridamiento y perforaciones del hueso subcondral , o injerto osteocondral).
-
Score AOFAS.
-
Duración del follow up.
-
Presencia de complicaciones.
Se procedió al ingreso de los datos en una planilla de cálculos y se realizó la descripción de las variables, mediante la determinación de medidas de tendencia central (porcentajes o medias según correspondiera) y medidas de dispersión (desvío estándar, percentiles).
Se analizó la asociación de las variables en forma bivariada, estimándose mediante pruebas de asociación estadística según correspondiera de acuerdo a la operacionalización de las variables definida (x2, r Pearson y ANOVA).
Con el objetivo de analizar en forma multivariada la información analizada, se elaboró un modelo considerando como variable dependiente el score AOFAS y como variables independientes al tratamiento instaurado, grado de la lesión según Rx y RMN, la localización de la lesión, la presencia de complicaciones y la forma aguda de producción.
Estas variables independientes fueron operacionalizadas como variable dummy. En relación con el tratamiento instaurado se definieron cuatro variables: tratamiento conservador, debridamiento, debridamiento y perforaciones, e injerto osteocondral, donde para cada variable se consideró un valor de 1 al tratamiento correspondiente y 0 al resto en cada una de las variables.
En relación con la localización de la lesión se definieron cuatro variables: anterior, anterolateral, posteromedial y central, donde del mismo modo, para cada variable se consideró un valor de 1 al tratamiento correspondiente y O al resto en cada una de las variables.
En el caso de forma de presentación y presencia de complicaciones, se consignó un valor igual a 1 para la forma aguda y presencia de complicaciones, y O ante la ausencia de las correspondientes características.
Fueron además incluidos en el análisis términos de interacción entre el tipo de tratamiento instaurado y el grado de la lesión.
En todos los casos el límite de significación considerado fue de 0.05. (Esto implica que todos aquellos valores de p< a 0.05 son significativos.)
RESULTADOS
Fueron evaluados 41 pacientes, 6 pacientes del sexo femenino (14,6%) y 35 (85,4%) pacientes del sexo masculino. Las edades de los pacientes oscilaron entre 17 y 56 años con un promedio de 29,9+11 años, mostrando un rango intercuartílico de 20 ñ 26 años. (esto implica que el 50% de los pacientes presentados presentaban un rango de edad de 20 a 26 años)
Treinta pacientes (73,2%) realizaban deportes mientras que solo 11 pacientes (26,8%) llevaban un estilo sedentario de vida sin practicar deportes.
El tobillo derecho se encontró involucrado en 22 pacientes (53,65 %) mientras que el tobillo izquierdo se encontró involucrado en 19 pacientes (46,34 %). Solo 2 pacientes presentaron lesiones bilaterales (4,87%).
En 25 (60,97 %) de los 41 pacientes la forma de presentación fue aguda mientras que en 16 (39,03%) la sintomatología comenzó en forma insidiosa no pudiendo determinar el paciente con precisión el momento de aparición. En 38 casos (92 %) los pacientes refirieron dolor como síntoma inicial, en 2 pacientes (4,87 %) el hallazgo fue casual al ser solicitado el estudio complementario de diagnóstico por su patología de base en tanto que en 1 paciente la patología inició con sinovitis..
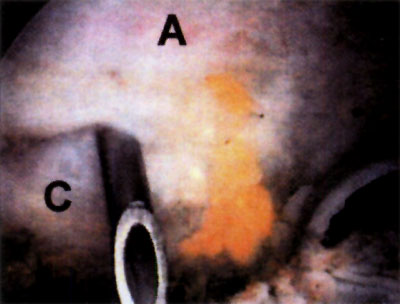
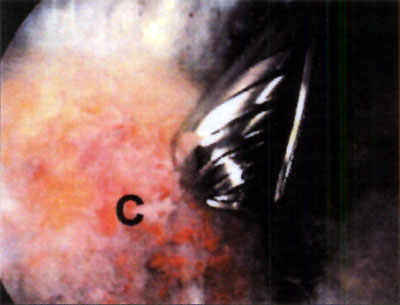
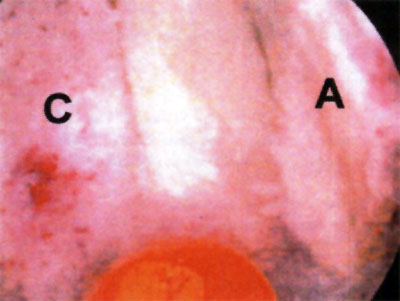
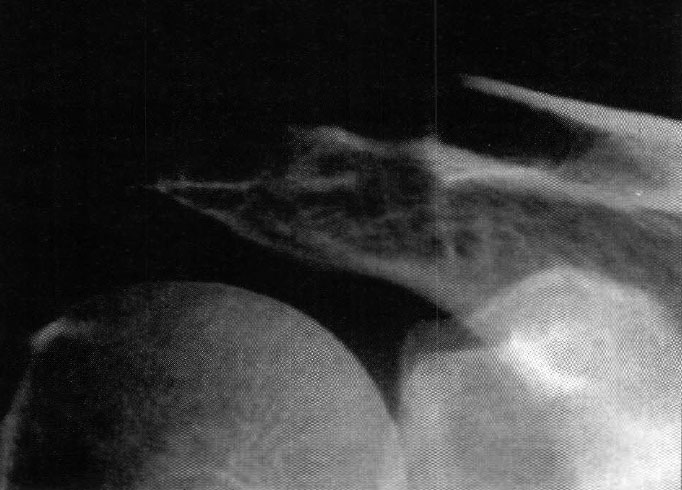
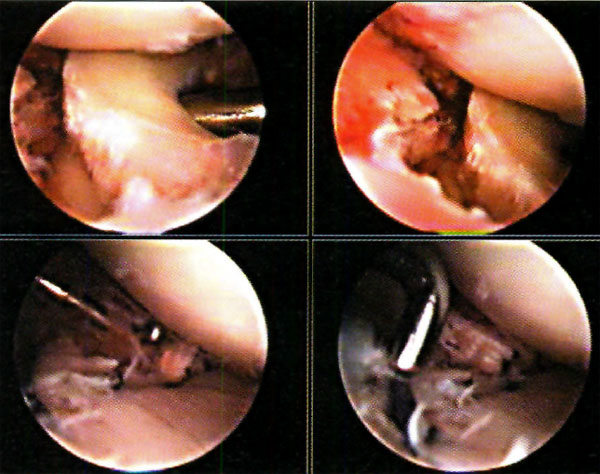
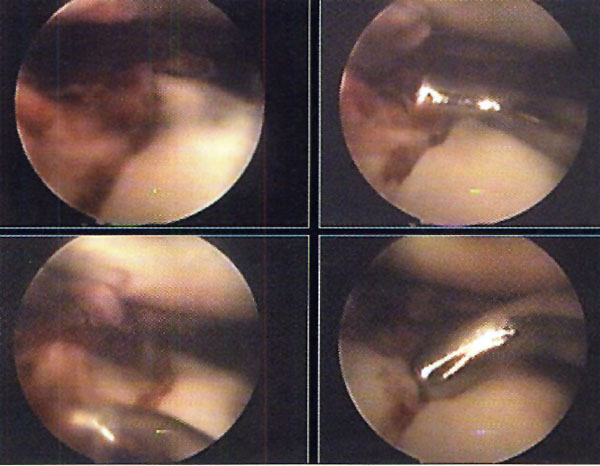
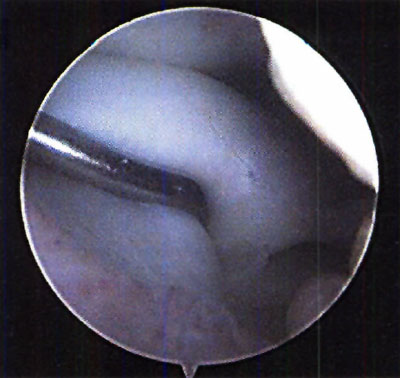
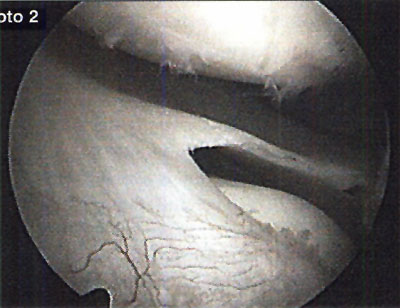
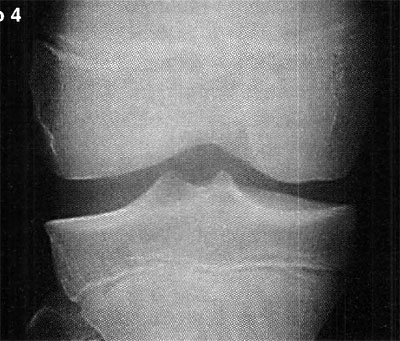
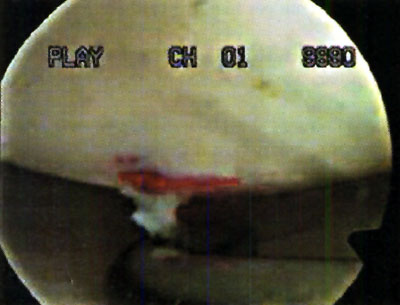
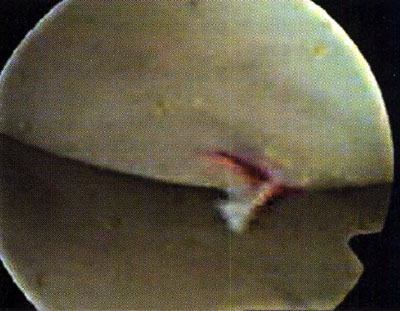
En cuanto a la localización de la lesión, 1 (2,4%) paciente presentó una localización anterior, 12 (29,3%) anterolateral, 23 (56,1%) posteromedial y 5 (12,2%) central. No se pudo explicar claramente esta distribución. (fotos 1 y 2) En cuanto a los casos presentados, los estudios radiográficos pusieron en evidencia la lesión en solo 36,6% de los pacientes, en 26 (63,4%) las radiografías fueron negativas (GI) mientras que de los casos positivos, 6 (14,6%) presentaron una lesión GIl, 6 (14,6 %) presentaron una lesión GIl y 3 pacientes (7,3%) una lesión G IV. (fotos 3 y 4)
En relación con los métodos diagnósticos utilizados, y según fuera mencionado al describir la metodología implementada, no se incluyó en el análisis estadístico a la clasificación de las lesiones a partir de las imágenes observadas en la TAC dado que el número de pacientes en quienes se realizó fue escaso y dada la alta correlación observada entre la clasificación basada en imágenes radiológicas y de RMN y aquella basada en TAC.

Foto 1: lesión anterolateral
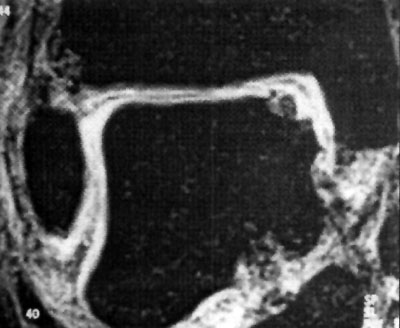
Foto 2: lesión posteromedial.
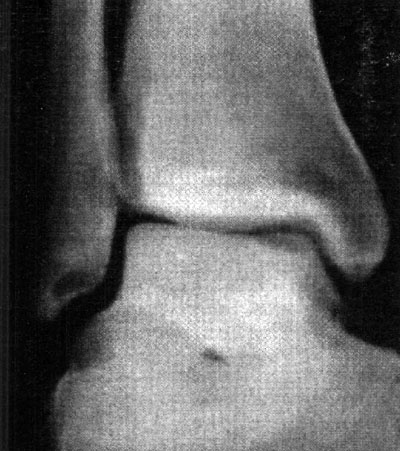
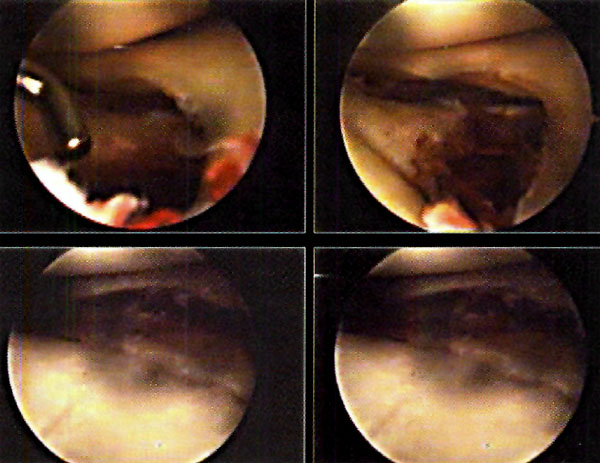
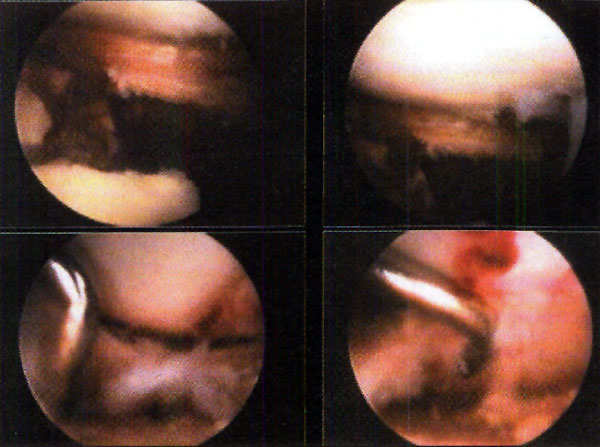
Foto 3: RX Lesión G III
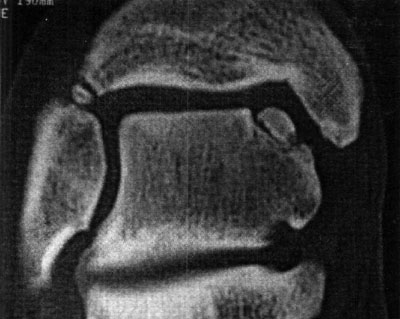
Foto 4: Lesión G IV Visualizada en T.A.C.
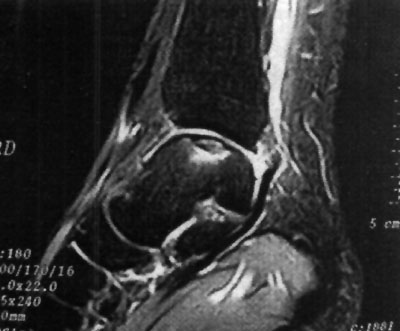
Foto 5: Lesión o.C. visualizada en RMN
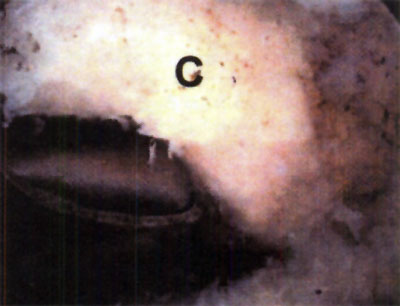
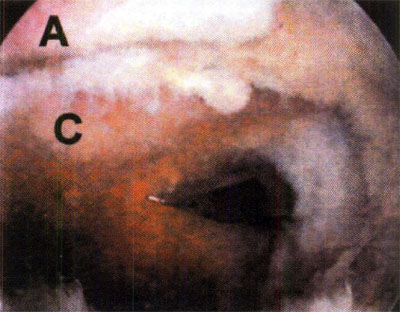
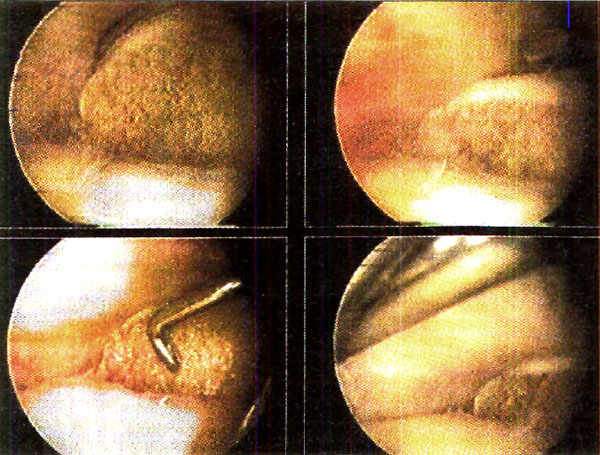
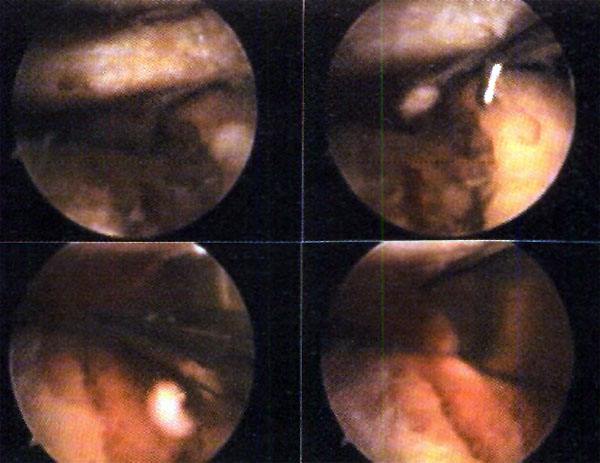
Fotos 6 a 10: Lesiones osteocondrales del astrágalo según grado de RMN. (Anderson y cols)

foto 6: Lesión G I
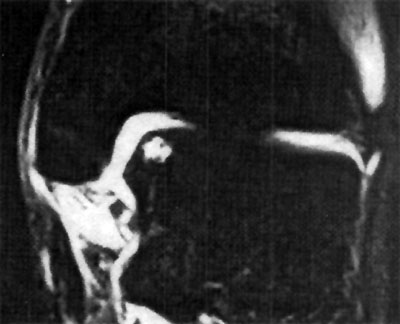
Foto 7: Lesión G II a
La clasificación a partir de imágenes radiológicas mostró un coeficiente de correlación de Spearman de 0,77 (p=0,001) con respecto a la clasificación realizada a partir de imágenes tomográficas, en tanto que el mismo coeficiente entre las imágenes de TAC y RMN fue de 1 (p < 0,001). Esto implicaría una alta correlación entre la clasificación de TAC y RMN mientras que existiría una menor correlación entre Rx y TAC. En relación a los hallazgos de resonancia magnética, 12 pacientes (29,3 %) presentaron un GI, seis pacientes (14,6 %) presentaron un Gila, siete pacientes (17,1 %) un Glib, trece pacientes (31,7 %) un GIII y tres pacientes (7,31 %) un G IV. (fotos 6 a 10) Dieciocho pacientes (43,9%) fueron tratados en forma conservadora y 23 pacientes(56,1%0) fueron tratados en forma quirúrgica. (Ver tabla 4)
Dentro del grupo de pacientes que fueron tratados en forma conservadora, a los pacientes con grados I, IIa y IIb se les indicó descarga del peso corporal sobre muletas por tres semanas acompañado de tratamiento fisiokinésico poniendo especial enfasis en la magnetoterapia. En relación a los pacientes con GIII que fueron tratados en forma incruenta, se les colocó una bota de yeso por el lapso de 6 semanas.
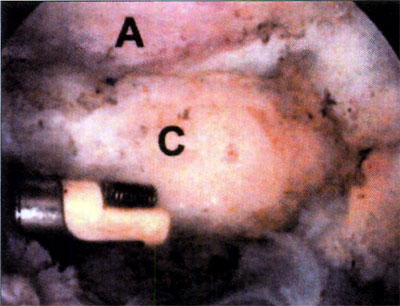
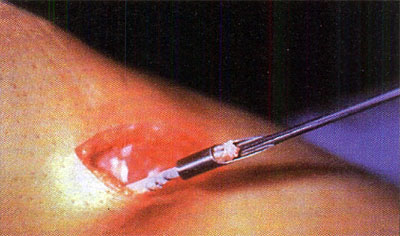
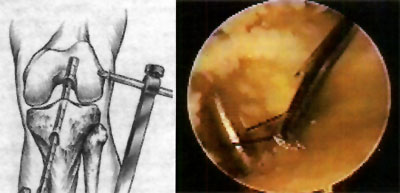
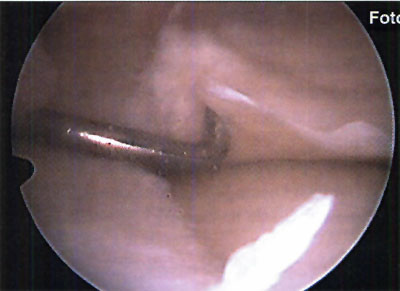
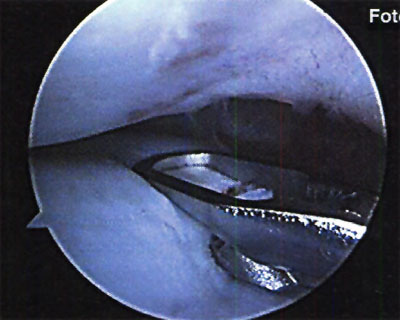
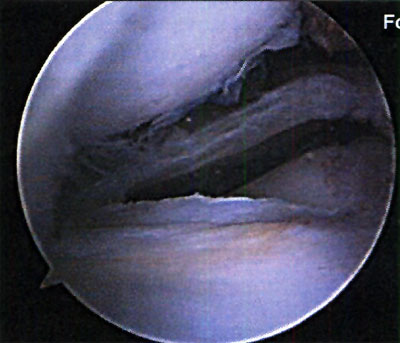
En relación al tratamiento quirúrgico, se realizó debridamiento de la lesión en 6 (26,1%) pacientes, debridamiento y perforaciones en 12 pacientes (52,2%) y en 5 pacientes se efectuó injerto osteocondral (21,7%). (fotos 11 y 12 )
Se ha observado artrofibrosis como complicación en 2 pacientes, en quienes se había efectuado injerto osteocondral provocando dolor y limitación de la movilidad del tobillo del paciente, hecho que nos obligo a realizar una segunda artroscopía para resecar la artrofibrosis.

Foto 8: Lesión GII b

Foto 9: Lesión GIII

Foto 10: Lesión G IV
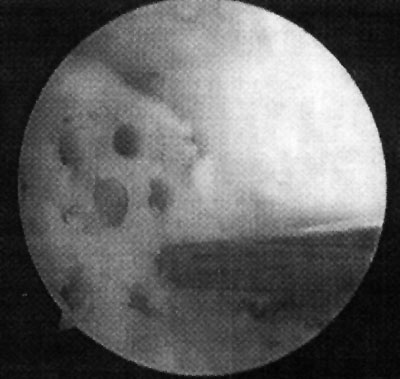
Foto 11: Debridamiento y Perforaciones
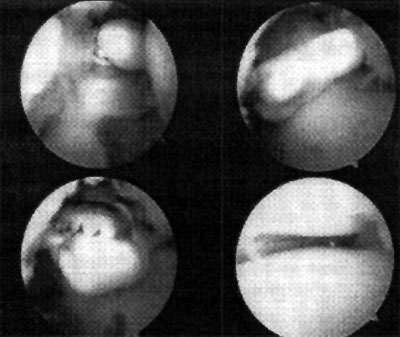
Foto 12: cuerpo libre intraarticular
El score AOFAS observado varió entre 46 y 100, mostrando un rango intercuartflico entre 77 y 99, con un valor medio de 84,4+14. (el 50% de los pacientes presentados tuvieron un score entre 77 y 99) En aquellos pacientes en quienes se registraron complicaciones se realizó la evaluación mediante score AOFAS en un segundo momento (luego de la segunda artroscopia), observándose modificaciones en dicha escala de 53 a 79 y de 46 a 73 respectivamente entre ambas evaluaciones.
El período de seguimiento de los pacientes varió entre 12 y 52 meses, con un rango intercuartílico entre 17 y 37 meses, y un valor medio de 28,2+11 meses. En base a los resultados observados mediante Resonancia magnética nuclear, los pacientes que requirieron tratamiento quirúrgico presentaban lesiones de grado III y IV en mas del 50% de los casos, en tanto que aquellos que requirieron tratamiento incruento presentaban grado I o grado IIa en mas del 60% de los casos.
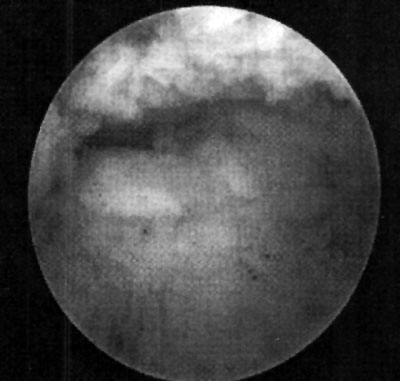
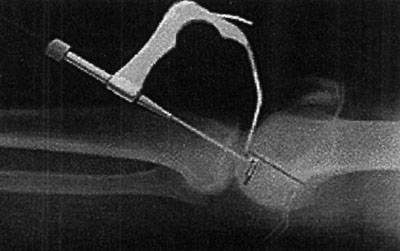
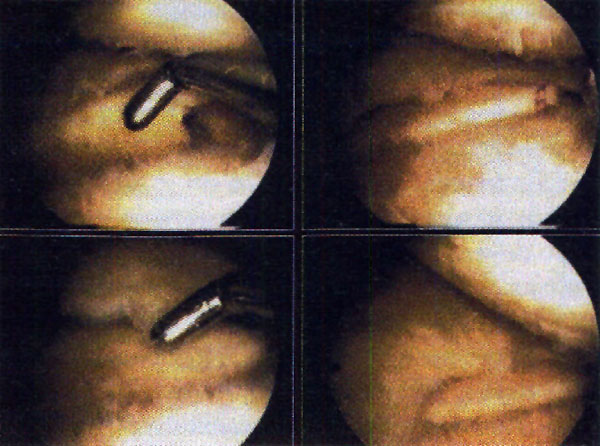
Foto 13: second look mosaicoplastia
El score AOFAS fue significativamente mayor en los pacientes con lesión aguda, presentando un valor medio de 88+12, en comparación con aquellos pacientes que presentaron lesiones crónicas, en quienes el score AOFAS fue de 78,8+16 (F 4,32; p 0,044). Del mismo modo se observó una relación lineal directa entre el score AOFAS y el grado de lesión, categorizada tanto a partir del diagnóstico radiológico como mediante RMN.
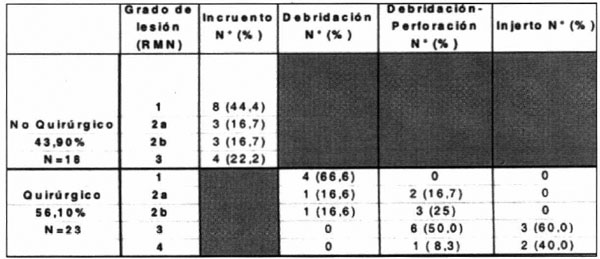

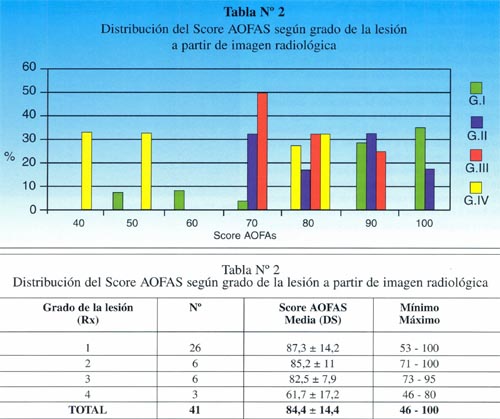
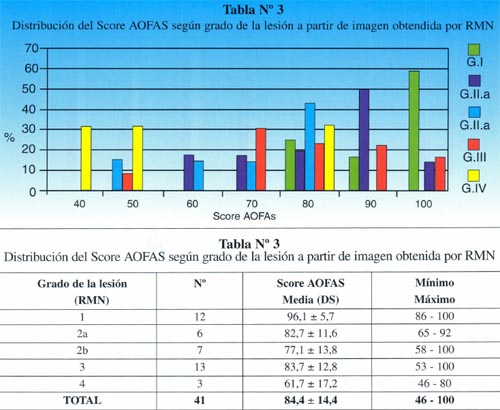
Similares resultados fueron observados al clasificar las lesiones según las imágenes observadas en RMN, según se observa en la siguiente figura y tabla.
El valor medio del score en pacientes con lesión grado I fue de 96,08+5, en tanto que fue de 61,7+17 en aquellos que presentaron lesión de grado IV, de modo que al incrementarse la gravedad de la lesión disminuye el valor medio observado en el score al mismo tiempo se incrementa la dispersión de los valores. Las diferencias observadas fueron estadísticamente significativas (F: 6,7; p: < 0,001).

Existe igualmente una relación lineal entre el tipo de tratamiento instaurado y el score AOFAS observado, según se observa en la tabla y figuras anteriores. Se han observado valores medios mas bajos en el score en aquelle pacientes que recibieron injerto osteocondral en relación con otros tipos de tratamiento, con diferencias estadísticamente significativas (F: 10,8; p < 0,001).
Los pacientes que presentaron complicaciones mostraron un valor medio significativamente menor que aquellos cuya evolución fue favorable: 49.5+5 y 86,2+12 respectivamente (F: 17,3; p < 0,001).
No se observaron diferencias significativas en el score AOFAS según la presencia de antecedentes de traumatismos, la localización de la lesión o el tipo de actividad deportiva desarrollada.
Al momento del follow-up, la presencia de una lesión aguda permitió predecir un incremento de 6,4 puntos en el score AOFAS en relación con una lesión crónica (p=0,014). No se han encontrado diferencias significativas en los scores AOFAS en relación a la localización de las lesiones, presentando las lesiones de localización posteromedial un descenso en el valor del score de 2 puntos (p=0,52) en relación con las lesiones anterolaterales. Estos tipos de localizaciones presentaron un score 12 puntos menor (p=0,006) en relación a las lesiones de localización central.
DISCUSION
Desde el año 1959 en que Bernd y Harty propusieron en su trabajo original un sistema de clasificación de lesiones osteocondrales basándose en su teoría que sostenía que la etiología de estas lesiones era traumática, nunca quedó claramente establecido si el sistema de estadificación de las lesiones estuvo basado sobre un criterio radiográfico, la apariencia de la lesión durante el procedimiento quirúrgico ó si se trató de una combinación de ambas. (3, 23) Sin embargo, la aplicación general desde la publicación del trabajo fue que el sistema de clasificación ha sido radiográfico. En dicha clasificación un GI no presenta alteraciones óseas en la Rx, un GII corresponde a una lesión con fragmento parcialmente desprendido, un GIII en la cual el fragmento se encuentra desprendido pero no desplazado y un GIV que corresponde a una lesión con fragmento desprendido y desplazado. (3)
Niño Gómez y Macklin Vadell en su trabajo dél año 1993 manifiestan que la tomografía axial computarizada efectuada en los planos coronal y axial con cortes cada 2 mm da una especificidad diagnóstica cercana al 90%. (13)
Anderson y col. desarrollaron una clasificación basándose en sus experiencias en imágenes de resonancia magnética en pacientes con lesiones osteocondrales del astrágalo. (1)
En la misma un GI corresponde a una lesión por compresión de la trama ósea subcondral con edema medular y radiografías negativas y TAC negativas. El Gil lo subdividen en GIIa y GII . El primero corresponde a una lesión quística con techo intacto y el segundo corresponde a una lesión quística con su techo abierto hacia la superficie articular.
El GIII lo describieron como una lesión con desprendimiento total del fragmento pero localizado en su lecho, y el GIV implica una lesión con desprendimiento del fragmento y desplazado dentro de la articulación.
Sobre la base de sus resultados, concluyen en que un centellograma óseo debería ser efectuado en pacientes en los cuales es sospechada una lesión osteocondral a pesar de tener estudios radiográficos negativos. (1, 22, 23)
Tambien llegan a la conclusión que la RMN permite diagnosticar lesiones GI provocadas por una compresión de la trama orea subcondral y que la TAC presenta la mejor definición para evaluar los fragmentos oseos y que este es el estudio de elección para evaluar lesiones osteocondrales cuando estas son detectadas en las radiografías. (1)
En los casos presentados, se optó por solicitar en primera instancia una radiografía de frente y de perfil ante la presencia de un paciente en el cual se sospechaba una lesión osteocondral. Si la radiografía era positiva (se visualizaba lesión osteocondral), posteriormente se solicitaba una TAC para determinar el tamaño, la localización y el grado de desplazamiento de la lesión. En estos pacientes también se solicitó una RMN para evaluar la asociación de lesiones de partes blandas.
En el caso de que la lesión no fuera visualizada en las radiografías convencionales y ante la sospecha de una lesión osteocondral, se solicitó una RMN, estudio que confirmaba o descartaba la lesión osteocondral y a la vez evaluaba el resto de las partes blandas del tobillo documentando patologías como lesiones ligamentarias, impingement, cuerpos libres, lesiones tendinosas, etc. No fue utilizado el centellograma óseo ante la presencia de estudios radiográficos negativos a pesar de su utilidad como método complementario de diagnóstico.
Una correcta clasificación de las lesiones osteocondrales del tobillo permitió encarar el tratamiento desde un punto de vista conservador ó quirúrgico. Se han tratado en forma conservadora principalmente aquellas lesiones GI y GIIa de RMN presentando estas los scores AOFAS más elevados, hecho que parecería indicar que éste tipo de tratamiento sería el de elección en los grados más bajos de la clasificación. (1, 3, 46, 14, 15, 17, 18, 22, 23)
Existe también una clara evidencia que indicaría que las lesiones GIII y GIV son de resorte quirúrgico manifestado por mejores scores AOFAS en dichos tratamientos. (1, 2, 3, 4, 5, 6, 7, 13, 14, 15, 17, 18.19, 22, 23, 24, 25)
Si bien el tratamiento incruento de las lesiones GIIb pareceria indicar un mejor score promedio en relación al tratamiento quirúrgico, no se han encontrado resultados significativos con estas lesiones.
En relación al tratamiento quirúrgico en todos los casos se efectuó una artroscopia de tobillo en donde los mejores resultados se evidenciaron con el debridamiento de la lesión osteocondral asociado a perforaciones del hueso subcondral. (4, 7, 8, 13, 15, 17, 19.20, 22, 23, 24, 25)
Los valores medios más bajos en el score AOFAS se han encontrado en aquellos pacientes con lesiones osteocondrales GIII y GIV que recibieron injerto osteocondral a través de una osteotomía del maléolo interno en relación a otros tipos de procedimientos quirúrgicos. (9, 10, 12, 23, 24)
De los 23 pacientes intervenidos quirúrgicamente, sólo 2 presentaron como complicación una artrofibrosis con severa limitación de todos los movimientos del tobillo, presentando específicamente una severa limitación de la flexión plantar y dorsal del pie que nos obligó a efectuar una segunda artroscopia para resecar la fibrosis residual. En ambos pacientes se había efectuado un injerto osteocondral sobre la lesión mediante la osteotomía del maléolo interno fijando la misma posteriormente con dos tornillos maleolares. (foto 13)
Se debe hacer una autocrítica en éste último punto dado que la artrofibrosis puede haber ocurrido por un inadecuado tiempo de inmovilización luego de la osteotomía y no por el fracaso del injerto osteocondral.
No se han documentado complicaciones infecciosas, vasculares ni neurológicas.
Si bien los resultados obtenidos en los tratamientos presentados son menos satisfactorios que aquellos presentados en las publicaciones nacionales e internacionales, coincidimos en que aquellas lesiones agudas con un claro mecanismo traumático de producción presentan una mejor evolución que aquellas lesiones crónicas en donde no se puede identificar claramente el mecanismo de producción en donde el paciente tarda varios meses en efectuar la consulta. (3,4, 10, 13, 17, 21, 22, 23)
(Como se expresó anteriormente el score AOFAS medio en pacientes con lesiones agudas fue de 88+12 mientras que el score AOFAS medio en lesiones crónicas fue de 78,8±16) .
Si bien autores como Berndt y Harty y Kelberine y Frank entre muchos otros postulan que las lesiones osteocondrales localizadas en el sector anterolateral tienen un muy buen pronóstico en relación a las lesiones localizadas en el sector posteromedial del astrágalo de evolución incierta, en los casos presentados no se han observado diferencias significativas en el score AOFAS en relación a la localización de la lesión. (3, 4, 10, 22, 23)
CONCLUSIONES
La clasificación radiológica tomada del trabajo de Berndt y Harty es una aproximación al diagnóstico de certeza de lesión osteocondral entendiendo que todo paciente con una probable lesión osteocondral debe ser sometido a una RMN antes de definir el tratamiento.
Existe una alta correlación entre la RMN y la TAC en el estudio de las lesiones osteocondrales del astrágalo eligiendo la RMN como estudio de rutina ante la sospecha de la lesión dado que nos permite evaluar el resto de las estructuras de partes blandas del tobillo.
No se ha encontrado diferencias en el score AOFAS en relación a la localización de la lesión. Estadificar correctamente la lesión nos permite indicar el tratamiento con mejor pronóstico dentro de éste tipo de lesiones.
El tratamiento conservador presenta los mejores resultados en los grados más bajos de la clasificación por RMN de lesiones osteocondrales (específicamente grados I y IIa).
El tratamiento quirúrgico mediante la utilización de la artroscopia fue el tratamiento de elección en las lesiones osteocondrales GIII y GIV especialmente mediante debridamiento y perforaciones del cartílago y hueso subcondral lesionados.
El injerto osteocondral mediante osteotomía del maleolo interno fue el procedimiento quirúrgico que presentó artrofibrosis como complicación, debiendo efetuarse una segunda artroscopia para resecar la fibrosis residual.
ANEXO N° 1
SCORE AOFAS.
(American Orthopaedic Foot & Ankle Society)
Dolor 40 puntos
Ausente 40
Leve-Ocasional 30
Moderado - Diario 20
Severo - Siempre presente 0
FUNCION 50 puntos
A-ACTIVIDAD
Sin limitación 10
Sin limitación de la actividad de la vida diaria. Limitación deportiva 7
Limitación en actividades de la vida diaria y deportes. Bastón 4
Severa limitación. Muletas-Andador-Silla de ruedas-Ortesis 0
B-DISTANCIA MAXIMA CAMINADA (CUADRAS)
Mas de 6 5
4-6 4
1-3 2
Menos de 1 0
C- SUPERFICIE DE MARCHA
Cualquiera 5
Algunas dificultades en terreno desparejo, escaleras, plano inclinado 3
Severa dificultad 0
D-ANORMALIDAD DEL PASO
Ninguna 8
Notable 4
Marcada 0
E-MOVILIDAD SAGITAL
Normal (30° o más) 8
Moderada restricción (15-29°) 4
Severa restricción (menos de 15°) 0
F-MOVILIDAD DEL RETROPE (INVERSION-EVERSION)
Normal (75-100%) 6
Moderada restricción (25-74%)
Severa restricción (menor del 25%)
G-ESTABILIDAD DEL TOBILLO
Estable 8
Inestable 0
ALINEACION 10 PUNTOS
Buena. Pie plantigrado. Pie y retropié bien alineados 10
Regular Pie plantigrado. Algunos grados de desalineación. Sin Síntomas 5
Mala. Pie no plantígrado. Severa desalineación. Sintomático 0
TOTAL 100
BIBLIOGRAFIA
-
Anderson, I.F.and Crichton, M.B.: Osteochondral Fractures of the Dome of the Talus. J. Bone and Joint Surg.,71-A, pp 1143-1152, 1989.
-
Baker Jr.C.L., Morales R.W.: Arthroscopic Treatment of Transchondral Talar Dome Fractures: A Long-term Follow-up Study. Arthroscopy. Vol. 15, Nro 2, pp197202, 1999.
-
Barrera Oro Ariel, Lapera Miguel E, Nuestra Experiencia en el Tratamiento Artroscópico de las Fracturas Transcondrales del Astrágalo. Rev. Arg. de Artroscopia Vol.1 Nro.1,p38.
-
Berndt,A., and Harty, M.: Transchondral Fractures (Osteochondritis Dissecans) of the Talus. J.Bone and Joint Surg. 41-A, pp 988-1019, 1959.
-
Canale ,T., Belding , R.: Osteochondral Lesions of the Talus. J bone Joint Surg. Vol.62-A, pp 97-102, 1980.
-
Carreira Filho Adayr, Papaleo Mena, H., Fukio Tiba, W. Y col.: Osteocondrite do tálus: estudo evolutivo de casos tratados quirurgicamente. Rev. Bras. Ortop. Vo128, Nro.7, pp 427-432, 1993.
-
Castellet Feliu, E., Cardenal Lopez, E, Marti Garin , D.:Osteocondritis disecante de astragalo. Rev.Esp.Ortop.Traum.,33 IB nro. 3 (275-278), 1989.
-
Cohen, Frank, A, et AL: Arthroscopic Treatment of Osteochondral Lesions of the Talar Dome. Arthroscopy,Vol.5,Nro.l,pp57-61, 1989.
-
Devesa Cabo, E, Yubero Pascual, J., y col.: Lesiones osteocondrales del astrágalo. Rev.Esp.Ortop. Traum., 33 IB nro.l (67-72), 1989.
-
Hangody, L., Kish, G., Kárpati, Z., et Al.: Treatment of Osteochondritis Dissecans of the Talus: Use of the Mosaicplasty Technique- A Preliminary Report. Foot & Ankle Int., Vol.18.Nro.10, pp 628-634, 1997.
-
Kelbérine E, and Frank André.: Arthroscopic Treatment of Osteochondral Lesions of the Talar Dome: A Retrospective Study of 48 Cases. Arthroscopy. Vol. 15 Nro 1, pp 77-84, 1999.
-
Kitaoka, H, B., Alexander, I, J., et Al.: Clinical Rating Systems for the Ankle-Hindfoot, Midfoot, Hallux, and Lesser Toes. Foot & Ankle Int., Vol.15, pp 349353, 1994.
-
Mendicino, R. W., Lee, M. S., Grossman, J. P., and Shromoff, DPM.: Oblique Medial Malleolar Osteotomy for the Management of Talar Dome Lesions. Foot & Ankle Int. Vol. 37, pp 516-523, 1998.
-
Niño Gomez, D., Macklin Vadell, A., Rodríguez Castells, F. Y cols.: Fracturas Condrales del Domo Astragalino. Revista de la Asociación Argentina de Ortopedia y Traumatología 58(2): pp167-72,1993.
-
Pettine, K., Morrey, B.: Osteochondral Fractures of the Talus. A Long-Term Follow Up. J.Bone Joint Surg. Vol.69-B, Nrol, pp 89-92,1987.
-
Fritsch, M., Horoshovsky, H., and Farine, I.: Arthroscopic Treatment of Osteochondral Lesions of the Talus. J.Bone and Joint Surg. 68-A, pp 862-864, 1986.
-
Schneider Wolfgang and Knahr Karl.: Scoring in forefoot surgery. A statistical evaluation of single variables and rating systems. Acta Orthop. Scand., 69 (5): pp 498-504, 1998.
-
Segura, P., Santiago, R., Mingo Saluzzi, C,.: Tratamiento artroscópico de las lesiones osteocondrales del astrágalo. Rev. Arg. Artroscopia, Vol .7, Nro2, pp 1622, 2000.
-
Simpson Michael,M.D.: Talar Osteochondral Injuries in Athletes. Operative Techniques in Sports Medicine,Vol.9,Nro.1 pp8-13,2001.
-
Stephen J.Voto, Ewing, J. et Al.: Ankle Arthroscopy: Neurovascular and Arthroscopic Anatomy of Standard and Trans-Achilles Tendon Portal Placement. Arthroscopy, Vol.5, Nro.1, pp41-46, 1989.
-
Stephenson, K., Raines, R., Brodsky, J.: Ankle Arthroscopy: Current Applications and Techniques. Operative Techniques in Sports Medicine, Vol.7,Nrol, pp 20-27,1999.
-
Stoller, D., Ferkel, R. The Ankle and Foot. Magnetic Resonance Imaging in Orthopaedics & Sports Medicine, Second Edition.Lippincott-Raven Publishers, Philadelphia, Chapter 8, pp443-595, 1997.
-
Stone, James W.: Osteochondral Lesions of the Talar Dome. J.American Academy of Orthopaedic Surgeons. Vol. 4 , pp 63-73, 1996.
-
Stone James W.: Arthroscopic Treatment of Osteochondral Lesions of the Talar Dome. Sports Medicine and Arthroscopy Review, Vol.8, Nro.4, pp 343-353, 2000.
-
Thermann, H.: Treatment of Osteochondritis Dissecans of the Talus: A Long-term Follow-up. Sports Medicine & Arthroscopy Review.Vol. 2, Nro 4, pp 284-288,1994.
-
Tol, J.L., Strujis.P.A., et Al.: Treatment Strategies in Osteochondral Defects of the Talar Dome: a Systematic Review. Foot & Ankle Int., Vol.21, pp 119-126, 2000.
-
Yvars Manuel, M.D.: Osteochondral Fractures OF THE dome of the Talus. Clinical Orthopaedics an Related Research.Nro.114,pp185-191,1976.
Para optar a miembro titular
Domicilio COTRADE
Cabildo 346 12 "C"