ARTROSCOPIA | VOL. 18, Nº 2 : 78-86 | 2011
ARTICULO ORIGINAL
Resultados de la Cirugía de Revisión del Ligamento Cruzado Anterior. Comparación con la Cirugía Primaria
Dr. Facundo Gigante
RESUMEN
Introducción: El número de reconstrucciones del ligamento cruzado anterior (LCA) ha aumentado de manera considerable en las últimas décadas. Exponencialmente, han aumentado también el número de revisiones. Mucho se ha escrito en relación a los resultados obtenidos con la cirugía de revisión del LCA. Normalmente se dice que si bien los resultados logrados con cirugías de revisión mejoran una rodilla inestable, los mismos no son similares a aquellos que se obtienen con la cirugía primaria. Sin embargo no existen muchos trabajos que comparen ambas técnicas quirúrgicas. // Material y Métodos: Se evaluó un grupo de 48 pacientes con un seguimiento promedio de 38 meses. Este grupo de estudio se dividió en dos subgrupos: 24 pacientes a los cuales se les realizo una revisión del LCA y 24 pacientes sometidos a una reconstrucción primaria del LCA. En todos los casos se utilizaron tendones de los isquiotibiales semitendinosos y recto interno (STRI). La evaluación y resultados fueron realizados utilizando los scores de Lysholm, Tegner, y la evaluación por medio del IKDC subjetivo y funcional. // Resultados: Si bien, los parámetros posteriores a la cirugía mejoraron significativamente en ambos grupos, encontramos algunas diferencias en especial con aquellos de carácter subjetivo en la evaluación final. Sin embargo, con respecto a los exámenes funcionales, esta diferencia no fue observada. // Conclusión: Consideramos que la cirugía de revisión del LCA, no solo mejora los resultados de la rodilla, sino que los mismos además son absolutamente comparables con los de la cirugía primaria, en especial con aquellos relacionados con valores funcionales y de estabilidad ligamentaria. El objetivo de este trabajo, es evaluar si los resultados de la cirugía de revisión del ligamento cruzado anterior, son similares a los obtenidos con la cirugía primaria, en un grupo de pacientes con características demográficas similares y con el mismo tipo de injerto utilizado.
Diseño del estudio: Retrospectivo, comparativo, caso control.
Nivel de evidencia: III.
Palabras clave: ligamento cruzado anterior; cirugía de revisión; resultados.
ABSTRACT
Introduction:The number of ACL reconstruction has increased significantly during the last decades, while the number of revisions has also had an exponential increase. Much has been said about the results of ACL revision surgery. Often we hear that the result of this kind of surgery is an improvement of an unstable knee, but theses results cannot be compared with the success of primary surgery. However, there aren´t many comparative works regarding the subject. // Material and methods: We examined a group of 48 patients, with an average follow up of 38 months. This study group had been divided into two subsets: a group of 24 patients who underwent an ACL revision, and a group of 24 patients who underwent ACL primary reconstruction. In all cases we used hamstrings. For assessment and results we used Lysholm scores, Tegner, and IKDC subjective and functional evaluation. // Results: Although parameters after surgery improved significantly in both groups, there are some differences in particular with those of subjective nature in the final evaluation. However, this difference is not found in functions examinations. // Conclusion: We considerer that ACL revision surgery not only improves knee results, but also that these results are entirely comparable with those from primary surgery, in particular with those related to functional and ligamentary stability outcomes.
The aim of this paper is to evaluate whether results from ACL revision surgery are similar to those from primary surgery, in a group of patients with similar demographic characteristics and with the same type of graft.
Study design: Retrospective, comparative, case control.
Evidence level: III.
Key words: Anterior Cruciate Ligament, ACL, revision surgery, results.
INTRODUCCIÓN
El número de reconstrucciones del ligamento cruzado anterior (LCA), ha aumentado de manera considerable en la última década en relación con el aumento de la práctica y a la aparición de nuevas actividades deportivas. Exponencialmente, el número de cirugías de revisión del LCA ha aumentado también. A pesar de esto, no existe un criterio unificado en la literatura que defina que es una cirugía de reconstrucción fallida.
Esto se ve reflejado en la variabilidad de las diferentes series presentadas por diferentes autores. Estos trabajos presentan diferencias relacionadas con buenos y malos resultados en la reconstrucción primaria del LCA. Las tasas de malos resultados oscilan entre el 3 y el 50 % en algunas series, lo que demuestra la falta de consenso en la definición de fracaso de la cirugía del LCA, y por lo tanto, la dificultad para determinar la prevalencia y número de revisiones.1, 2, 3, 4, 5 Se confunden términos como dolor, cambios osteoarticulares, disfunción del aparato extensor, laxitud recurrente etc., sin determinar cuáles de todos estos acontecimientos lleva a la necesidad de realizar una revisión del LCA.6 Creemos importante definir lo que para nuestro criterio es una cirugía fallida de reconstrucción.
Si tenemos en cuenta que el objetivo de la cirugía primaria es restablecer la condición de estabilidad perdida de la articulación, podemos entender entonces como fallida a toda aquella cirugía que no logro este objetivo, es decir, que persiste con un síndrome de insuficiencia ligamentaria anterior cualquiera sea su origen y causa. El origen y la causa es un dato secundario en este sentido. Nos servirá para planificar nuestra cirugía de revisión, pero no es la causa u origen lo que tenemos que solucionar, sino el cuadro persistente de inestabilidad.
Dentro de las causas a tener en cuenta que pueden llevar al fracaso de la cirugía de reconstrucción del LCA, clásicamente se encuentran aquellas relacionadas con los errores técnicos en especial con la ubicación u orientación de los túneles, causas traumáticas, biológicas y aquellas relacionadas con la omisión de inestabilidades asociadas en el momento del diagnóstico inicial.
Generalmente se cree, según la bibliografía existente, que los resultados obtenidos con la cirugía de revisión son inferiores si se comparan con aquellos que se logran con la cirugía primaria.7, 8 Por otra parte, muchos autores hablan casi de una cirugía de rescate al abordar este tema. Sin embargo, existen pocos trabajos que comparen los resultados de la cirugía primaria con la de revisión del LCA utilizando una población uniforme. La mayoría de los trabajos se realizaron en base a series de pacientes operados con diferentes injertos, diferentes métodos de fijación y características demográficas variables.
En muchos de estos trabajos se mencionan resultados clínicos, funcionales, objetivos y subjetivos, pero en pocos se detienen a comparar con especificidad estos resultados.
El objetivo de estos trabajos, es comparar dos grupos de pacientes de características demográficas similares, con la utilización de tendones isquiotibiales semitendinoso y recto interno (STRI), y el mismo método de fijación con poste proximal, a fin de determinar si los resultados obtenidos con la cirugía de revisión del LCA, son similares a los que se logran con la cirugía primaria, evaluando la estabilidad, la función y la mejoría subjetiva de la rodilla.
MATERIAL Y MÉTODO
Entre los años 1990 y 2008, tenemos registradas la realización de 1959 reconstrucciones artroscopicas del LCA, de las cuales 98 correspondieron a cirugías de revisión, lo que constituye aproximadamente el 5% del total de cirugías.
Para este trabajo evaluamos a 48 pacientes todos del sexo masculino, todos integrantes en actividad del Ejército Argentino, con un nivel de actividad física similar por su condición militar, y con una edad promedio en el momento de la cirugía de 33 años (22 – 37). Treinta y seis rodillas fueron derechas y doce fueron izquierdas.
La condición de inclusión de los mismos se basó:
-
en características demográficas (hombres, plenamente activos, militares, menores de 40 años),
-
antecedentes de la lesión (lesiones aisladas del LCA, inestabilidad recurrente luego de una reconstrucción primaria del LCA),
-
antecedentes quirúrgicos (reconstrucciones y revisiones realizadas con STRI autólogo y fijación con poste proximal).
Se excluyeron del estudio todos aquellos que no cumplieron con los criterios anteriores, aquellos en donde se debió realizar algún procedimiento combinado como por ejemplo transportes osteocondrales, y también los que presentaban cambios osteoarticulares radiográficos grado III y IV de Fairbank o desejes.
El tiempo promedio entre la lesión del LCA y la cirugía primaria fue de aproximadamente 30 días, mientras el tiempo promedio entre el diagnóstico de inestabilidad recurrente y la cirugía de revisión fue de aproximadamente 2 meses. En los pacientes sometidos a cirugía de revisión, el tiempo promedio entre la cirugía primaria y la revisión fue de 23 meses (11 meses – 29 meses).
El tiempo de seguimiento promedio en ambos grupos fue de 38 meses. En todos los casos se realizaron radiografías de frente y perfil y RNM pre y post quirúrgicas.
Los 48 pacientes fueron divididos en dos grupos de 24. La mitad de ellos fueron pacientes sometidos a cirugía primaria del LCA y los 24 restantes a cirugía de revisión. En todos los casos la cirugía se realizo utilizando los tendones isquiotibiales semitendinosos y recto interno autólogos, con fijación proximal tipo poste de titanio, y distal con tornillo de interferencia también de titanio.
En el caso de las revisiones, los 24 pacientes habían sido operados inicialmente utilizando el tercio medio del tendón rotuliano autólogo, hueso-tendón-hueso y se utilizaron como método de fijación, tornillos interferenciales de titanio.
Técnica Quirúrgica de Revisión
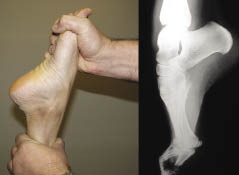
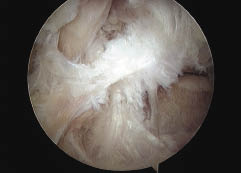
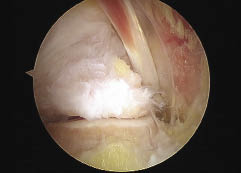
La cirugía de revisión fue decidida debido a la inestabilidad recurrente. Las causas reconocidas como origen de esta inestabilidad recurrente fueron: técnicas por mal posicionamiento u orientación del hoyo femoral (anterior) en 17 casos, y traumática en 7 rodillas (Fig. 1).

Figura 1: imagen artroscópica y Rx de la posición anterior del hoyo femoral.
Con la rodilla en 90 grados de flexión, en soporta muslo y manguito hemostático, se realizo una incisión anterointerna, y se tomaron según técnica los tendones semitendinoso y recto interno, liberándolos de su inserción distal en la pata de ganso y con tenotomo de su inserción proximal. Atroscópicamente se realizaron procedimientos complementarios a nivel meniscal en 9 casos (Tabla 1).

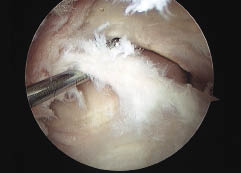
Con una guía tibial de 55 grados, se realizo el túnel tibial debiendo retirar en 14 casos el tornillo de interferencia distal porque interfería en la realización del nuevo túnel. En 11 oportunidades retiramos el tornillo de fijación distal por el mismo motivo. Para la realización del hoyo femoral, se evaluó artroscopicamente la posición del hoyo previo y la necesidad o no de retirar el tornillo femoral. Retiramos los dispositivos de fijación cuando estos interfieren en la realización de los nuevos túneles.
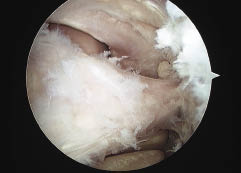
Según la posición del hoyo femoral nos basamos en la clasificación de Weiler.9 Los clasificamos en:
-
Bien posicionado,
-
Muy Mal posicionados,
-
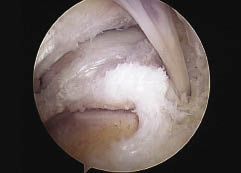
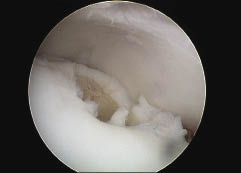
Regularmente posicionados (Fig. 2).

Figura 2: obsérverse la ubicación del hoyo femoral anterior y la correcta posición de nuevo túnel.
Para realizar la misma nos guiamos de acuerdo a la dificultad encontrada en el momento de intentar realizar los nuevos hoyos. Es decir posicionamos la fresa del diámetro según el injerto, y de acuerdo al espacio encontrado clasificamos a los túneles. En 7 casos, los túneles se encontraban bien posicionados y pudimos utilizar los mismos previo retiro de los tornillos. En 15 pacientes, fueron considerados como muy mal posicionados lo que nos permitió realizar nuevos túneles, mientras que en 5 oportunidades debimos retirar el tornillo femoral. En los otros dos casos, estaban regularmente posicionados, lo que solucionamos realizando túneles divergentes mediante fresas de diámetros progresivos y dilatadores. En los dos casos retiramos los implantes. Todos los procedimientos se realizaron en un solo tiempo y no utilizamos en ningún caso injerto para reparar defectos óseos (Tabla 2).

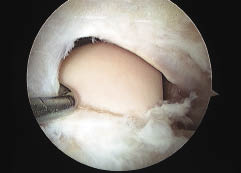
La cirugía se completó izando el injerto de STRI y fijándolo a nivel proximal con un tornillo tipo poste transversal y a nivel distal con un tornillo de interferencia de bajo perfil.
Todas las cirugías primarias revisadas fueron realizadas con tercio medio de tendón rotuliano autólogo y fijaciones con tornillos interferenciales de titanio proximal y distal de 7 x 25 y 9 x 25 mm respectivamente.
Tanto en los procedimientos primarios como en los de revisión, se utilizo el mismo plan de rehabilitación. Se inmovilizaron a los pacientes con una férula en extensión por 15 días, permitiendo el apoyo total. A los 15 días se retiro la férula y se indico flexo-extensión activa y comienzo de trabajo con kinesiólogo a partir del primer mes. Entre el 4 y 5 meses se permitió el trote y la realización de deportes de no contacto y luego del noveno mes aproximadamente se permitió el retorno a la actividad deportiva habitual y alta.
Método de Evaluación
En ambos grupos, la evaluación se realizó utilizando la Escala de Lysholm, la Escala de Tegner para evaluar el nivel de actividad y el formulario del IKDC 2000 (Comité Internacional para la documentación de la Rodilla), que incluye un formulario demográfico, un formulario para la salud actual, uno para la evaluación subjetiva de la rodilla, uno para el historial de la rodilla, uno para la documentación de la cirugía y uno para el examen funcional de la rodilla. En este caso con respecto al IKDC 2000, solo utilizamos el formulario demográfico, el de evaluación subjetiva y el del examen funcional de la rodilla. Con respecto a este último punto, seleccionamos los parámetros de efusión, déficit de la movilidad pasiva y el examen ligamentario de manera manual (Tabla 3).

RESULTADOS
En la evaluación de los pacientes prequirúrgicos no encontramos diferencias significativas entre el grupo de cirugía primaria y el grupo de cirugía de revisión.
Comparaciones Pre y Postquirúrgicas: Cirugía de Revisión
Se observo una importante mejoría de los valores subjetivos y funcionales luego de la cirugía.
1) Resultados Subjetivos
Los resultados obtenidos con la evaluación del score de Lysholm, mostraron una significativa mejoría de los valores postquirúrgicos.
Previo al procedimiento quirúrgico, el valor promedio fue de 67 puntos (50 – 80), y luego de la misma el valor promedio obtenido fue de 88,6 (72 – 99).
En relación a la evaluación subjetiva utilizando la escala de Tegner, donde se evalúa el nivel de actividad alcanzado después de la cirugía, en relación con aquel preexistente antes de la lesión, observamos que el 29 % de los pacientes (7), modificaron su nivel de actividad. En cuatro casos bajaron un nivel y en tres pacientes más de tres niveles (1 – 3 niveles, 1 – 4 niveles y 1 – 5 niveles).
En relación a la evaluación subjetiva de la rodilla utilizando el formulario de IKDC donde se evalúan síntomas, y capacidad de realizar actividades deportivas y de esfuerzo, antes de la cirugía los valores promedio fueron de 59 puntos (45 – 75), y luego de la misma, los valores mejoraron considerablemente, logrando un promedio de 84,2 puntos (73 – 93) (Tabla 4).

2) Resultados del IKDC funcional
Efusión
No se observaron diferencias entre el pre y postquirúrgico en este grupo (prequirúrgico: A / ausente = 21, B / leve = 3; postquirúrgico: A / ausente = 23, B / leve = 1).
Déficit de Movilidad: Flexión, Extensión
En relación a los parámetros relacionados con la flexo/extensión pasiva, se observo una mejoría de los valores postquirúrgicos en este grupo de estudio. Fue utilizado un goniómetro para la evaluación de estos parámetros. Específicamente, los valores relacionados con la extensión pasiva previo a la cirugía fue de: A (<3°) = 11, B (3 a 5°) = 6, C (6 a 10°) = 6 y D (>10°) = 1 y después de la misma fueron: A = 15, B = 9.
En cuanto a los valores relacionados con la flexión pasiva, antes de la cirugía se observaron los siguientes valores: A (0 a 5°) = 9, B (6 a 15°) = 3, C (16 a 25°) = 9, D (>25°) = 3. Luego de la revisión se mejoraron los mismos obteniendo los siguientes valores: A = 15, B = 8, D = 1.
Examen Ligamentario: Estabilidad
Para la evaluación de la estabilidad de la rodilla, antes y después de la cirugía, se utilizaron los parámetros relacionados con la maniobra de Lachman en 25 grados y la maniobra de Pívot-Shift. En ambos casos se realizo de manera manual y comparativa. En relación a los resultados con la prueba de Lachman manual, los mismos mejoraron de manera significativa luego de la revisión (prequirúrgico: A = 1, B = 7, C = 12, D = 4; postquirúrgico: A = 15, B = 8, C = 1).
De igual manera se observo una notoria mejoría en la evaluación realizada con la maniobra del pívot-shift (prequirúrgico: B / deslizamiento = 5, C / ruido = 14, D / marcado = 5; postquirúrgico: A / negativo = 18, B = 5, C = 1) (Tabla 5).

Comparaciones Pre y Postquirúrgicas: Cirugía Primaria
En este grupo, también se observo una mejoría de los valores subjetivos y funcionales luego de la cirugía de reconstrucción.
1) Resultados Subjetivos
En relación a la evaluación con el Score de Lysholm, los resultados antes de la cirugía fueron de 70,5 (52 – 82), mientras que después de la reconstrucción los resultados obtenidos fueron de 94 promedio (85 – 100), observándose una mejoría significativa luego de la cirugía realizada.
Con relación a la Escala de Tegner, el 16,5 % de los pacientes (4), modificaron su nivel de actividad, bajando en todos los casos, un nivel en relación al que tenían antes de la lesión (Tabla 4 y 5).
En relación a la evaluación subjetiva de la rodilla mediante el IKDC, el valor promedio previo a la cirugía fue de 59,6 (40 – 75) puntos, mientras que luego de la cirugía de reconstrucción, mostró una mejoría importante con un puntaje de 88 promedio (80 – 94).
2) Resultados del IKDC funcional
Efusión
Al igual que en el grupo de revisiones, no se observaron diferencias significativas entre el pre y postquirúrgico.
Déficit de Movilidad: Flexión, Extensión
En relación a la extensión pasiva, no se observaron diferencias en los valores postquirúrgicos. Se utilizo un goniómetro para la valorización de estos parámetros.
Los valores prequirúrgicos fueron: A = 10, B = 11, C = 3. Los postquirúrgicos fueron los siguientes: A = 19, B = 5.
En relación a la flexión pasiva se logro mejorar los valores postquirúrgicos. Antes de la cirugía los valores fueron: A = 6, B = 9, C = 8, D = 1. Los valores postquirúrgicos fueron de: A = 17, B = 7.
Examen Ligamentario: Estabilidad
Al igual que en el grupo de revisión, se utilizo la evaluación de estabilidad ligamentaria por medio de la maniobra de Lachman y el pívot-shift. En ambos casos se observo una notoria mejoría con ambos parámetros.
Con respecto a la maniobra de Lachman los valores prequirúrgicos fueron de: A = 3, B = 8, C = 10 y D = 3, mientras que los postquirúrgicos fueron de: A = 17, B = 6 y C = 1. Los valores prequirúrgicos obtenidos con la maniobra de pívot-shift fueron: B = 6, C = 16 y D = 2, mientras que los valores postquirúrgicos fueron de: A = 19 y B = 5.
Comparación Postquirúrgica
La comparación de los resultados postquirúrgicos entre ambos grupos, mostraron dos situaciones diferentes. Si bien, los parámetros posteriores a la a la cirugía mejoraron significativamente en ambos grupos, encontramos algunas diferencias en especial con aquellos de carácter subjetivo en la evaluación final.
La mejoría de estos valores subjetivos, fueron especialmente mayores en el grupo de la reconstrucción primaria que en el grupo de revisión. Esto se observo mediante el score de Lysholm donde en el grupo de cirugía primaria fue de 94 puntos, mientras que en el de revisión fue de 88,6 como resultados finales. En tal sentido, en el primer grupo, los valores relacionados con el score de Lysholm, mostraron que todos los pacientes se encontraban dentro del rango de excelentes y buenos resultados (15 pacientes – 62,5%, 9 pacientes – 37,5%), mientras que en el grupo de revisiones solo el 83,5 % (20 pacientes) se encontraba dentro de ese rango (entre 100 y 95 puntos y entre 94 y 84 puntos). El 16,5% (4 pacientes) presentaron resultados regulares (entre 83 a 65 puntos) (Gráficos 1 y 2).

Gráfico 1: distribución comparativa del Score de Lysholm.

Gráfico 2: resultados comparativos finales del Score de Lysholm.
Lo mismo se constató con el IKDC subjetivo con 88 puntos en el primero y 84,2 en el segundo. En relación con la escala de Tegner, cuatro pacientes (16,5%) modificaron su nivel de actividad luego de la cirugía de reconstrucción del LCA, mientras que en el grupo de revisiones, siete pacientes (29%) debieron hacerlo. La diferencia en este caso también resulto importante.
Sin embargo, con respecto a los exámenes funcionales, esta diferencia no fue observada. En los parámetros relacionados con la efusión y flexo extensión prácticamente no encontramos diferencias. Solo un paciente del grupo de revisiones presento una limitación a la flexión pasiva mayor de 25 grados. Cabe destacar que este paciente en particular ya presentaba antes de la cirugía una limitación importante a la flexión de su rodilla.
Con respecto a la evaluación de la estabilidad ligamentaria, como dijimos anteriormente, no hubo diferencias entre ambos grupos. En relación con la maniobra de Lachman, fueron catalogados como A/B (normal / casi normal) 23 pacientes en ambos grupos. Mediante la maniobra del pivot-shift, 24 fueron A/B en el primer grupo y 23 en el segundo. En ninguno de los 48 casos encontramos resultados tipo D (severamente anormal). El resultado final del IKDC relacionado con estos parámetros fue de, A = 17, B = 6 y C = 1 en el grupo de cirugía primaria, mientras que en el de revisión fue de A = 14, B = 8 y C = 2 (Gráficos 3, 4 y 5).

Gráfico 3: resultados comparativos de maniobra de Lachman.

Gráfico 4: resultados comparativos con la maniobra de Pivot-Shift.

Gráfico 5: resultados comparativos del IKDC funcional (estabilidad).
DISCUSIÓN
La cirugía de revisión del LCA es un procedimiento cada vez más frecuente en la actualidad debido al aumento de cirugías reconstructivas. Este procedimiento constituye, muchas veces, un verdadero desafió para el cirujano no solo por las cuestiones técnicas a sortear, sino también por las expectativas que el paciente trae. El correcto diagnóstico de la inestabilidad recurrente, y la evaluación de la causa que genero dicha inestabilidad, constituyen la base de la planificación quirúrgica. De la correcta planificación, dependerá el éxito del procedimiento.
De acuerdo a la numerosa bibliografía al respecto de este tipo de cirugía, existen causas concretas y bien documentadas que llevan al fracaso de la cirugía de reconstrucción primaria, y por ende a la necesidad de realizar una revisión del LCA para solucionar la inestabilidad recurrente. Lamentablemente muchos de los trabajos mencionan diferentes variables, causas, situaciones y síntomas, que hacen difícil la interpretación definitiva. Dentro de las causas más frecuentes, la técnica se posiciona en primer lugar, en especial aquellas situaciones relacionadas con la mala posición u orientación de los túneles, siendo el hoyo femoral anterior la más frecuente.10 Trabajos como el de Diamantopoulos, Ahn y Denti, mencionan entre el 62 y 66% de fracasos relacionados con causas de origen técnico, porcentaje que coincide con el de nuestra experiencia (65%).1, 2, 3 Le siguen en frecuencia las fallas de origen traumático, y en un tercer lugar aquellas denominadas de origen biológico, aunque no existen especificaciones concretas sobre estos casos en particular.10, 11 Por último existen causas que muchas veces no son tomadas con la importancia que se merecen, y que son aquellas relacionadas con errores en el diagnóstico inicial, donde se pasan por alto lesiones ligamentarias asociadas a la inestabilidad del LCA. En nuestra experiencia esta complicación suma alrededor del 13 %. Noyes y col., informan una tasa de fracasos relacionados con esta causa mayor al 20 %.12 De cualquier manera seria importante aclarar, que la mayoría de las veces, las causas de fracaso en la cirugía de reconstrucción del LCA y su consecuente inestabilidad recurrente, que lleva a la necesidad de realizar una revisión de este ligamento, tiene orígenes multifactoriales.
Por otro lado, existen numerosos trabajos que informan sobre series de pacientes sometidos a revisiones del LCA, sus causas, la técnica quirúrgica y los resultados obtenidos.13, 14, 15, 16, 17 En todos ellos se menciona la dificultad quirúrgica, y los resultados aparentemente menores que lo esperado. Sin embargo, en la mayoría de ellos, se utilizan grupos de estudios de diferentes características y muchas otras, sin grupo control.
En estos trabajos se evalúan pacientes con diferentes niveles de actividad, antecedentes de cirugía primaria con diferentes injertos utilizados y revisiones realizadas también con diferentes tipos de injerto.
Existen unas pocas presentaciones que evalúan grupos de similares características, donde se comparan los resultados obtenidos con la cirugía primaria y la cirugía de revisión. Thomas y col., compararon resultados de la cirugía de revisión con técnica en dos etapas, con la cirugía primaria.18 Utilizó dos tipos de autoinjertos y sus resultados no mostraron diferencias significativas en relación a la estabilidad ligamentaria, pero si desde el punto de vista subjetivo. Un trabajo similar realizaron Ahn y col., pero en este caso se compararon los resultados de ambas técnicas quirúrgicas y se realizó, además, la comparación de la cirugía de revisión con la utilización de diferentes tipos de injerto.2 Al igual que en el trabajo de Thomas, los resultados fueron similares en lo que respecta a los parámetros subjetivos y funcionales.
Existe solo una presentación en la bibliografía que compara los resultados de ambas cirugías con la utilización de un solo tipo de injerto. Weiler y col., presentan una serie de estudio, utilizando al igual que en nuestro trabajo, reconstrucciones, por medio de tendones isquiotibiales autólogos con resultados semejantes a los obtenidos en el nuestro.9. En su trabajo Weiler difiere con la técnica quirúrgica utilizada en nuestra presentación, usando tornillos biodegradables de interferencia para la fijación tanto femoral como tibial, y si bien en todos los casos utiliza los isquiotibiales como injerto de elección, en algunos pacientes lo hace con semitendinoso cuádruple y en otros con la asociación de semitendinoso y recto interno.
Si bien toda la bibliografía sobre revisión de LCA, informa una mejoría significativa de los resultados en comparación al estado previo de la rodilla, la mayoría mencionan que los mismos no son comparables con aquellos obtenidos con la cirugía primaria. Como decíamos anteriormente, el problema es que solo existen hasta el momento, tres trabajos que comparan ambos resultados. En ellos, al igual que en el nuestro, los resultados obtenidos son mucho más alentadores que lo esperado. Los parámetros relacionados con la estabilidad ligamentaria, que en definitiva es el objetivo principal para la recuperación de las características funcionales de la rodilla, no solo mejoran significativamente con la cirugía de revisión, sino también sus resultados no difieren en absoluto con aquellos obtenidos con la cirugía primaria.
En cuanto a los valores y parámetros subjetivos, si bien mejoran de manera contundente con la cirugía de revisión, los mismos presentan una significativa diferencia con los logrados en la cirugía primaria. Sin embargo, no deberíamos olvidar, que estos resultados son nada más y nada menos que subjetivos, y que estamos en presencia de pacientes con una historia traumática desde lo emocional, con un fracaso quirúrgico a cuestas y con expectativas muy por debajo a las que tenían antes de la cirugía primaria. Sin duda el temor a una nueva lesión o a una nueva cirugía, hacen que muchos de estos pacientes se vean obligados inconcientemente a disminuir sus niveles de actividad y muchas veces se encuentren temerosos o sumamente cuidadosos en las actividades de la vida diaria. De otra manera no podría entenderse la diferencia de resultados entre lo subjetivo y aquellos relacionados con la estabilidad. A pesar de esto, no deberíamos pasar por alto que la satisfacción del paciente tiene el mismo peso que el de lograr una rodilla estable.
CONCLUSIÓN
La cirugía de revisión es una cirugía mucho más demandante que la cirugía primaria, y el éxito de la misma esta indiscutiblemente relacionado con la exhaustiva planificación prequirúrgica, de la cual se desprenden todas las variables a resolver. Si bien durante mucho tiempo fue considerada casi como una cirugía de rescate, y por muchos autores con resultados muy por debajo de los ideales comparados con la cirugía primaria, todos están de acuerdo en que la revisión del LCA mejora los valores subjetivos y funcionales dentro de los cuales se encuentra la estabilidad. Es importante destacar que cuanto antes se haga el diagnóstico y antes se le de una solución al problema de la inestabilidad recurrente, mejores serán los resultados de la revisión para evitar el deterioro progresivo intraarticular.
Según nuestra evaluación y experiencia a través de este trabajo, coincidimos con aquellos autores que han realizado presentaciones similares, en que la cirugía de revisión del LCA, no solo mejora los resultados de la rodilla, sino que los mismos además son absolutamente comparables con los de la cirugía primaria, en especial con aquellos relacionados con valores funcionales y de estabilidad ligamentaria, no existiendo diferencias significativas entre ambos grupos. No ocurre sin embargo lo mismo con aquellos valores de tipo subjetivo. No debemos olvidar la importancia de la comunicación con el paciente que debe ser sometido a este tipo de cirugía. El estado emocional, las expectativas, la historia y la futura colaboración del paciente son datos esenciales para el éxito. Si bien debemos generar un marco de confianza con el enfermo, tenemos la obligación de advertirle sobre todos los posibles resultados en una cirugía de tanta importancia.
Consideramos como limitación a este trabajo, la falta de una evaluación con métodos artrometricos (KT-1000) para evitar el error humano en las evaluaciones comparativas de la estabilidad, y quizás hubiese sido más completo un número mayor de casos a comparar. Sin embargo, creemos que el hecho de haber sido tan estrictos en los grupos de inclusión y exclusión, hizo que el número de pacientes fuera quizás escaso, pero nos permitió comparar a los mismos en iguales condiciones.
BIBLIOGRAFÍA
-
Diamantopoulos y col. Anterior Cruciate Ligament Reconstruction: Results in 107 patients. AJSM; 36:851 – Feb 2008.
-
Ahn y col. Comparision of revision surgery with primary Anterior Cruciate Ligament reconstruction and outcome of revision surgery between different graft materials. AJSM; 36:1889 – May 2008.
-
Denti y col. Revision Anterior Cruciate Ligament Reconstruction: Causes of Failure, Surgical Technique, and Clinical Results. AJSM; 36:1896 – Oct 2008.
-
Singhal y col. Failure of Primary Anterior Cruciate Ligament Surgery Using Anterior Tibialis Allograft. Arthroscopy; Vol. 23 (5):469 – May 2007.
-
Garofalo y col. Revision Anterior Cruciate Ligament Reconstruction with Quadriceps Tendon-Patellar Bone Autograft. Arthroscopy; Vol. 22 (2):205 – Feb 2006.
-
Shen y col. Application of the Anatomic Double-Bundle Reconstruction Concept to Revision and Augmentation Anterior Cruciate Ligament Surgeries. JBJS; 90:20 – 2008.
-
Brophy y col. Anterior Cruciate Ligament Revision: Double-Bundle Augmentation of Primary Vertical Graft. Arthroscopy ; Vol 22 (6):683 – Jun 2006.
-
Barret y col. Femoral Tunnel Defect Filled With a Synthetic Dowel Graft for a Single-Staged Revision Anterior Cruciate Ligament Reconstruction. Arthroscopy; Vol. 23 (7):796 – Jul 2007.
-
Weiler y col. Primary Versus Single-Stage Revision Anterior Cruciate Ligament Reconstruction Using Autologous Hamstring Tendon Grafts A Prospective Matched-Group Analysis. AJSM; 35:1643 – Jun 2007.
-
Mauch y col. Differences in the Placement of the Tibial Tunnel during Reconstruction of the Anterior Cruciate Ligament with and Without Computer-Assisted Navigation. AJSM; 35:1824 – Nov 2007.
-
Mastrokalos y col. Allergic Reaction to Biodegradable Interference Poly-L-Lactic Acid Screws After Anterior Cruciate Ligament Reconstruction with Bone–Patellar Tendon–Bone Graft., Arthroscopy; Vol. 24 (6):732 – Jun 2008.
-
Katz y col. A Retrospective Comparison of the Incidence of Bacterial Infection Following Anterior Cruciate Ligament Reconstruction With Autograft Versus Allograft., Arthroscopy; Vol. 24 (12):1330 – Dic 2008.
-
Noyes y col. Anterior Cruciate Ligament Revision Reconstruction Results Using a Quadriceps Tendon-Patellar Bone Autograft., AJSM; 34:553 – 2006.
-
Revision anterior cruciate ligament surgery using the over-the-top femoral route. Yannakopoulos y col., Arthroscopy; Vol 21 (2):243 – Feb 2005.
-
Grossman y col. Revision anterior cruciate ligament reconstruction: Three to nine year follow up., Arthroscopy; Vol 21 (4):418 – April 2005.
-
almon y col. Revision Anterior Cruciate Ligament Reconstruction with Hamstring Tendon Autograft 5- to 9-Year Follow-up., AJSM; 34:1604 – 2006.
-
Battaglia y col. Results of Revision Anterior Cruciate Ligament Surgery. AJSM; 35:2057 – 2007.
-
Thomas y col. Revision Anterior Cruciate Ligament Reconstruction using a 2 stage tecnique with bone grafting of the tibial tunnel., AJSM; 33:1701 – 2005.
Dr. Facundo Gigante
Servicio de Cirugía Artroscópica del Hospital Militar Central
Luis Maria Campos 726 (1426) - CABA, Argentina
Tel.: +54 11 4576-5737 (Int. 9589)
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.