RESUMEN
Introducción
Se han descripto distintas opciones para rellenar el espacio de la osteotomía tibial valguizante de apertura medial (OTVAM). Se realizó un estudio comparativo entre el uso de injerto autólogo de cresta ilíaca (autoinjerto) y el aloinjerto.
Objetivos
El objetivo principal del siguiente estudio fue comparar el dolor postoperatorio luego de la OTVAM entre pacientes en los que se utilizó autoinjerto o aloinjerto para el relleno del sitio de osteotomía. El objetivo secundario fue comparar entre los dos grupos la satisfacción del paciente, el tiempo quirúrgico, los scores funcionales, las complicaciones y el retorno al deporte.
Materiales y métodos
Estudio prospectivo, comparativo, simple ciego, desde julio de 2019 hasta agosto de 2022, con un seguimiento mínimo de doce meses. Analizamos prospectivamente treinta y ocho osteotomías, fijadas con placa tipo Puddu de titanio con tornillos distales bloqueados.
Resultados
En relación al dolor en el postoperatorio, el grupo 1 tuvo un valor promedio de 7.47 (6-9), mientras que en el grupo 2 fue de 5.9 (5-8), con un valor p <0.001. En cuanto a la satisfacción del paciente del procedimiento realizado, se constató en el grupo 1 un valor de 6.63 (5-8) y en el grupo 2 de 8.2 (6-9), p <0.001. Respecto al tiempo quirúrgico, en el grupo 2 (aloinjerto) el promedio fue de 80.4 minutos, mientras que en el grupo 1 (autoinjerto) fue de 97.1 minutos, p <0.001. Los resultados funcionales, el tiempo de consolidación y las complicaciones han sido similares entre ambos grupos.
Conclusión
El siguiente estudio muestra que la OTVAM con aloinjerto se relaciona a un menor tiempo quirúrgico, menos dolor en el postoperatorio inmediato y mayor satisfacción de los pacientes en relación a la OTVAM con autoinjerto, sin diferencias entre los grupos en cuanto a complicaciones y resultados funcionales.
Palabras clave: Osteotomía Tibial Valguizante, Autoinjerto, Aloinjerto, Dolor Postoperatorio, Tiempo Quirúrgico.
Nivel de evidencia: II. Estudio de Cohorte Prospectivo.
Autograft versus Allograft in Medial Opening Tibial Osteotomy. Prospective and Comparative Evaluation
ABSTRACT
Introduction
Different options have been described to fill the space of the medial opening tibial valgus osteotomy (MOTVO). A comparative study was performed between the use of autologous iliac crest graft (autograft) and allograft.
Objectives
The main objective of the study was to compare postoperative pain after proximal tibial valgus osteotomy between patients in whom autograft, or allograft was used to fill the osteotomy site. The secondary objective was to compare patient satisfaction, surgical time, functional scores, complications and return to sport between the two groups.
Materials and methods
Prospective, comparative, single-blind study, from July 2019 to August 2022, with a minimum follow-up of twelve months. We analyzed thirty-eight osteotomies prospectively, fixed with a titanium Puddu plate with locked distal screws.
Results
In relation to postoperative pain, group 1 with an average value of 7.47 (6-9), while in group 2 it was 5.9 (5-8); with p <0.001. Regarding patient satisfaction with the procedure performed, a value of 6.63 (5-8) was found in group 1 and in group 2 it was 8.2 (6-9), with p <0.001. In relation to surgical time, in group 2 (allograft) the average was 80.4 minutes, while in group 1 (autograft) it was 97.1 minutes; with p <0.001. Functional results, consolidation time and complications have been similar between both groups.
Conclusion
The following study shows that MOTVO with allograft is associated with shorter operative time, less pain in the immediate postoperative period and higher patient satisfaction than MOTVO with autograft, with no differences between groups in terms of complications and functional outcomes.
Key words: Tibial Valgus Osteotomy, Autograft, Allograft, Postoperative Pain, Surgical Time.
Level of evidence: II. Prospective Cohort Study.
INTRODUCCIÓN
El número de pacientes con artrosis de rodilla ha aumentado significativamente en los últimos años. La osteotomía tibial valguizante (OTV) como tratamiento para la artrosis de rodilla fue reportada por primera vez por Jackson en 1958 y fue popularizada por Coventry1-4. La OTV proximal es un procedimiento quirúrgico que consiste en restaurar el eje mecánico neutro para tratar el deseje coronal y/o sagital preservando la articulación5. Su objetivo es disminuir la sobrecarga del compartimento medial y, consecuentemente, retrasar la artrosis6,7. Además, contribuye a la disminución del dolor8.
Actualmente, la OTV es la técnica quirúrgica más utilizada para el tratamiento de la artrosis compartimental medial de rodilla en pacientes jóvenes. Una adecuada selección de los pacientes, una minuciosa planificación preoperatoria y una correcta técnica quirúrgica son esenciales para el resultado exitoso de la osteotomía9-12. La técnica más adoptada es la osteotomía tibial valguizante de apertura medial (OTVAM) y se han detallado distintas opciones para rellenar el espacio de la osteotomía y así favorecer su consolidación, entre ellas, el sustituto óseo, el injerto autólogo tricortical de cresta ilíaca (autoinjerto) o el injerto óseo de banco (aloinjerto)13.
Hasta el día de hoy, el injerto autólogo es considerado como estándar de oro por sus propiedades de osteoinducción, osteoconducción y osteogénesis14,15. Si bien el injerto autólogo tricortical de cresta ilíaca ha demostrado ser la mejor opción como relleno de la cuña de apertura medial en la OTVAM, el dolor del sitio de toma de injerto es un factor de morbilidad a considerar. La posibilidad de utilizar injerto óseo de banco es una alternativa cada vez más tenida en cuenta, ya que ha probado una adecuada tasa de consolidación de la osteotomía y carece de la morbilidad del sitio donante.
El objetivo principal del siguiente estudio fue comparar el dolor postoperatorio luego de la OTVAM entre pacientes en los que se utilizó autoinjerto o aloinjerto para el relleno del sitio de osteotomía. El objetivo secundario fue comparar entre los dos grupos la satisfacción del paciente, el tiempo quirúrgico, los scores funcionales, las complicaciones y el retorno al deporte.
MATERIALES Y MÉTODOS
El protocolo del siguiente estudio fue aprobado por el Comité de Ética de nuestra Institución y todos los pacientes firmaron un consentimiento informado aceptando su participación.
Diseño del estudio
Se realizó un estudio prospectivo comparativo. Se asignó un paciente a cada tratamiento en forma alternativa. Se estipuló una tasa de asignación de 1:1 para cada grupo.
Criterios de inclusión y exclusión
Se incluyeron en este estudio pacientes entre dieciocho y sesenta y cinco años, con indicación para OTV de apertura medial, es decir, pacientes con deseje en varo, Ahlbäck hasta grado III inclusive, con edema óseo en compartimento medial y con adecuados compartimentos anterior y lateral.
Se excluyeron del estudio aquellos pacientes con genu varo artrósico Ahlbäck IV y V, artrosis femoropatelar o tricompartimental, lesión ligamentaria de la rodilla, genu varo mayor a 15°, falta de extensión completa y flexión menor a 90°, pacientes con antecedentes de infección y/o radioterapia cercanas a la rodilla y en quienes se realizó una reconstrucción de LCA, transportes osteocondrales y/o trasplantes meniscales en el mismo tiempo quirúrgico que la OTV.
Se utilizó un sistema de aleatorización simple, sobre la base de una secuencia numérica continua, dividiendo grupo de control y grupo de intervención según corresponda número impar o par. Dicho procedimiento fue llevado a cabo por personal administrativo del sanatorio, y en el momento en que se solicitó autorización a la cobertura de salud para efectuar el procedimiento quirúrgico pertinente. Los cirujanos tomaron conocimiento del grupo al que pertenecía cada paciente en el quirófano, según provisión, o no, de injerto óseo de banco.
Procedimiento quirúrgico
El objetivo de la cirugía fue obtener un eje mecánico entre 182-186° (valgo postoperatorio 2-6°). El grado de artrosis fue estadificado preoperatoriamente según la clasificación de Ahlbäck16.
En todos los pacientes se indicó una RNM de rodilla (Magnetom 1.5T, Siemens) para descartar lesiones meniscales y ligamentarias asociadas y evaluar el estado de las superficies articulares de los tres compartimentos de la rodilla. Todas las cirugías se realizaron por un mismo equipo quirúrgico, en un mismo quirófano y en todas se utilizó el mismo intensificador de imágenes de alta resolución (Cios Alpha, Siemens).
En todos los pacientes se practicó una artroscopia de rodilla (Fig. 1) antes de la osteotomía proximal de tibia para poder evaluar el cartílago del compartimento medial y lateral, así como la existencia de lesiones meniscales asociadas. Las lesiones del cartílago articular fueron estratificadas según la clasificación de Outerbridge17. En caso de lesiones de cartílago de gran extensión, se hicieron nanofracturas.
Mediante una incisión oblicua en cara anteromedial de la pierna se expuso la cara medial del tercio proximal de la tibia y liberación del ligamento colateral medial. Posteriormente, bajo visión directa con el intensificador de imágenes, se colocó una clavija desde medial, con dirección al tercio superior de la articulación tibioperonea proximal para marcar la localización del corte de la osteotomía (Fig. 2). Se realizó luego una osteotomía incompleta, que en el plano sagital debe ser paralela al slope tibial y sin afectar la cortical lateral de la tibia. Se inició el corte con sierra oscilante y se finalizó mediante escoplos. Luego de esta última, se procedió a su apertura gradual (Fig. 3). Una vez lograda la corrección planificada, se colocó una placa tipo Puddu, con los dos tornillos proximales para esponjosa, de 6.5 mm de diámetro y dos tornillos distales bloqueados, de 4.5 mm de diámetro (todas las placas fueron fabricadas en Argentina). Fijada adecuadamente la osteotomía, se rellenó la brecha de apertura con injerto óseo autólogo o alógeno liofilizado, mezclado con 1 g de vancomicina en polvo (Fig. 4). La colocación de la placa lo más cercana a la cortical posterior de la tibia tiene por objetivo tratar de evitar el incremento del slope tibial (Fig. 5).
Se efectuó cierre de heridas por planos. No se utilizaron drenajes en ningún caso (Fig. 6). Se colocó vendaje elástico compresivo e inmovilizador de rodilla por dos semanas.
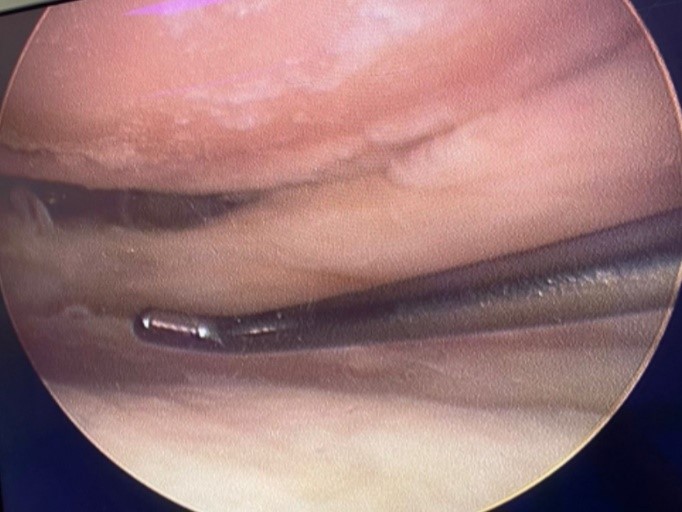
Figura 1.Visión artroscópica del cóndilo medial
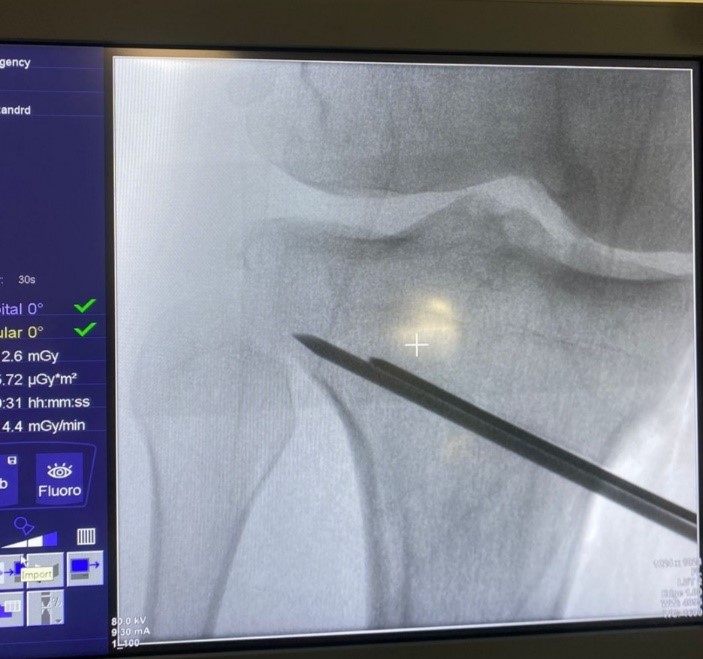
Figura 2.Colocación de clavija medial y corte paralelo con sierra
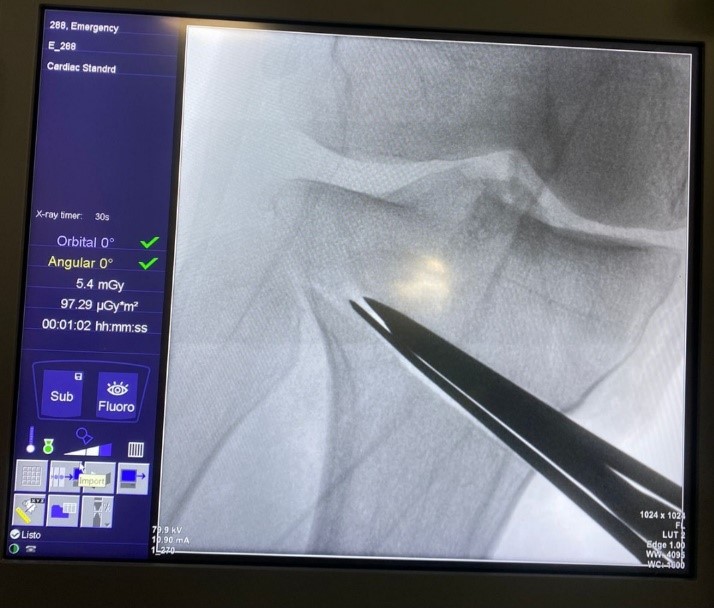
Figura 3.Uso de escoplos para finalizar la osteotomía y apertura progresiva de la brecha
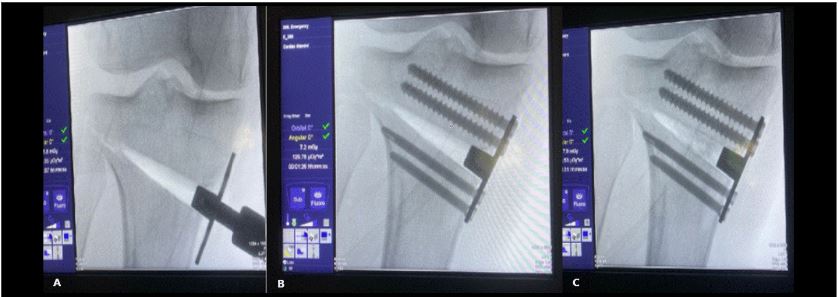
Figura 4.Colocación de la placa tipo Puddu. A) Apertura y mantenimiento de la brecha con placa y su pedestal. B) Fijación de la placa con dos tornillos proximales de esponjosa de 6.5 mm de diámetro y dos tornillos distales de 4.5 mm bloqueados. C) Relleno de la brecha con injerto óseo
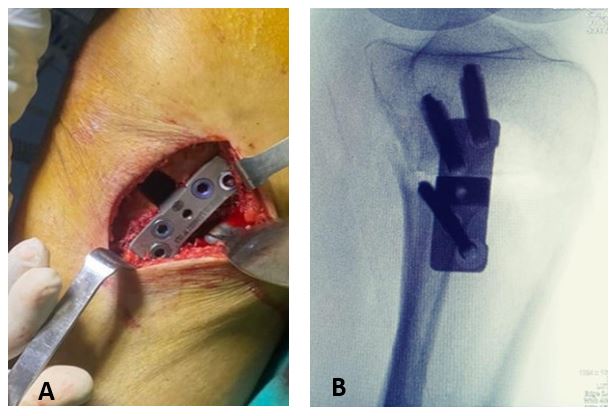
Figura 5.Emplazamiento posterior de la placa en la cara medial de la tibia
Figura 6.Cierre de heridas por planos, sin uso de drenajes
Evaluación preoperatoria, planificación y seguimiento postoperatorio
A todos los pacientes se les indicaron radiografías simples de frente y de perfil, vistas tangenciales de 30° y radiografías de estrés. El eje mecánico de los miembros inferiores se midió con radiografías en bipedestación con carga monopodálica. Una vez calculado el eje, se realizó la planificación preoperatoria calculando los grados a corregir para que el eje mecánico incida en el compartimento externo (62 % de la superficie del platillo tibial desde medial) según lo estipulado por Dugdale y Noyes, para que luego de la osteotomía el miembro permanezca con una ligera hipercorrección en valgo18.
Los controles postoperatorios fueron hechos por el mismo equipo quirúrgico. El primer control fue a las dos semanas de la intervención quirúrgica, donde se retiraron puntos y se inició el proceso de flexoextensión progresiva hasta los 90°. A las cuatro semanas de la cirugía se progresó con flexión mayor a 90°. A las seis semanas se permitió carga del tercio del peso corporal. A las ocho semanas se habilitó carga de ⅔ del peso y deambulación con una muleta, a las diez, carga total de peso y discontinuar progresivamente el uso de asistencia. Se realizaron controles radiográficos a las semanas dos, seis, ocho, diez, doce y catorce del postoperatorio, en esa última instancia se indicó un escanograma de miembros inferiores en el que se midió el eje anatómico y mecánico de los mismos.
Todos los pacientes se rehabilitaron en el mismo centro bajo la supervisión del mismo grupo de kinesiólogos.
El dolor en el postoperatorio se evaluó con una escala visual analógica del dolor (EVA), en la que: ningún dolor = 0, el dolor más intenso imaginable = 10. La definición del nivel de dolor, según EVA, se realizó en el primer control del postoperatorio, a las dos semanas de la cirugía. Esta evaluación se tomó de manera general, tanto a nivel de la rodilla como en el sitio de toma de injerto. Sobre la base de la bibliografía, se consideró 1.4 como diferencia clínicamente significativa.
El nivel de satisfacción del paciente también se registró a través de la escala visual análoga. Se consignó el 0 como el nivel de menor satisfacción y al 10 como el de mayor valor.
La evaluación clínica se basó en la puntuación del IKDC (International Knee Documentation Committee) y Tegner-Lysholm. La determinación de estos scores se efectuó en el preoperatorio (una semana antes de la cirugía) y al momento del alta en el postoperatorio.
El seguimiento del tiempo de consolidación, eje anatómico, eje mecánico y mantenimiento de la corrección (diferencia en milímetros) en ambos grupos se realizó mediante radiografías, estas fueron tomadas en el primer control postoperatorio a las dos, seis, ocho, diez, doce y catorce semanas; luego a los seis meses, al año y, finalmente, anualmente.
La consolidación ósea radiológica se determinó mediante un examen postoperatorio con radiografías anteroposteriores de la rodilla, utilizando la versión del índice de llenado de osteotomía de Brosset y cols19. En una radiografía anteroposterior de rodilla, el espacio de la osteotomía se dividió en cuatro zonas, desde la cortical lateral (zona 1) hacia la cortical medial (zona 4) (Fig. 7). La unión ósea radiológica se definió cuando el callo óseo alcanzó la zona 3, es decir, cuando al menos el 50 %, o una mayor parte del espacio total de la brecha de la osteotomía, se cubrió con la formación del callo. Para una visibilidad completa del espacio de la osteotomía, se recomienda una inclinación cefálica de 10° del tubo de rayos X.
Para determinar el alta deportiva y/o laboral se consideraron criterios clínico-funcionales (rango de motilidad articular, propiocepción, masa muscular y propiocepción, entre otros).
La recolección de datos de los pacientes, la valoración de los scores funcionales, la definición de consolidación de la fractura y el examen físico al momento del alta médica fue realizada por un cirujano artroscopista quien no tenía conocimiento del grupo (intervención/control) al que pertenecía cada paciente, actuando como un evaluador ciego.
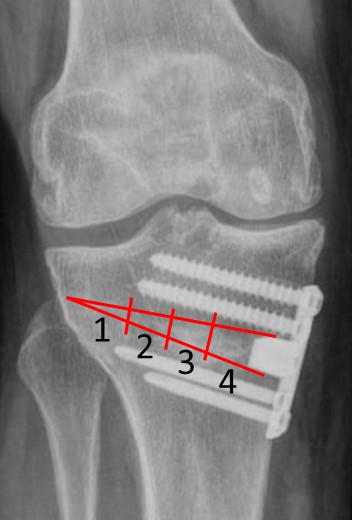
Figura 7. Evaluación de la consolidación ósea según los conceptos de Brosset y cols. Se divide la brecha de la osteotomía en cuatro zonas (enumeradas desde lateral hacia medial)
Muestra de pacientes
Entre julio de 2019 y agosto de 2022 se realizaron cincuenta y dos OTVAM, se excluyeron siete pacientes a quienes se les adicionó plastia de LCA, cuatro en quienes se efectuó transporte osteocondral, dos en quienes se hizo doble osteotomía valguizante (en tibia y fémur) y un caso en quien se adicionó trasplante del menisco interno. De esta manera, se reclutaron treinta y ocho pacientes, quienes fueron operados de OTV de apertura medial, sin otro procedimiento asociado. Fueron aleatorizados en dos grupos, el grupo de control conformado por diecinueve pacientes en quienes se utilizó injerto óseo autólogo de cresta ilíaca homolateral (autólogo) y el grupo de intervención, con diecinueve pacientes en quienes se adoptó injerto óseo de banco liofilizado (alógeno). Uno de los del grupo de intervención (alógeno) no cumplió con el seguimiento adecuado (mudanza del paciente), por lo tanto dicho grupo quedó con dieciocho integrantes.
Así, el número total de la muestra que cumplió con el seguimiento mínimo de doce meses fue de treinta y siete (n = 37).
Análisis estadístico
No se realizó un cálculo adecuado del tamaño de la muestra en la planificación del estudio. Con el n = 37, la muestra adquiere una potencia estadística de 0.56.
Para lograr una potencia estadística de 0.80, el tamaño de la muestra debería ascender a sesenta y tres participantes.
Para analizar las variables respecto al grupo de intervención, se usó el test Chi-cuadrado o test de Fisher para las categóricas y para las continuas el test t de Student si se cumplía el supuesto de normalidad, y el test de Wilcoxon en caso de que no se verificara dicho supuesto. El supuesto de normalidad de las variables continuas se analizó con el test de Shapiro-Wilk.
En todos el nivel de significación empleado fue 0.05. Para el procesamiento de los datos se utilizó el programa R.
RESULTADOS
En el apartado “Muestra de pacientes” se detallan las características de la conformación de la muestra (Fig. 8).
En relación a las características demográficas, los grupos eran homogéneos, sin diferencias de significación estadística (Tabla 1).
En referencia al dolor en el postoperatorio y la satisfacción del paciente, se registraron diferencias estadísticamente significativas, con p <0.001. En cuanto al procedimiento quirúrgico, el tiempo en promedio fue menor en el grupo de aloinjerto, esta diferencia fue estadísticamente significativa: p <0.001 (Tabla 2).
Respecto de la evaluación funcional de los pacientes, el IKDC, Tegner-Lysholm, y el tiempo en que se otorgó el alta deportiva, no se registraron diferencias estadísticamente significativas entre ambos grupos (Tabla 3).
En el grupo 1 el promedio del tiempo de consolidación de la osteotomía fue de 11.05 semanas (10-14), mientras que en el grupo 2 fue de 12.45 semanas (10-16).
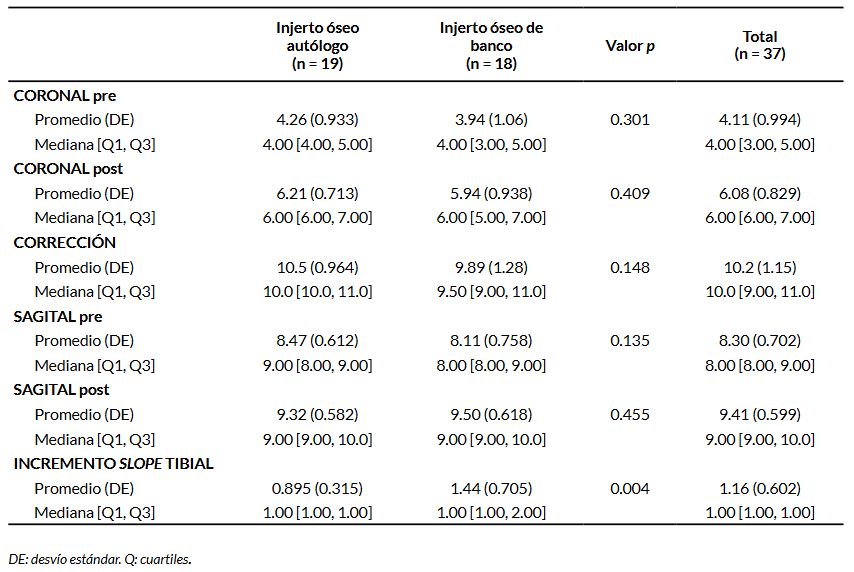
Sin diferencias de relevancia estadística. En relación a la corrección del deseje en el plano coronal, en el plano sagital y en el incremento de la caída posterior, tampoco se registraron diferencias de relevancia estadística (Tabla 4).
En cuanto al tamaño de la placa utilizada, en el grupo 1 se emplearon una (5 %) placa de 7.5 mm, nueve (45 %) de 10 mm, ocho (40 %) de 12.5 mm y una (5 %) de 15 mm.
En el grupo 2, se usaron una (5 %) placa de 7.5 mm, nueve (45 %) de 10 mm, seis (30 %) de 12.5 mm y dos (10 %) de 15 mm.
Respecto a las complicaciones, en el grupo 1 se registró un caso (5 %) de infección que requirió toilette quirúrgica y tratamiento antibiótico (con adecuado resultado final); y dos casos (10 %) de pérdida de corrección inicial (menores a 2 mm). En el grupo 2 se registró una (5 %) fractura intraarticular del platillo tibial externo, resuelto en el intraoperatorio con dos tornillos largos a través de la placa y tres casos (15 %) de pérdida de reducción inicial (menores a 2 mm). Sin diferencias de relevancia estadística. Pese a las complicaciones, los pacientes han tenido una adecuada evolución y en ningún caso se alteró el resultado funcional al momento del alta.
Tabla 1. Características demográficas de los grupos
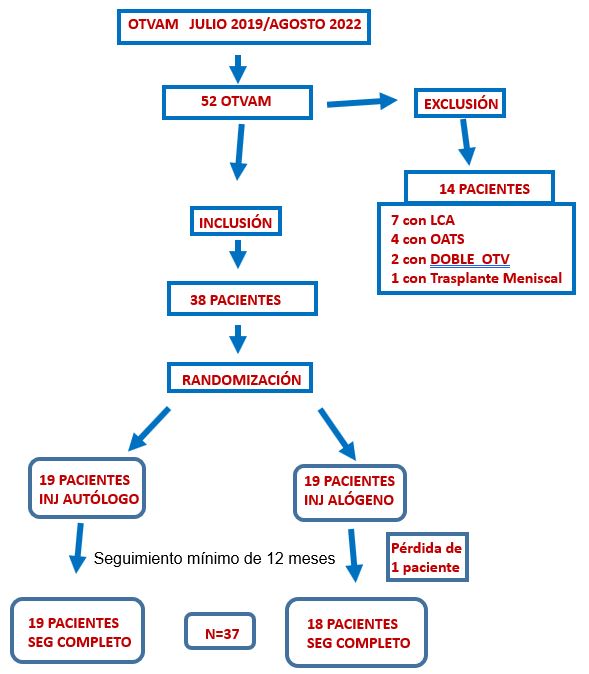
Figura 8.Flujograma de los participantes y su asignación a cada grupo
Tabla 2. Tiempo quirúrgico, dolor en el postoperatorio y satisfacción del paciente
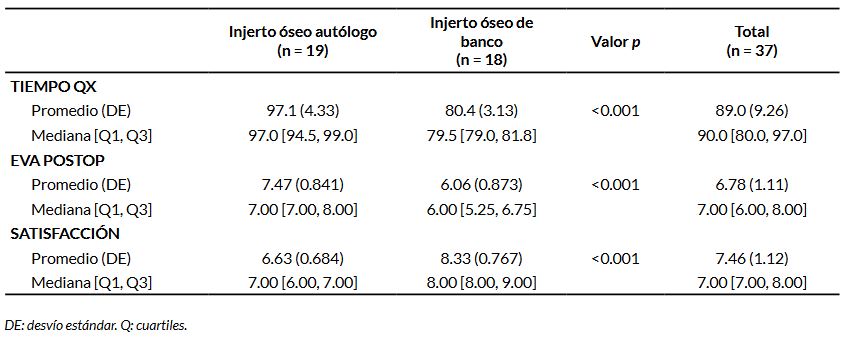
Tabla 3. Scores funcionales y alta deportivo
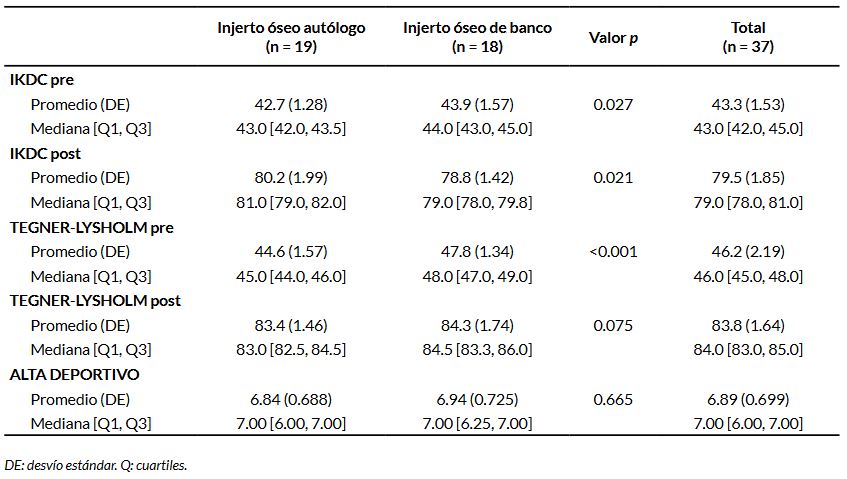
Tabla 4. Parámetros de corrección de la osteotomía en diversos planos
DISCUSIÓN
Los principales hallazgos del siguiente estudio fueron que en el grupo de aloinjerto la cirugía fue significativamente más corta y los pacientes tuvieron considerablemente menos dolor en las primeras dos semanas del postoperatorio y se encontraron más satisfechos con el procedimiento quirúrgico. En cuanto al tiempo hasta la consolidación de la osteotomía, a la pérdida de corrección, al retardo de consolidación y a la tasa de pseudoartrosis y los resultados funcionales, no se encontraron diferencias significativas entre ambos grupos.
En relación a la OTVAM, en la actualidad, las indicaciones se han ido ampliando y es la técnica quirúrgica más utilizada, ya que presenta menor índice de complicaciones, mantiene la longitud del miembro, la disponibilidad de hueso (en caso de necesitar una conversión a prótesis total de rodilla) y disminuye el riesgo de lesiones del ciático poplíteo externo20. Además, la osteotomía de apertura permite la corrección de la caída posterior del platillo tibial en simultáneo, en los casos que fuera necesario21.
Se han propuesto numerosos materiales para el relleno de la brecha que inevitablemente surge a partir de la osteotomía de apertura medial, con el objetivo teórico de disminuir los índices de retardo en la consolidación y pseudoartrosis: autoinjerto (estándar de oro, aunque con la morbilidad del sitio dador), aloinjerto, espaciadores de cemento y sustitutos óseos22. Sin embargo, con el advenimiento de nuevos materiales de fijación, hay autores que no consideran necesario la aposición de ningún material más que el dispositivo de fijación (en brechas que no superen los 10 mm)11.
El uso de sustitutos óseos se encuentra ampliamente avalado en la literatura con resultados alentadores a corto y mediano plazo22-24, por lo que muchos autores han propuesto su efectividad como material de osteoconducción, y porque no presenta el riesgo potencial de transmisión de enfermedades25.
Santic y cols26. informaron que, utilizando aloinjerto, lograron consolidación de las OTVAM en el 90 % de los casos a las doce semanas. Yacobucci y cols27., empleando aloinjerto, también informaron consolidación ósea en 12.1 semanas, sin complicaciones graves. Aunque está claro que los injertos óseos alógenos podrían superar las desventajas de los injertos óseos autólogos, algunos estudios sugirieron que su osteoinducción es significativamente inferior y que el tiempo necesario para la consolidación ósea es relativamente más largo que el de los injertos óseos autólogos28. Además, el aloinjerto óseo es caro, su calidad es dispar y tiene el potencial de transmitir infecciones bacterianas y virus8. En términos de histoinmunología, la respuesta inmune al complejo mayor de histocompatibilidad expresado en los componentes celulares del hueso alógeno puede retrasar el suministro de sangre al sitio del injerto, limitando la formación y remodelación ósea29.
En el estudio de Kuremsky y cols30. los aloinjertos óseos se asociaron con una tasa significativamente mayor de pseudoartrosis o pérdida de corrección que los injertos óseos autólogos. Para superar estas desventajas, varios sustitutos óseos sintéticos, como hidroxiapatita (HA), fosfato tricálcico (FTC), fosfato cálcico bifásico y sulfato de calcio se han utilizado como opciones de injerto6,13,15,21,22. No obstante, estudios recientes informaron que no se encontraron diferencias significativas en las OTVAM en la tasa de consolidación, alineamiento postoperatorio y la pérdida de corrección entre los injertos autólogos, los aloinjertos óseos y los materiales sintéticos28. Tampoco se hallaron ventajas definitivas para ningún injerto en relación a la tasa de consolidación y a la pérdida de corrección. Sin embargo, el uso de opciones sintéticas mostró tasas más altas de pseudoartrosis (1.1 %) que los otros injertos (0.5 %)31. Además, en los defectos de las OTVAM <10 mm se podría dejar esa brecha o espacio óseo sin injerto13.
Otro metaanálisis reportó una tendencia similar en los parámetros radiológicos de consolidación y de mantenimiento de la corrección entre injerto autólogo (n = 352), aloinjerto óseo (n = 547), materiales sintéticos (n = 541), y sin injerto (n = 401)32. También hubo una tendencia similar en los datos de Lash y cols33., quienes reportaron tasas de retardo de consolidación y pseudoartrosis del 2.6, 4.6 y 4.5 % para injertos autólogos, aloinjertos y sustitutos óseos, respectivamente (p = 0.03). Con todo, las tasas de retardo de consolidación y pseudoartrosis con autoinjertos y aloinjertos fueron significativamente más bajas que con los sustitutos óseos (p <0.0001).
En una de las últimas revisiones sistemáticas de la literatura33, se evaluó si el injerto óseo es necesario para la OTVAM, utilizando autoinjerto o aloinjerto. Los resultados agrupados de reoperaciones, rupturas de la cortical lateral, complicaciones y evaluaciones de la función clínica no mostraron diferencias significativas entre autoinjerto y aloinjerto. Las complicaciones y los datos clínicos de la OTVAM medial fueron similares con aloinjerto y autoinjerto y ninguno informó una pérdida mediana de corrección después de la osteotomía.
En comparación con el uso de autoinjerto, el aloinjerto evita las complicaciones del sitio de extracción y reduce el tiempo operatorio. Además, la OTVAM sin injerto óseo obtuvo mejores resultados en la evaluación de la función clínica postoperatoria y no se observó pérdida de corrección debido a la falta de injerto óseo.
La pseudoartrosis y el retardo de consolidación a largo plazo pueden provocar la rotura de las placas y/o la pérdida de corrección, lo que finalmente puede afectar la estabilidad estructural y el consecuente fallo del procedimiento realizado34.
Dentro de las fortalezas del trabajo encontramos su formato prospectivo y con grupo control. El equipo quirúrgico y el quirófano fueron comunes a todos los pacientes, lo que le da homogeneidad a la técnica utilizada y al ambiente donde se desarrolló el procedimiento. Además, que el control imagenológico se haya realizado con el mismo equipo radiológico y los mismos evaluadores son factores valorables. Del mismo modo, que todos los pacientes hayan sido rehabilitados en el mismo centro de rehabilitación contribuye a unificar los protocolos del manejo en el postoperatorio.
Sin embargo, este estudio tiene varias limitaciones. En primer lugar, el modelo de aleatorización simple en relación al turno quirúrgico entre número par e impar no es el más recomendable. Factores relacionados al retardo de consolidación y pseudoartrosis, como el tabaquismo, la edad, el IMC, el grado de actividad y el tamaño de la brecha no han sido adecuadamente discriminados a la hora de evaluar el tiempo de consolidación, pérdida de corrección y pseudoartrosis. El tiempo de seguimiento mínimo de los pacientes fue de solo doce meses, los resultados funcionales podrían variar con un estudio de mayor seguimiento. La evaluación de la consolidación de la osteotomía se realizó con radiografía digital directa, pero es sabido que la TAC tiene mejor capacidad y mayor celeridad en detectar puentes óseos.
CONCLUSIÓN
El siguiente estudio muestra que la OTVAM con aloinjerto se relaciona a un menor tiempo quirúrgico, menos dolor en el postoperatorio inmediato y mayor satisfacción de los pacientes en relación a la OTVAM con autoinjerto, sin diferencias entre los grupos en cuanto a complicaciones y resultados funcionales.