ARTROSCOPIA | VOL. 11, Nº 1 | 2004
Anestesia para la cirugía artroscópica de hombro
Dr. Bollini Carlos., Dr. Butler Santiago , Dr. Barclay Fernando, Dr. Lacroze Pablo, Dr. Arce Guillermo
RESUMEN:
En este trabajo se revisan algúnas de las diferentes alternativas anestésicas para la cirugía atroscópica de hombro, poniendo especial énfasis en las ventajas de la anestesia regional y del bloqueo interescalénico. Se hace referencia a algunas cirunstancias especiales y alternativas que pueden suceder durante la cirugía y también aspectos sobre la recuperación inmediata la analgesia postoperatoria y las complicaciones.
ABSTRACT:
In this article we review the different alternatives for the anesthesia in arthroscopic shoulder surgery , emphasizing the advantages of regional anesthesia and interescalene block. Some references are made to special circumstances and some aspects over the immediate recovery and postoperative analgesia and complications.
INTRODUCCION
Los distintos tipos de cirugía realizados en la articulación del hombro, con métodos artroscópicos, abiertos o combinados, son cada vez más frecuentes. Gracias a la evolución de los estudios complementarios, la técnica anestésica, la técnica quirúrgica y el instrumental desarrollado, los resultados de estas operaciones son cada vez más alentadores. Una anestesia moderna, debe cumplir varios requisitos para ser exitosa. Debe amoldarse a los constantes cambios y adelantos, debe brindar excelentes condiciones quirúrgicas, reducir la morbilidad, los costos y el dolor postoperatorio evitando complicaciones inmediatas o alejadas.
No existe una técnica anestésica ideal o única para todos los pacientes. Debemos considerar cada caso en particular, tipo de cirugía, material con que se cuenta y también el medio donde se va a desarrollar la cirugía. La condición médica en general, la preferencia del paciente y la experiencia y habilidad del anestesiólogo y del cirujano.
Hasta hace aproximadamente diez años, la anestesia general era considerada en el mundo como la técnica anestésica de elección para la cirugía del hombro. Con el incremento del número de cirugías y la posibilidad de que estos procedimientos fueran ambulatorios (20), la anestesia regional a través del bloqueo interescalénico del plexo braquial, ha ido paralelamente aumentando en indicación y se ha transformado hoy, en la anestesia de elección para la gran mayoría de los procedimientos que se realizan en el hombro (3,7). En nuestro país la mayoría de los anestesiólogos prefieren todavía administrar anestesia general, debido a que aun no tienen suficiente experiencia en técnicas de bloqueo regional, en parte porque estas no han sido enseñadas en la etapa formativa y en parte también, porque en muchos centros, recién se esta comenzando con este tipo de cirugía y los tiempos quirúrgicos son aun todavía prolongados.
El objetivo del trabajo es describir la técnica de Anestesia Regional del hombro con sus ventajas y complicaciones.
VENTAJAS DE LA ANESTESIA REGIONAL
Muchos factores que han contribuido para que se produzca este cambio en la indicación anestésica (29,26). Las ventajas del bloqueo interescalénico sobre la anestesia general (15,16,32,23), han sido claramente demostradas, (33,34,39). Utilizando anestesia regional, el costo es menor, se requieren menos cuidados de enfermeria, el manejo del dolor postoperatorio es más efectivo, los pacientes estan más conformes (31), interpretan que la anestesia regional tiene menos impacto sobre su organismo, es más sencilla de realizar, es más fácil colocar y mantener en posición sentada el paciente bajo anestesia regional que bajo anestesia general. La relajación muscular intraoperatoria, es adecuada (7), hay un menor sangrado intraoperatorio (15,33) por un fenómeno de redistribución sanguínea por vasodilatación simpática. Se puede realizar un mejor monitoreo de la conciencia. Los tiempos de quirófano se acortan entre un paciente y otro sobre todo si se cuenta con una sala donde realizar el bloqueo en forma segura mientras se prepara el quirófano entre un caso y otro.
Sin embargo la ventaja mayor y más significativa, de la anestesia regional, sobre la anestesia general, esta dada por el enorme beneficio de contar con una analgesia prolongada en el postoperatorio (14). Utilizando anestésicos locales de larga duración o un catéter para infusión continua de anestésicos locales.
El manejo del dolor postoperatorio en pacientes que han recibido un bloqueo regional, se realiza con analgésicos no morfinosímiles. En aquellos pacientes que recibieron anestesia general, sin un bloqueo regional previo, la administración de derivados de la morfina para calmar el dolor postoperatorio es imprescindible, estos pacientes tendrán un mayor discomfort, con nauseas, vómitos, y más períodos con dolor entre dosis. La incidencia de estas complicaciones, están en proporción directa con la cantidad de dolor y con la dosis total administrada, los efectos secundarios de los opioides resultan a su vez en una externación prolongada y la casi imposibilidad de realizar los procedimientos en forma ambulatoria.
Ya sea que el bloqueo interescalénico sea elegido como la técnica única de anestesia o que se la combine con la anestesia general, el objetivo anestésico es proveer óptimas condiciones de anestesia intraoperatorias para el cirujano, y en forma placentera y segura para el paciente. Creemos que es esencial para una anestesia del hombro satisfactoria incluir un bloqueo interescalénico del plexo braquial.
Evaluación preoperatoria:
El anestesiólogo debe tener una entrevista previa con el paciente, antes de que este llegue al quirófano. Una explicación detallada de lo que va a suce-
der, agregado a conocer a la persona que va a cuidar de uno durante la cirugía, genera confianza, disminuye la ansiedad y el miedo. La mayoría de los pacientes manifiestan temor a los pinchazos en el cuello y expresan el deseo de no "escuchar" ni "sentir" nada en quirófano. Todos estos temores se salvan con la entrevista y con una sedación intraoperatoria adecuada. Se debe establecer si el paciente está en condiciones para la cirugía, que enfermedades asociadas existen, ingesta de medicación, experiencia anestésica previa y realizar un exámen físico con especial atención hacia la vía aérea y la columna cervical, las venas yugulares externas, venas superficiales del brazo opuesto al lado a operar, el cuello en general, el hombro que se va a operar y una evaluación completa del sistema nervioso periférico a nivel del plexo braquial y sus ramas terminales, documentando cualquier déficit motor y/o sensitivo en este territorio.
En cuanto a la técnica es fundamental educar a los pacientes en cuanto a todo lo que va a suceder cuando utilizamos anestesia regional. Debemos explicarle que es lo que va a sentir antes, durante y después de la anestesia. Cuales van a ser las características de la parestesia (intensidad, características: "como electricidad", como una "onda") y hacia donde se va a dirigir (al hombro en 50%). Como avisarnos, diciendo "si" o "pare", sin moverse, ni señalar hacia donde se irradia. Debemos convencerlos de la importancia de su colaboración y las razones por las que no se lo puede hacer dormido o con una sedación profunda ( ). Cuando utilizamos una técnica con Estimulador Nervioso Periférico (ENP) debemos avisarles que van a percibir un movimiento involuntario del brazo, no doloroso, que solo durará unos segundos y que debe dejar el brazo lo más relajado posible, en estos casos podemos utilizar una sedación normal.
Ningún paciente debe ser forzado a recibir una técnica anestésica con la que no este de acuerdo.
Condición médica preoperatoria:
La población de pacientes programados para cirugía de hombro presentan un espectro muy grande de enfermedades asociada. Es importante tenerlas en cuenta para el manejo anestésico. sobre todo aquellos, programados para descompresiones subacromiales o rupturas del manguito rotador. Es común que estos pacientes sean mayores de 60 años y presenten algun grado de enfermedad cardiaca y/o hipertensión arterial, muchas veces también arritmias, diabetes y obesidad, debemos prestar especial atención a los paciente portadores de artritis reumatoidea por la dificultad para la intubación orotraqueal y también a los anticoagulados. Se debe posponer cualquier cirugía electiva hasta que el riesgo sea el mínimo.
Laboratorio preoperatorio:
Es tradicional solicitar una rutina de sangre, orina completo, coagulación, rayos X de tórax y electrocardiograma. Muchos anestesiólogos cuestionan con razón, la utilidad de estos estudios en pacientes jóvenes, sanos y sin historia significativa de enfermedad, sin embargo creemos que una rutina básica como la expuesta debe ser solicitada en todos los pacientes.
Premedicación y parestesia:
Tratamos de evitar una premedicación excesiva ya que el paciente debe permanecer suficientemente alerta como para avisarnos si durante la fase de identificación del plexo braquial percibe una parestesia, ya sea producida en forma voluntaria o involuntaria (5). Cuando utilizamos el ENP y este por alguna causa no funciona adecuadamente (desconexión inadvertida del electrodo a tierra, etc.) puede producirse una parestesia. La parestesia, a nivel interescalénico (25) tiene como característica distintiva, el ser suave cuando se dirige hacia el hombro y eléctrica cuando se dirige hacia el brazo y mano, solo premedicamos por vía IV, momentos antes de realizar el bloqueo, con midazolam 1-2 mg o también con fentanilo 50 microgramos. No suspendemos ninguna medicación ansiolítica, que tome el paciente en forma habitual. Realizamos cobertura antibiotica con cefalosporinas y administramos una dosis de antiinflamatorios esteroideos (dexamentasona 8 mg) y no esteroideos (diclofenac 75 mg) tratando de actuar sobre el componente inflamatorio del dolor postoperatorio.
Intraoperatorio
Requerimientos generales
Acceso Venoso:
Antes de realizar el bloqueo regional o la inducción de la anestesia general. Se debe colocar una vía IV, la cirugía artroscópica más compleja, en general se desarrolla con pérdidas hemáticas muy por debajo de los 500 ml o valores de reposición. Como los pacientes van a utilizar el brazo no
operado en el postoperatorio, es conveniente colocar la venopuntura en el antebrazo más que en la mano, en pacientes mastectomizadas y con vaciamiento axilar o en aquellos sin venas visibles o palpables en el antebrazo o mano se puede colocar un acceso venoso en la yugular interna o externa del cuello contralateral o también en la vena safena interna a la altura del maleolo interno, o en el dorso del pie. Es importante usar siempre una técnica estrictamente estéril.
Monitoreo Cardiovascular:
Colocamos un cardioscopio, los electrodos deben colocarse alejados del hombro a operar, en pacientes coronarios una derivación precordial V5 es útil para detectar cambios isquémicos, un esfingomanometro o presión arterial automática no invasiva son satisfactorios. En pacientes que vana a ser operados del hombro izquierdo colocamos el electrodo precordial en la espalda o bajo en la línea medio axilar a la altura de la última costilla. Colocamos una línea arterial invasiva solo en aquellos pacientes con obesidad mórbida, hipertensión severa, isquemia miocárdica o cuando se espera un sangrado rápido y abundante, enfermedad pulmonar severa, riesgo de hipertermia maligna. Colocamos un catéter venoso central en aquellos pacientes con compromiso severo cardiaco o con una pérdida hemática grande esperada.
Monitoreo Respiratorio:
En pacientes bajo anestesia general se puede colocar un estetoscopio esofágico o precordial, se mide ETCO2 con un capnografo y concentración de agentes anestésicos espirados.
En los pacientes bajo anestesia regional administramos O2 al 100 % a través de una cánula nasal, utilizamos un flujo de 2-4 L/min. Con un oxímetro de pulso realizamos la medición de la saturación de 02 en forma continua.
Posición:
La cirugía puede ser realizada en posición sentada (posición de silla de playa o "beach chair") (18,27) o también en la posición decúbito lateral (7). La elección de una posición sobre la otra está muy ligada a la escuela y preferencias del cirujano, sin embargo la posición sentada "beach chair" presentan a nuestro criterio algunas ventajas importantes y beneficios con respecto a la posición en decúbito lateral. Es más fácil colocar al paciente en posición en la mesa quirúrgica, sobre todo aquellos pacientes corpulentos o pesados, hay teóricamente menos problemas de estiramiento del plexo braquial ya que no se utiliza tracción con pesas, se obtiene una excelente visión intrarticular para todo tipo de procedimientos, es muy fácil la conversión a un procedimiento abierto, la disminución de la presión venosa que a su vez disminuye el sangrado.
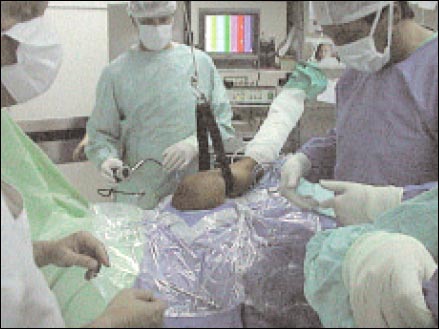
POSICIÓN SENTADA O EN SILLA DE PLAYA (60 A 90 0) "BEACH CHAIR"
El paciente esta sentado como mínimo con 60 grados de flexión de la espalda con la horizontal (Fig.1,2,3). Las extremidades inferiores deben colocarse flexionadas, para minimizar el éstasis venoso, el hombro a operar debe sobresalir de la camilla, para permitir al cirujano realizar movimientos libres hacia los cuatro cuadrantes por el portal posterior. Si no se cuenta con un dispositivo especial (respaldo) (Fig 2), o una "bean bag" (colchón especial que contiene pequeñas pelotitas de tergopol, luego de colocar el paciente en posición, se aspira el aire y se forma un molde, no permitiendo que el paciente modifique la posición). Se puede colocar una sábana doblada entre ambas escápulas, esta última pensamos que es la peor de las soluciones. La cabeza debe descansar sobre una almohada, que no debe sobrepasar al lado a operar, no debe rotarse ni flexionar la cabeza hacia el lado contralateral, estas maniobras, asociadas a tracción y abducción del brazo, podrían causar el estiramiento del plexo braquial. Colocamos un brete lateral a la altura de la cadera del lado a operar, este funciona como sostén y da seguridad al paciente que se encuentra ubicado por lo general muy lateral, hacia el borde de la camilla y habitualmente manifiesta la sensación de que "se va a caer". Todas las articulaciones deben estar ligeramente flexionadas y los nervios superficiales debidamente acolchados. Una desventaja de la posición "beach chair", es tener que pasar a anestesia general o a una intubación urgente, en estos casos se deben acostar al paciente y volver a hacer los campos quirúrgicos. Las posibilidades que esto suceda son menores de 1-500.
En posición sentada y bajo anestesia general, es necesaria mucha ayuda externa para colocar el paciente en la posición, se debe tener especial cuidado al momento de sentar al paciente, con los movimientos del tubo endotraqueal, hay peligro tanto de extubación como del progreso hacia el pulmón derecho.
Figura 1: BIES GA POSICION 1
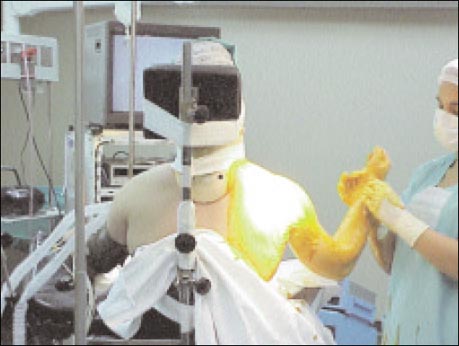
Figura 2: BIES GA POSICION ATRAS
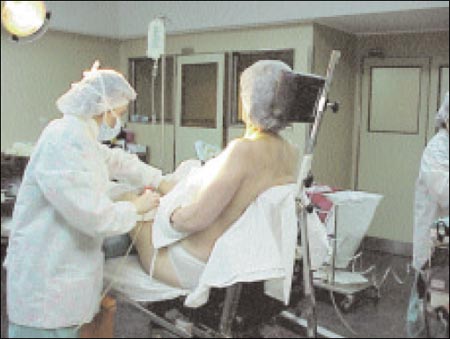
Figura 3: BIES GA POSICION NUEVA ATRAS
Se deben proteger los ojos manteniéndolos cerrados con tela adhesiva y con alguna pomada lubricante, evitando que los parpados queden abiertos inadvertidamente y presenten luego una úlcera de cornea, esta se manifiesta en forma inmediata en el postoperatorio con sensación de cuerpo extraño, fotofobia y lagrimeo profuso. Habitualmente colocamos un collar de Philadelphia que nos permite hacer movimientos de la cabeza y el tórax en bloque, en pacientes con sedación profunda nos permite fijar el cuello a la camilla evitando que la cabeza caiga hacia adelante y facilita también una buena entrada de aire ya que mantiene el maxilar inferior extendido.
Posición lateral:
En posición lateral, es muy poco común utilizar el bloqueo interescalénico como técnica única, esta posición quirúrgica es muy incomoda para el paciente. En estos casos asociamos el bloqueo interescalénico a la anestesia general con intubación orotraqueal, realizándose las técnicas en el orden descripto. Cuando el paciente esta bajo anestesia general, debe fijarse y protegerse el tubo endotraqueal, la cara y los ojos, de los instrumentos y maniobras del cirujano y sus ayudantes (Fig. 4 y 5). Se deben constatar los pulsos en el brazo que queda en posición inferior cuidando que exista una buena circulación periférica. Hay que vigilar la tracción que se realiza en el brazo que esta siendo operado, la posibilidad de distensión del plexo e injuria de etiología isquémica, esta siempre presente con pesos excesivos, se considera el límite superior hasta el 10% del peso corporal.
ELECCION DE LA ANESTESIA
Como ya fue expuesto, la anestesia regional tiene claras ventajas sobre la anestesia general. Además, tiene menor impacto sistémico, de importancia en pacientes con disturbios orgánicos. El tiempo y la calidad de la recuperación son mas cortos, hay menor incidencia de nauseas, vómitos y la retención urinaria es muy poco frecuente. El anestésico local
puede ser usado como dosis única o través de un catéter lo que permite duraciones analgésicas postoperatorias de entre 9 y 48 hs, esto es particularmente útil en aquellos pacientes que deban ser movilizados rápidamente en el postoperatorio.
Hay un menor sangrado intraoperatorio y una menor reposición hemática, debidas teóricamente a una suma de factores. Una disminución del retorno venoso, por el bloqueo simpático en la posición sentada y la ausencia de presión positiva respiratoria que puede causar distensión venosa durante la anestesia general y ventilación mecánica. Durante la anestesia general, en posición sentada, hay un incremento en la presión media intratorácica y la presión media venosa, lo que resulta en un sangrado profuso. Esta situación no se presenta en el paciente respirando en forma espontánea.
En caso de una poco frecuente cirugía de urgencia de hombro con estómago ocupado se minimiza el riesgo de aspiración del contenido gástrico.
Una sala de bloqueos acondicionada para realizar los bloqueos en forma segura es ideal para disminuir la espera entre casos mientras se prepara el quirófano. Algunos pacientes expresan su aprehensión a recibir pinchazos en el cuello o a estar despiertos durante la cirugía. La anestesia moderna a través de una adecuada sedación durante la ejecución del bloqueo y la cirugía, permite sortear estos pequeños escollos sin problemas. Aquellos pacientes que presentan una preferencia muy fuerte por la anestesia general y a pesar de conocer las ventajas de la anestesia regional no desean recibirla deben ser respetados en sus deseos.
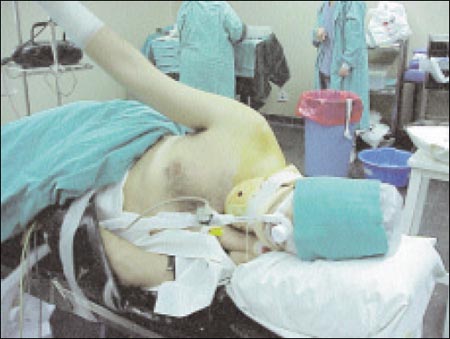
Figura 4: Hombro lateral anterior
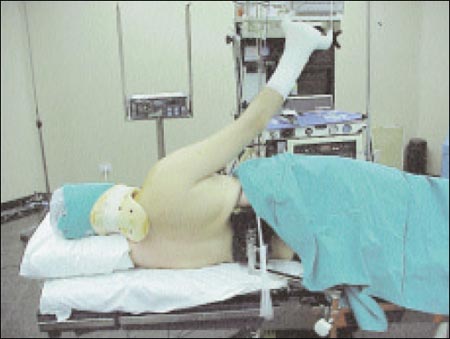
Figura 5: Hombro lateral posterior
La anestesia general también puede a su vez, ser usada sola, o como preferimos en combinación con el bloqueo interescalénico, en estos casos realizamos siempre primero el bloqueo interescalénico con un anestésico local de larga duración y menor bloqueo motor (bupivacaina 0.25% sin epinefrina 20 ml). Luego se administra anestesia general con intubación orotraqueal.
En pacientes en posición sentada, se debe prestar especial atención al momento de extubar al paciente. Se debe hacer siempre en posición decúbito dorsal. Durante la cirugía en posición sentada las bases pulmonares acumulan un excedente de anestésico inhalatorio, al colocar nuevamente el paciente en decúbito dorsal, el anestésico general acumulado en las bases se redistribuye hacia los vértices y la profundidad anestésica vuelve a aumentar. Un paciente que momentos antes, en posición sentada estaba aparentemente "muy superficial" vuelve a profundizarse al acostarlo, si ese paciente fue extubado sentado pensando que era el momento, al acostarlo, va a profundizarse y si esto ocurre probablemente deba ser apoyado ventilatoriamente con máscara y bolsa hasta que elimine el excedente de anestésico acumulado. No debemos realizar nunca bloqueos en pacientes bajo anestesia general o excesivamente sedados, que no puedan avisarnos de una parestesia, ni aun con neurolocalizador ya que existe la posibilidad cierta de inyección intraneural directa y lesión nerviosa inadvertida, el paciente despierto reportando la parestesia es el único aviso que tenemos antes de lesionar un nervio.
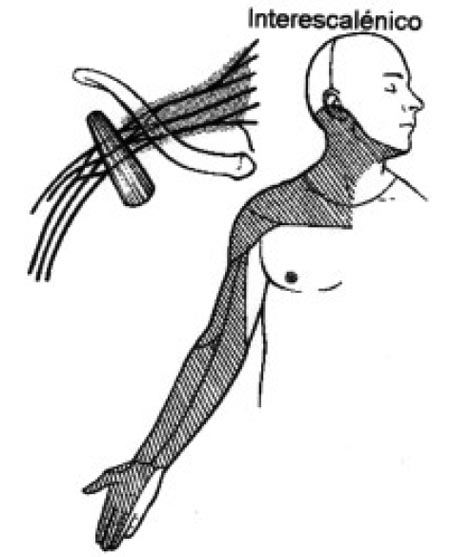
Figura 6: Distrib. ?????????
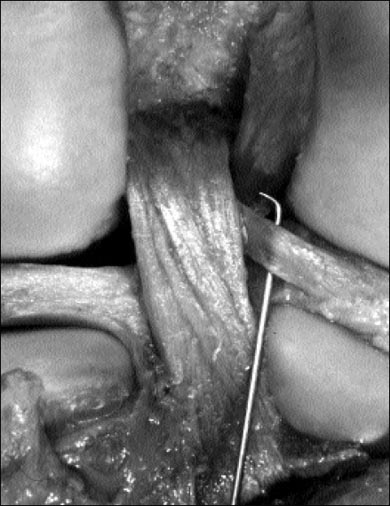
Repaso anatómico de la región del hombro:
La articulación del hombro esta inervada por la división primaria anterior de los nervios cervicales C5-C6 y C7. La piel es predominantemente inervada por C4 y C3 pertenecientes al Plexo Cervical Superficial a través de los nervios supraclaviculares y supracromial que son puramente sensitivos. La técnica interescalénica (Fig. 6) bloquea constantemente C3-C4-C5-C6 y C7 (21). Las raíces de C8 y T1 (N. Cubital) se bloquean en un porcentaje que va del
40 al 60%. La inervación cutánea de la parte antero inferior (ventral) y la parte posterior del hombro están dadas por T2 y T3. Estas áreas se pueden anestesiar combinando el bloqueo interescalénico con un bloqueo paravertebral toráxico (T1 y T2) o lo que es más simple con la infiltración subcutánea que cubra la incisión quirúrgica del portal posterior o de la incisión de la piel si se decide realizar un procedimiento abierto.
TECNICA DE ANESTESIA REGIONAL
Bloqueo interescalénico del plexo braquial:
La mayoría de los anestesiólogos que realizan anestesia para cirugía de hombro en forma habitual, encuentran que esta técnica de anestesia regional es casi ideal para la cirugía de hombro (7,33). Esta técnica originalmente descripta por Alon Winnie en 1970 (42), aprovecha la existencia de la fascia perineurovascular, que engloba la arteria subclavia y los troncos superior medio e inferior del plexo braquial, para mantener el anestésico local confinado dentro de ésta y en contacto íntimo con el sitio de acción. El plexo braquial, se puede identificar de varias maneras, por lo general con la búsqueda de una parestesia o también con el uso de un estimulador nervioso periférico (ENP) y una aguja aislada. Ambas técnicas son válidas, sin embargo nosotros preferimos el uso del ENP ya que evitamos, de esta manera, la subjetividad del paciente en cuanto a la interpretación de la parestesia.
Antes de la cirugía, el paciente es transportado a quirófano o a la sala de bloqueos. Introducimos una cánula endovenosa en el antebrazo contralateral. Se colocan los monitores y un electrodo en el hueco infraclavicular del lado a operar (a no mas de 40 cm del lugar de punción). Confirmamos que todo el equipo y drogas están disponibles para aspiración e intubación y mantenimiento de las variables hemodinámicas. Se realiza la premedicación endovenosa habitualmente con 2 a 5 mg de midazolam o 1 mcgkg de fentanilo.
El paciente se coloca en posición supina, sin almohada y con la cabeza ligeramente girada hacia el lado contralateral, solicitamos que trate de tocar la parte lateral de la rodilla con la mano, esta maniobra separa el hombro del cuello (3).
Identificamos por palpación con el dedo índice y medio el surco entre ambos escalenos a la altura de C6 (4), preparamos la piel con tintura de Yodo y colocamos campos de tal manera de poder observar la totalidad del brazo a bloquear. Una vez que el punto de entrada es identificada la aguja es avanzada en dirección perpendicular a la piel en todos sus planos y ligeramente hacia caudal, hasta obtener una Respuesta Motora adecuada con 0.5 mA. Preferimos la respuesta del musculocutáneo solo o combinado con la del deltoides que a la del deltoides sola como prefieren otros autores (30).
Inyectamos el anestésico local, el agente elegido va a depender de la duración de acción y del tipo de bloqueo (sensitivo/motor) deseados. 40 ml de lidocaina al 1.5% con epinefrina 1:200.000 y bicarbonato de sodio 1 molar 4 ml (1,22), cuando se utiliza el bloqueo regional como técnica única, nos va a brindar 3 hs de anestesia quirúrgica. Utilizamos 20 ml de bupivacaina al 0.25% sin epinefrina cuando asociamos el bloqueo a anestesia general con el objeto de lograr una buena analgesia en el intra y postoperatorio, la duración promedio es de 9 hs (40,38). También se pueden mezclar 20 ml de lidocaina 2 % con epinefrina y 20 ml de bupivacaina 0.5 % sin epinefrina, esta combinación va a brindar un bloqueo motor mas prolongado y un comienzo de acción más lento. Preferimos no utilizar bupivacaina al
0.5% ya que el bloqueo motor promedio es más prolongado que 11 hs pero puede durar más de 24 hs. El agregado de clonidina en lugar de adrenalina puede estar indicado en pacientes hipertensos severos, la adición de opiáceos ha sido demostrado que no produce ningún efecto analgésico.
Una vez finalizada la inyección del anestésico local, y muchas veces al promediar la misma se observa la imposibilidad de elevar y abducir el brazo contra la gravedad, este signo es un indicador del éxito de la técnica.
CONSIDERACIONES ESPECIALES
Fallo del bloqueo:
El porcentaje de éxitos con este bloqueo, en manos experimentadas, es muy alto (91-97%). Si el bloqueo falla completamente, no aconsejamos repetir-
lo, ya que las dosis totales de AL serian peligrosamente elevadas. Si el fallo es completo, recomendamos administrar Anestesia General con intubación orotraqueal.
En aquello casos en los que el fallo no es completo pero la instalación del bloqueo motor es mas lenta de lo habitual, seguramente será necesaria una sedación mas profunda.
Toxicidad de los AL:
Es muy raro que ocurra, cuando sucede es generalmente debido a inyección intravascular directa no advertida.
La vigilancia permanente del paciente y el diagnóstico temprano (bostezo, somnolencia, sabor metálico en la boca, etc.) deben ser constantes y tratarse anticipadamente.
Manejo de la presión arterial y sangrado intraoperatorio:
El sangrado Intraarticular debido a presión arterial elevada es uno de los peores enemigos del cirujano artroscopista, nubla la visión directa a través de la óptica y prolonga innecesariamente el tiempo quirúrgico. Debe diferenciarse del sangrado específico de un vaso. Una presión arterial media que oscile entre 60-75 mmHg es suficiente. Debemos tener en cuenta que la mayoría de la población con síndromes de compresión subacromial y patologías crónicas del manguito rotador, son añosos, en tratamiento antihipertensivo y con antecedentes de angina de pecho o infarto de miocardio. La práctica de colocar media ampolla de adrenalina en los sueros de 3 L debe ser abandonada, esta es absorbida por los tejidos que a su vez se infiltran por una presión de bomba a veces también aumentada y puede tener un efecto sistémico no deseado de mayor presión arterial por taquicardia y vasoconstricción arterial intensa. El anestesiólogo debe aplicar sus recursos farmacológicos para lograr una baja en la presión arterial media y evitar el sangrado debido a hipertensión arterial.
Síndrome hipotensivo supino:
También conocido como Reflejo de Bezold-Jarisch (16,2,17,24), común en pacientes en posición sentada, debido a una disminución del retorno venoso asociado a un estado de contractilidad cardiaca aumentado debido a los efectos beta adrenérgicos de la epinefrina agregada a los AL, esto se traduce en una vasodilatación arterial refleja de causa parasimpática asociada a bradicardia. Típicamente de comienzo lento, se observa habitualmente entre 12 y 24 minutos y una hora de finalizado el bloqueo y se caracteriza por presentar sudoración fría, mareos, bostezo, sensación nauseosa, hipotensión arterial y bradicardia, responden rápidamente al tratamiento con efedrina 10 mg y/o atropina 0.1 mg-kg.
Utilización de líquido de infusión y presión de la bomba:
No debe ser usada Glicina u otras soluciones que no sean fisiológicas. Una excesiva presión de salida de la bomba, puede ser la causa de que el líquido diseque los tejidos e invada a través del tejido celular subcutáneo zonas no anestesiadas. En estos casos los pacientes pueden manifestar dolor axilar, por lo general de comienzo agudo y también dolor en la zona pectoral. La palpación demuestra tumefacción e infiltración de los tejidos, estos casos se debe hacer el diagnóstico diferencial del dolor precordial anginoso.
CUIDADO ANESTESICO POSTOPERATORIO
Es necesario que el anestesiólogo realice, una visita anestésica postoperatoria inmediata. En ese momento debe ser determinado y documentado si ha ocurrido alguna complicación anestésica, si ha ocurrido esto, se debe proveer una adecuada evaluación y tratamiento. Debemos avisar que tiempo va a tardar en restablecerse el retorno de la función neurológica normal, evaluar también el correcto funcionamiento de las cuerdas vocales, permitiendo la alimentación normal solo cuando la parálisis de la misma haya desaparecido. El Síndrome de Claude Bernard Horner debido al bloqueo simpático también debe ser avisado a los familiares y se disipa junto con el resto de los nervios. En el postoperatorio inmediato y mientras el bloqueo siga funcionado es fundamental que el brazo permanezca perfectamente acolchado y protegido de compresiones externas, debe ser cuidado y vigilado por el paciente y aquellos que lo cuiden. Debemos responder cuestiones acerca de la experiencia anestésica durante la cirugía. Hacer esto nos permitirá mejorar el cuidado anestésico en el futuro.
Analgesia postoperatoria:
Una vez que el efecto de la anestesia local se disipa, el dolor postoperatorio promedio reportado por los pacientes es clasificado como de moderado a severo
(> de 50 en una escala de 0-100), pero esto es variable y dependiente de muchos factores, principalmente la tolerancia individual y personalidad de cada paciente, el tipo de cirugía que se realizó y la técnica anestésica utilizada.
Los anestesiólogos están directamente involucrados con este punto y deben tener un impacto positivo haciendo que la experiencia dolorosa sea mínima o ausente.
Utilizamos una técnica multimodal y preventiva, creemos que la utilización de un anestésico local de mediana duración como la bupivacaina en baja concentración (0.25%), sumado a la infiltración de las incisiones quirúrgicas y de la bolsa subacromial al final de la cirugía, sumado al uso de antinflamatorios no esteroides y esteroideos, hielo y posición semisentada en el postoperatorio permiten un postoperatorio confortable y sin dolor en la mayoría de los pacientes, los mismos son evaluados en el postoperatorio en forma frecuente y si el dolor es severo se administran opioides de rescate. En países desarrollados es común el uso de PCA que permite que los pacientes se administren pequeños bolos prefijados de opioides para calmar instantáneamente el dolor apenas comienza a insinuarse. Se ha observado que con esta técnica se consigue un mejor alivio de dolor y menos consumo de drogas.
Bajo algunas contadas circunstancias se puede colocar un catéter interescalénico conectado a una bomba de infusión que administre anestesia local diluida o también inyección intermitente de anestésico locales diluidos en tiempos preestablecidos. Se debe tener un control estricto de los pacientes bajo estas circunstancias. En aquellos casos en los que se obtiene injerto óseo se debe infiltrar también la zona dadora.
Otra técnica de anestesia regional útil en el tratamiento del dolor postoperatorio es el bloqueo del nervio supraescapular (41), es simple, segura y efectiva, brinda algo de analgesia Intraarticular y también actúa sobre el espasmo muscular que se produce en los músculos supra e infraespinosos
COMPLICACIONES DEL BLOQUEO INTERESCALENICO Y DE LA ARTROSCOPIA DE HOMBRO
El bloqueo interescalénico presenta algunos efectos secundarios. En un 10 a 17% de los casos se puede observar una parálisis de la cuerda vocal del mismo lado del bloqueo (28), se manifiesta con carraspera, ronquera y pérdida de la fuerza vocal, estos pacientes muchas veces presentan alguna dificultad para toser cuando debido a la posición la saliva puede dirigirse hacia la glotis, no tiene consecuencias para los pacientes y es más común del lado derecho que del izquierdo, el síndrome de Horner (1) se ve con más frecuencia 60% y no tiene consecuencias para el paciente, la parálisis hemidiafragmática ocurre en el 100% de los pacientes (19,35,36,37), este efecto es independiente del anestésico local utilizado, de la concentración y del volumen y dura lo mismo que el bloqueo motor del miembro superior. Habitualmente no se traduce en sintomatología, algunos pacientes se quejan de falta de aire lo que se trata con O2 nasal y sedación. Debido a la parálisis hemidiafragmática y a la reducción en los valores de capacidad vital y volumen espiratorio en el primer segundo, este bloqueo esta contraindicado en aquellos pacientes con insuficiencia respiratoria severa o aquellos que no puedan tolerar una reducción en la función pulmonar de más del 25%. La hipotensión arterial de causa vagal que se presenta en un 17 a 24% de los bloqueos ya fue mencionada anteriormente. Existen otras complicaciones descriptas, algunas muy poco frecuentes, el broncoespasmo, la inyección intraarterial (vertebral), bloqueo bilateral, bloqueo peridural y toxicidad sistémica.
La embolia aérea es un problema potencial ya que el sitio quirúrgico en posición sentada esta sobre el nivel del corazón, esto debe ser tenido en cuenta en pacientes con shunt de izquierda-derecha.
En algunos casos en los que se utiliza una presión excesiva en la bomba de irrigación y esto coincide con una ruptura capsular, se produce la disección de los tejidos con el agua de irrigación, los pacientes se quejan de dolor en zonas no anestesiadas adyacentes al hombro, como la axila, el pectoral y el cuello. No se debe utilizar solución de glicina al 1.5%, se han descripto complicaciones cardiovasculares y neurológicas, con trastornos visuales y un caso fatal por edema cerebral, esto es debido a que la glicina produce una hiperglucemia y disminución del sodio en plasma
CONCLUSIONES
El bloqueo interescalénico del plexo braquial, es la técnica de anestesia regional, que sola, complementada con una sedación adecuada o combinada con anestesia general, brinda las mejores condiciones para la realización de la cirugía artroscópica de hombro en posición sentada y decúbito lateral.
BIBLIOGRAFIA
-
Akl-Khafaji J, Elrias MA: Incidence of Hornerísyndrome with interscalene brachial plexus block and its importance in the management of head injury. Anesthesiology 64:127. 1986
-
Almquist A;Goldenberg IF;Milstein S;et al: Provocation of bradycardia and hipotension by isoproterenol and upright posture in patients with uneplained syncope. N Eng J Med 320:346. 1989
-
Bollini CA, Arce GR, Lacroze P et al. Bloqueo interescalénico del plexo braquial para la artroscopía de hombro. Rev.Arg.Anest. 54(5):315-321. 1996
-
Bollini CA Una Maniobra útil para identificar el espacio interescalénico, Rev.Arg.Anest, 55 (5):310-312. 1997
-
Bollini CA, Urmey W, Vascello L, Cacheiro F. Relationship between evoked motor response and sensory paresthesia in interscalene brachial plexus block. Reg Anesth Pain Medicine 28: 384-388. 2003
-
Brown AR; Weiss R; Greenberg et al: Interescalene block for shoulder arthroscopy, comparision with general anaesthesia .Arthroscopy, 9, 295-300. 1993
-
Brown AR. RegiionalAnesthesia for shoulder surgery. Techniques in Regional anesthesia and Pain Management : 3 (2), 64-78, 1999
-
Covino BG: Pharmacology of Local anaesthetic agents Br J Anaesth 58:701-716. 1986
-
Chung F. Postoperative pain in ambulatory surgery.Anesth Analg;85:808-816, 1997
-
DíAlessio J; Rosenblum M, et al: A restrospective comparision of interescalene block and general anesthesia for ambulatory surgery shoulder arthroscopy.Reg Anesth 20, 62-68. 1995
-
DíAlessio J; Weller R; Rosenblum M: Activation of the Bezold-Jarisch reflex in the sitting position for shoulder arthroscopy using interescalene block anesthesia. Reg Anesth 19: S75.Abstract. 1994
-
Gold BS;Weitz SR; et al : Intraoperativbe syncope evaluation with tilt-table testing. Anesthesiology 76:635. 1992
-
Galinant B; Buss DD; Skyhar MJ; WarrenRF: Interscalene block and the beach chair position for shoulder arthroscopy. Arthrocopy 5:161 Abstract. 1989
-
Kayerker D, Dick M: Phrenic nerve paralysis following interscalene brachial plexus block. Anesth Analg; 26:536-537. 1983
-
King RS,Urquhart BJ,Sharrock EN: Factors influencing the success of brachial plexus block Reg Anesth,16 ( S ):63. 1991
-
Lanz E; Theiss D; Jankovic D. The extent of blockade following various techniques of brachial plexus block. Anesth Analg 62:55-58. 1983
-
Morrison DH: Alkalinization of local anaesthetics-.Can J Anaesth 42:1076-1079. 1995
-
Maurer P; Greek R Torjman M; et al: Is regional anesthesia more efficient than general anesthesia for shoulder surgery .Anesthesiology 79: A 897. 1993
-
Roch J, Sharrock EN: Hipotension during shoulder arthroscopy in the sitting position under interescalene block. Reg Anesth 15:64. 1991
-
Roch J, Sharrock N, Neudachin L. Interscalene brachial plexus block for shoulder surgery: a proximal paresthesia is effective. Anesth Analg 75:386-388,1992
-
Sandin R; Stam H; Sternlo JE: Interescalene plexus block for arthroscopy of the humero scapular joint Acta Anesth. Scand. 36: 493. 1992
-
Skyhar MJ; Altchek DW, Warren RF et al: Shoulder arthroscopy with the patient in the beach chair position. J Arthroscopy 4: 256. 1988
-
Seltzer J: Hoarseness and Hornerís Syndrome after interscalene brachial plexus block. Anesth Analg 56:585-586. 1977
-
Seltzer J, Greek R, Maurer P. The preemptive analgesic effecct of regional anesthesia for shoulder surgery. Anesthesiology 79:A815,1993
-
Slverstein W, Saiyed M, Brown A. Interscalene block with a nerve stimulator: Adeltoid twich is a satisfactory endpoint for successful block. Reg Anesth Pain Med : 25: 356-359, 2000
-
Tetzlaff JE; Spevak C; Yoon HJ BremsJ.: Patients acceptance of interescalene block. Reg Anesth 18: 30-33. 1993
-
Teztlaff JE; Yoon HJ; Brems J: Interescalene brachial plexus block for shoulder surgery. Reg Anesth. 19:339-343. 1994
-
Urban MK; Urquhart B: Evaluation of brachial plexus anesthesia for upper extremity surgery .Reg Anesth 19:175-182. 1994
-
Urmey WF; Stanton J, Sharrock EN: Initial one year experience of a 97.3% regional anesthesia ambulatory surgery center. Reg Anesth: 18: s69. 1993
-
Urmey WF; Talts KH; Sharrock EN: One hundred percent incidence of hemidiafragmatic paresis associated with interescalene brachial plexus block anesthesia as diagnosed by ultrasonography. Anest Analg 72:498-503. 1991
-
Urmey WF; McDonald M. Hemidiafragmatic paresis during interescalene brachial plexus block: effects on pulmonary function and chest wall mechanics. Anesth Analg 74:325-327. 1992
-
Urmey WF; Gloeggler PJ: Pulmonary function changes during interescalene brachial plexus block:efect of decresing local anesthesic injection volume.Reg Anesth;18: 244-249. 1993
-
Urmey WF; Stanton J; Sharrock EN: Interescalene block: effects of dose, volume, and mepivacaine concentration on anesthesia and plasma levels. Reg Anesth 19 (2S): 34. 1994
-
Urmey WF: Brachial plexus block.Current opinion in anesthesiology. 5: 666-671. 1992
-
Vester-Andersen T; Christiansen C; Hansen A; Sorensen M; Meisler C: Interescalene brachial plexus block: Area of analgesia, complications and blood concentrations of local anesthetics.Acta Anaesth Scand. 25:81-84. 1981
-
Wassef M: Supraescapular nerve block: A new aproach for the management of frozen shoulder. Anaesthesia 47: 120-124,1992
-
Winnie AP: Interescalene brachial plexus block Anesth Analg. 49 (3): 455. 1970