ARTROSCOPIA | VOL. 4, Nº 1 : 44-51 | 1997
TRABAJO DE ACTUALIZACIÓN
Lesiones del LCA
Joseph A. Abate M. D.
ANÁLISIS CRÍTICO DE LOS SISTEMAS DE EVALUACIÓN DEL LIGAMENTO DE LA RODILLA
NA Sgaglione, W Del Pizzo, JM Fox, MJ Friedman
Asociados Ortopédicos de Manhasset, NY y del Southern California
Orthopedic Institute, CA
AJSM Vol. 23, NS 6: 660-667, Nov. Dic. 1995
Introducción: El objetivo de este trabajo fue el de analizar varios de los sistemas de evaluación de la rodilla utilizados más comunmente. A través de la comparación y análisis estadístico, los autores reportaron errores potenciales que pueden ocurrir al utilizar estos sistemas y analizan como puede ocurrir una propensión a errores y, por consiguiente, evitarla.
Método: Se revisaron retrospectivamente sesenta y cinco pacientes que fueron sometidos consecutivamente a una reconstrucción del LCA en el Southern California Orthopedic Institute entre mayo de 1984 y diciembre de 1986. A todos los pacientes se les realizo una plástica intraarticular de autoinjerto de tendón semitendinoso y recto interno utilizando técnicas artroscópicas. La edad promedio de los pacientes fue en el momento de la cirugía 25 (rango 14 a 46), y el 91% (59) mantenían, por lo menos, un nivel recreativo de actividad deportiva antes de la lesión. Los 65 pacientes volvieron para un seguimiento postoperatorio en un promedio de 35 meses (rango 24 a 58). Se calificó a todos los pacientes utilizando los sistemas de evaluación del Hospital for Special Surgery, Lysholm, Tegner y la de Cincinnati. Se analizaron y compararon todos los puntajes y clasificaciones individuales.
Resultados: Se notó que los puntajes individuales obtenidos por medio de la evaluación ligamentaria de Cincinnati fueron menores que los puntajes obtenidos de las evaluaciones del Hospital for Special Surgery y Lisholm para la evaluación subjetiva y objetiva del resultado. Los resultados de las evaluaciones del Hospital for Special Surgery y de Lisholm no tuvieron mayor correlación con la clasificación final de la evaluación ligamentaria de Cincinnati, pero sí se correlacionaron entre ellos. El uso de las evaluaciones ligamentarias tendió a exagerar los resultados, en particular cuando los resultados se transformaron en clasificaciones generales categóricas (ej. excelente, bueno). La evaluación ligamentaria de Cincinnati se correlaciona mayormente con la clasificación individual y más precisamente define el resultado en pacientes atléticamente activos.
Conclusiones: Las causas de error pueden ser originadas por la combinación desproporcionada de evaluaciones no relacionadas o por sobreclasificar individuos con nivel bajo de actividad que evitan poner en estrés sus rodillas. El evitar la generalización de información sigue siendo el método más óptimo para estudiar el resultado quirúrgico del LCA. Basado en este trabajo, la evaluación ligamentaria de Cincinnati provee el método del análisis de información más preciso y específico.
ROTACIÓN DEL INJERTO DEL LCA:
REPRODUCCIÓN DE LA ROTACIÓN NORMAL DEL INJERTO
TS Samuelson, D Drez, GB Maletis
Universidad del Estado de Luisiana, Lake Charles, LA
AJSM Vol.24, N21: 67-71, Ene.- Feb. 1996
Introducción: Los objetivos de este trabajo fueron 1) evaluar la rotación normal de las fibras del LCA, 2) determinar un técnica durante la reconstrucción que reproduzca mejor esta orientación, y 3) discutir los beneficios de la rotación de injerto.
Método: A diez rodillas cadavéricas, con edad promedio de 75 años, se les quitó todas las partes blandas con excepción del LCA. Se aseguraron las muestran en una prensa con una flexión de 60 grados. Se permitió que cada tibia se mueva libremente en el fémur, y luego se registró la rotación de la tibia en relación al fémur distal. Luego se realizaron reconstrucciones del LCA, utilizando injertos de hueso-tendón rotuliano-hueso, en todas las muestras utilizando cuatro rotaciones del injerto. Luego se testeó cada muestra para evaluar cómo la torsión del injerto afectaba la rotación tibial. Se disecaron dos muestras adicionales para evaluar la anatomía y rotación del LCP.
Resultados: Se notó que el LCA en cada muestra presentaba una leve torsión lateral de las fibras. Esta torsión lateral inherente del LCA resultó en una rotación interna de la tibia cuando se fijaba el fémur. La rotación tibial promedio de los LCA normales fue de 55 grados internamente. Para las reconstrucciones del LCA, la rotación promedio de todas las muestras fijadas con una torsión medial de 180 grados fue de 147 grados de rotación externa. Los injertos fijados con 90 grados de torsión medial rotaron un promedio de 63 grados externamente. Los injertos neutrales a O grados promediaron 3 grados de rotación externa. Las muestras torcidas hacia el peroné, o lateralmente, promediaron 59 grados de rotación interna con una torsión lateral de 90 grados y 119 grados de rotación interna con una torsión lateral de 180 grados. El LCP intacto sólo promedió 12 grados de rotación externa en las dos muestras evaluadas.
Conclusión: Las descripciones anteriores de la reconstrucción del LCA apoyaron la rotación medial o interna del injerto para reproducir la rotación normal anatómica del LCA. Este trabajo mostró claramente que la torsión normal de las fibras del LCA resultan en una rotación interna de la tibia. La duplicación de esta rotación normal requiere la torsión lateral del injerto antes de la fijación tibial. Otros beneficios de la torsión lateral del injerto son que mejora el espacio del cóndilo femoral lateral disminuyendo la posibilidad del síndrome de fricción del injerto y puede aumentar la resistencia del injerto, como fuera sugerido por otros.
RESONANCIA MAGNÉTICA POR IMÁGENES DE LA RODILLA: VALOR CLÍNICO Y EFECTIVIDAD
EN RELACIÓN AL COSTO EN LA PRACTICA DE LA MEDICINA DEPORTIVA
HJ Gelb, SG Glasgow, AA Sapega, JS Torg
Universidad de Pensilvania, Filadelfia PA
AJSM Vo1.24, N21: 99-103, Ene. -Feb. 1996
Introducción: El objetivo de este trabajo fue evaluar prospectivamente el valor clínico de la resonancia magnética de la rodilla en relación a la práctica de medicina deportiva.
Métodos: Este trabajo fue dividido en tres partes. Primero, se les preguntó a 72 pacientes consecutivos una serie de preguntas clínicas relevantes en relación a la solicitud del examen de resonancia magnética. En segundo lugar, se les preguntó a los médicos que los atendían, si los hallazgos en la resonancia magnética cambiaron el diagnóstico o el tratamiento. En tercer lugar, se comparó la evaluación clínica con los hallazgos en los exámenes con resonancia magnética en 37 pacientes que tuvieron la confirmación artroscópica.
Resultados: Desde el punto de vista del médico, en sólo tres casos los resultados del examen pudieron haber cambiado el diagnóstico. Se consideró que la información dada por los exámenes contribuyó en el tratamiento del paciente en sólo 14 de 72 pacientes (19%). Finalmente, la comparación de los hallazgos en la evaluación clínica y en la resonancia magnética con los hallazgos durante el procedimiento artroscópico demostró que la evaluación clínica tiene una sensibilidad y especificidad del 100% para el diagnóstico de las lesiones del LCA, mientras que la resonancia magnética tuvo una sensibilidad del 95% y una especificidad del 88%. Para lesiones meniscales aisladas, la evaluación clínica tuvo una sensibilidad y una especificidad del 91% en comparación con el 82% y 87%, respectivamente, de la resonancia magnética. Para la evaluación de daño articular superficial, el valor predictivo de una evaluación positiva fue del 100% para la evaluación clínica y del 33% para la resonancia magnética. El diagnóstico que más frecuentemente se omitió en una evaluación clínica fue el de ruptura meniscal en una rodilla con LCA deficiente.
Conclusiones: En este trabajo, la RMI no fue un método efectivo con respecto al costo para la evaluación de las lesiones de la rodilla en comparación con la de un examinador habilidoso. La RMI no agregó mucho al plan de tratamiento general en la mayoría de los pacientes. La RMI fue muy util para confirmar el diagnóstico de rupturas meniscales en casos donde los antecedentes sugerían una lesión del menisco pero los hallazgos clínicos eran equívocos.
EL EFECTO DEL USO DEL TORNIQUETE EN LA RECONSTRUCCIÓN DEL LCA:
ESTUDIO PROSPECTIVO Y RANDOMIZADO
RA Arciero, CR Scoville, RA Hayda, RJ Synder
Keller Army Community Hospital, West Point, NY
AJSM Vol.24, N26: 758-764, Nov.-Dic. 1996
Introducción: El objetivo de este trabajo fue evaluar la hipótesis de que el uso del torniquete durante la reconstrucción del LCA esta asociada con un aumento en la incidencia de lesión neuromuscular, déficit de fuerza, y retomo de la función empeorado en comparación con la operación realizada sin torniquete.
Método: Se dividieron al azar cuarenta pacientes en dos grupos: Grupo I (torniquete) y Grupo II (sin torniquete). La evaluación preoperatoria incluyó electromiograma, medición del diámetro del muslo y pantorrilla, y la determinación de los niveles de creatinina fosfoquinasa sérica. Se excluyó del trabajo a cualquier paciente con un EMG positivo. En el Grupo I se aplicó un torniquete de 11 cm de ancho y se lo infló a 150 mm Hg sobre la presión sanguínea sistólica. En este grupo, el tiempo de torniquete total no podía exceder los 105 minutos. La evaluaciones postoperatorias iniciales incluyeron determinaciones de creatinina fosfoquinasa en forma seriada. Al mes y 6 meses postoperatorios, se repitió la evaluación electromiográfica y se obtuvieron las mediciones del diámetro del muslo y pantorrilla. A los 6 meses y un año luego de la cirugía, se realizaron las siguientes evaluaciones: diámetro de muslo y pantorrilla, evaluación artrométrica KT-1000, evaluación isoquinética de los cuadriceps y musculos isquiotibiales, evaluación del salto en una pierna por tiempo, evaluación de salto en una pierna por distancia, y la evaluación de la rodilla de Lysholm.
Resultados: En el Grupo I, se infló el torniquete por un promedio de 87 minutos, con una presión promedio de 269 mm Hg. Al mes postoperatorio, 6 de 20 pacientes en el Grupo I presentaron registros electromiográficos positivos (comparados con 2 de 20 en el Grupo II, P=0,08). Al mes, el diámetro del muslo era de 10 cm proximal a la línea medial de la articulación sugería más atrofia en el grupo del torniquete (P=0,07). A los 6 meses, todos los registros electromiográficos eran normales. A los 6 meses y 1 año postoperatorios, las mediciones de diámetro, la evaluación de fuerza isoquinética, la evaluación funcional, la evaluación con el artómetro KT-1000, y la evaluación de Lysholm eran similares para ambos grupos.
Conclusiones: Este trabajo no pudo probar la hipótesis de que el uso del torniquete tiene un efecto deletéreo en los pacientes con reconstrucciones del LCA del modo en que se utilizó.
PROPIOCEPCIÓN EN EL LCA
RODILLAS DEFICIENTES Y RECONSTITUIDAS
PB MacDonald, D Hedden, O Pacin, K Sutherland
Universidad de Manitoba, Hospital General St. Bonifice, Winnipeg, Canada
AJSM Vol.24, N26: 774-778, Nov.-Dec. 1996
Introducción: El propósito de este trabajo fue el de medir objetivamente la propiocepción en la rodilla lesionada en un grupo de pacientes con LCA deficiente y compararlos con controles no lesionados. En segundo lugar, se midió la propiocepción en un grupo de pacientes con reconstrucciones del LCA y se comparó sus resultados con los resultados del grupo con LCA deficiente para determinar si la reconstrucción mejora la propiocepción. En tercer lugar los resultados de la propiocepción fueron comparados entre pacientes con reconstrucciones hueso- tendón rotuliano- hueso y aquellos con reconstrucciones con tendones isquiotibiales con aumentación de ligamento (LAD) a los cuales se les preservó el muñón del LCA.
Método: Se determinó la propiocepción por el umbral para la percepción de movimiento pasivo cuando se altera levemente el ángulo de la articulación, a 0,5 grados/seg. Se evaluaron un total de 32 individuos, incluyendo 6 individuos de control sin lesiones. Se neutralizó toda otra estimulación sensorial y se realizó la evaluación en el rango de 30 a 40 grados de flexión de la rodilla. La rodilla contralateral no involucrada sirvió de control para cada sujeto. Se movió cada pierna a 0,5 grados/seg. en flexión o extensión en una secuencia al azar. Se registró la percepción del movimiento pasivo como el desplazamiento angular en grados, centrado en la rodilla, antes de la detección de movimiento pasivo de la articulación. Se leyeron los valores del goniómetro y se registraron al más cercano de 0,1 grados. Las variables de edad, evaluaciones artrométricas con el KT-1000, intervalo lesión-cirugía, intervalo lesión-seguimiento y la satisfacción del paciente se analizaron estadísticamente para correlacionarlas con el umbral de percepción de movimiento pasivo de la rodilla.
Resultados: Los sujetos controlados no mostraron estadísticamente diferencias significativas en umbrales entre las dos rodillas. Los tres grupos evaluados mostraron valores significativamente más altos en la rodilla involucrada en comparación con la rodilla no involucrada (P(0,01). Sin embargo, no hubieron estadísticamente diferencias significativas entre los grupos, incluyendo los controles, con respecto al umbral promedio a la percepción de movimiento pasivo.
Conclusiones: De acuerdo a estos resultados, las reconstrucciones del LCA ya sea con el injerto de los tendones isquiotibiales con aumentación o con el del hueso-tendón rotuliano-hueso no mejora los valores de propiocepción registrados en las rodillas con LCA deficiente estimuladas con movimiento pasivo.
USO DE FÉRULA FUNCIONAL DEL LCA EN DEPORTES
EM Wojtys, SU Kothary, LJ Huston
Universidad de Michigan, Ann Arbor, MI
AJSM Vol.24, N24: 539-546, Julio-Agosto 1996
Introducción: El uso rutinario de férulas funcionales de rodilla en las rodillas con LCA deficiente o lesionado carece de fundamento biomecánico. A pesar de que son abundantes los trabajos subjetivos favoreciendo las férulas, la prueba objetiva del control significativo de la traslación de la tibia no lo es. Este trabajo en vivo fue diseñado para evaluar el efecto de seis férulas en la traslación tibial anterior, desempeño isoquinético y función neuromuscular en rodillas defectuosas con LCA inestable en forma crónica.
Método: Se estudiaron cinco pacientes con rupturas completas del LCA documentadas y con síntomas
de inestabilidad. Las seis férulas fueron: la Bledsoe Proshifter, DonJoy CE 2000, Generation II, Lenox
Hill Spectralite, Townsend y Sutter Talon. A cada paciente se le realizó una evaluación funcional subjetiva, un examen físico de la rodilla, mediciones artrométricas de la rodilla sin férulas, evaluaciones isoquinéticas a 60 y 240 grados/seg con y sin férulas, y el test de estrés de traslación de la tibia con monitoreo electromiográfico (EMG) con y sin férulas. La evaluación de estrés de la rodilla fue realizado con un mecanismo especial que permitió el movimiento libre de la tibia mientras se monitoreaba la traslación anterior de la tibia y función de los músculos de los cuadriceps, isquiotibiales y gemelos. Se analizaron tres regiones del trazo del EMG: reflejo corticoespinal, respuesta intermedia, y actividad voluntaria.
Resultados: Muchos tiempos del reflejo espinal mejoraron con el uso de férulas. Las férulas produjeron cambios inconsistentes en la respuesta intermedia, con el trazo siendo levemente lento en los tiempos de reacción en la mayoría de los grupos musculares. En general tanto los tiempos de reacción voluntaria de los cuadriceps y de los músculos isquiotibiales fueron disminuidos por las férulas. En las evaluaciones de los músculos relajados, las seis férulas de rodilla disminuyeron la traslación anterior de la tibia en un promedio de 33,1%. En las evaluaciones de los músculos contraídos, las férulas fueron más eficaces para reducir la traslación; la traslación anterior de la tibia se redujo en un promedio de 80,1% de la línea base. Estos fueron ambos significativos (P(0,05). Un tendencia notable fue el de los resultados isoquinéticos: la aplicación de la férula disminuye el desempeño del músculo isquiotibial.
Conclusiones: El uso rutinario de férulas funcionales del LCA en deportes debe ser más investigado ya que es difícil justificarlo sobre la base de la información biomecánica que se encuentra disponible actualmente. Aunque la información de control tibial aquí presentada es alentadora, estos estudios se realizaron en bajos niveles de fuerza (30 libras). No se sabe qué grado de control de la tibia se encuentra presente en niveles funcionales más altos. También es una preocupación persistente los retrasos en los tiempos de reacción voluntaria de los músculos cuando se usa férula, especialmente en aquellos atletas en deportes que requieren pivotear, salida rápida, y frenadas.
RECONSTRUCCIÓN DEL LCA CON TENDÓN SEMITENDINOSO AUTÓGENO CON VARIAS FIBRAS
A Maeda, K Shino, S Horibe, K Nakata, G Buccafusca
Osaka University Medical School y Osaka Rosai Hospital, Osaka, Japón
AJSM Vol.24, N24: 504-509, Julio-Agosto 1996
Introducción: Este trabajo evaluó el resultado de la reconstrucción del LCA con tendón semitendinoso autógeno con varias fibras.
Método: Se evaluaron cuarenta y un pacientes 24 a 48 meses (promedio 27 meses) luego de una reconstrucción del LCA. Se triplicó o cuadriplicó el tendón semitendinoso ipsilateral libre para lograr un injerto de 7 a 10 mm de diámetro y de más de 60 mm de largo. Cuando el diámetro del injerto era menor a 7 mm, también se utilizó el tendón recto interno ipsilateral duplicado (en siete casos). Se evaluaron todos los pacientes utilizando la evaluación del Comité Internacional de Documentación de la Rodilla (IKDC) y además se evaluó la fuerza isoquinética de los músculos del muslo.
Resultados: Veintitrés pacientes (56%) retomaron a sus niveles de actividad prequirúrgicos. De acuerdo a la evaluación subjetiva del paciente, 34 (83%) se calificaron como normales o casi normales. Ningún paciente refirió deslizamiento de la rodilla o limitación en el movimiento de la rodilla. La diferencia de laxitud entre la rodilla involucrada y la rodilla sin lesión contralateral fue de 1,5 mm a 200 N. Veintinueve pacientes (71%) mostraron una diferencia de laxitud anterior de 3mm o menor cuando la rodilla involucrada era comparada con la rodilla contralateral no lesionada. La fuerza muscular de los cuadriceps fue del 90% comparada con la pierna contralateral sana, y la fuerza muscular del músculo isquiotibial fue equivalente a la pierna contralateral.
Conclusiones: El tendón semitendinoso autógeno libre triplicado o cuadriplicado fue un excelente injerto del LCA para restaurar la estabilidad de la rodilla, recobrar la fuerza muscular del muslo y preservar la movilidad de la rodilla.
RECONSTRUCCIÓN ARTROSCÓPICA DEL LCA CON UNA INCISIÓN VERSUS DOS INCISIONES.
RA Arciero, CR Scoville, RJ Snyder, JM Uhorchak, DC Taylor, DJ Huggard
Keller Army Community Hospital,
West Point, NY
Arthroscopy Vo1.12, N9.4: 462-469, Agosto 1996
Introducción: El propósito de este trabajo fue comparar la reconstrucción artroscópica del LCA con una incisión con la reconstrucción con dos incisiones utilizando hueso-tendón rotuliano- hueso en una población de deportistas jóvenes.
Método: La decisión de utilizar la técnica endoscópica o de dos incisiones fue basada en el largo del autoinjerto. Todos los pacientes siguieron un programa de rehabilitación postquirúrgica similar. Se utilizaron la evaluación de Lishohn, la Evaluación del Comité Internacional de Documentación de la Rodilla (IKDC), mediciones artrométricas con el KT - 1000, test de Lachman, maniobra de pivot-shift, evaluaciones isoquinéticas y funcionales y se tuvo en cuenta las complicaciones quirúrgicas para comparar ambas técnicas. También se evaluaron y compararon las radiografías anteoposteriores y laterales. El Grupo I incluía 51 pacientes con reconstrucciones artroscópicas del LCA con dos incisiones. La edad promedio era 19,8 años, con un rango de 18 a 22. El seguimiento promedio en este grupo fue de 31 meses (rango 24 a 43 meses). El Grupo II, el grupo endoscópico, consistía de 31 pacientes con una edad promedio de 19,4 años (rango de 18 a 22). El seguimiento promedio fue de 25 meses (rango 24 a 31 meses).
Resultados: No hubieron diferencias significativas entre los dos grupos utilizando criterios subjetivos, objetivos y funcionales. Sí se presentó una tendencia hacia un pivot esbozado residual en el grupo endoscópico, pero esto no fue estadísticamente signinficativo. El análisis radiográfico demostró un aumento en la incidencia de divergencia del tornillo en el grupo endoscópico, pero no hubieron episodios de falla en la fijación luego de la divergencia del tomillo. Las complicaciones quirúrgicas fueron más comunes con el método endoscópico (una ruptura del autoinjerto luego de colocar el tomillo femoral y dos penetraciones posteriores de la cortical al realizar el túnel femoral). La evaluación del IKDC para el grupo de dos incisiones fue del 82% y para el grupo endoscópico fue del 90%. Aunque esto no fue estadísticamente significativo, esto sugirió modestamente un resultado más favorable con la técnica de una sola incisión.
Conclusión: A pesar de una evaluación del IKDC modestamente mejorada con el método endoscópico y la sugerencia de un aumento de la estabilidad objetiva con la técnica de dos incisiones, las dos técnicas dieron resultados satisfactorios en la mayoría de los casos. La técnica endoscópica es más demandante técnicamente y puede requerir una mayor curva de aprendizaje para obtener resultados satisfactorios y evitar complicaciones.
EL IMPACTO DE LA ELECCIÓN DEL MOMENTO DE LA CIRUGÍA EN LA MOVILIDAD Y
ESTABILIDAD POSTQUIRÚRGICA LUEGO DE UNA RECONSTRUCCIÓN DEL LCA
RE Hunter, J Mastrangelo, JR Freeman, ML Purnell, RH Jones
University of Colorado Health Sciences Center, Denver, CO
Arthroscopy Vol.12, N-Q6: 667-674, Dic. 1996
Introducción: Este fue un estudio prospectivo diseñado para determinar el impacto de la elección del momento de realización de la cirugía en la movilidad y estabilidad postquirúrgica luego de una reconstrucción del LCA.
Método: Se limitó la población estudiada a casos de ruptura de LCA aguda causadas por el esquí a las que se les realizó reconstrucción artroscópica del LCA sin artrotomía y sin cirugía de otras estructuras ligamentarias. El trabajo consistió de 185 pacientes ingresados en cuatro grupos diferentes basados en el intervalo de tiempo entre la lesión y la operación. Al Grupo I se le realizó la operación a las 48 horas de realizada la lesión; al grupo 2 entre 3 y 7 días de la lesión; al grupo 3 entre 1 y 3 semanas de la lesión; y al grupo 4 más de 3 semanas de la lesión. Se les permitió a los pacientes elegir el momento de la cirugía sin ninguna recomendación específica del cirujano. Se evaluaron la movilidad y la estabilidad en diferentes momentos y se registraron las complicaciones.
Resultados: No se registraron diferencias estadísticas en la restauración de la extensión o flexión en ningún grupo en ningún momento. Las evaluaciones con el KT-1000 no mostraron ninguna diferencia estadísticamente significativa entre ningún grupo y la población total, o entre cualquiera de los grupos. A los 12 meses la evaluación con el KT- 1000 mostró una diferencia de lado a lado de (3 mm en el 94%, con el 6% que mostraba una diferencia de lado a lado de (3 y (5 mm. En los primeros tres grupos se presentaron complicaciones incluyendo un debridamiento en nueve casos, menisectomía en uno, revisión del LCA en dos, y una plástica intercondílea en tres casos. En el Grupo 4 no se produjeron complicaciones, pero esto no resultó estadísticamente significativo.
Conclusiones: 1) La restauración del rango de movilidad postoperatorio luego de una reconstrucción del LCA fue independiente del momento de la cirugía en esta población. 2) La restauración del rango de movilidad postoperatorio no se produce a expensas de la estabilidad de la rodilla. 3) Existe una tendencia hacia más hechos adversos en cirugías tempranas; sin embargo, esto no se representó en forma estadísticamente significativa en este trabajo.
¿EL RESULTADO DE UNA RECONSTRUCCIÓN DEL LCA DEPENDE DE LA EDAD?
FA Barber, BF Elrod, DA McGuire, LE Paulos
Plano, TX; Nashville, TN; Anchorage, AK; Salt Lake City, UT
Arthroscopy Vol.12, Nº. 6: 720-725, Dic. 1996
Introducción: En el tratamiento de un LCA roto en pacientes de edad avanzada se debe considerar los retrasos en la cicatrización, dificultades en la rehabilitación, rigidez articular, artritis, y demandas deportivas actuales. Este trabajo compara las reconstrucciones del LCA realizadas en pacientes de 40 arios y mayores con aquellas realizadas a pacientes menores de 40 años y compararlas con información publicada de los pacientes de 40 arios o más no operados.
Método: Los pacientes a los que se les realizó una reconstrucción del LCA entre 1992 y 1994 fueron evaluados prequirúrgica y postquirúrgicamente con evaluaciones de Lysholm, Tegner, KT, radiográficas y clínicas. Estos pacientes fueron seleccionados de un trabajo randomizado y prospectivo sobre 1Bioscrewi (Linvatec, Largo, FL) y tomillo interferencial metálico. Estos fueron divididos en dos grupos: aquellos de 40 años y mayores (grupo 1) y aquellos de 39 años o menores (grupo 2). El grupo 1 presentaba 33 pacientes con una edad promedio de 44 arios (rango 40 a 52 años). No presentaban cambios radiográficos de Fairbank. El grupo 2 incluía 170 pacientes con una edad promedio de 27 años (rango 16 a 39 años). La inestabilidad e información preoperatoria del grupo 1 no fue estadísticamente diferente al grupo 2. El seguimiento promedio fue de 21 meses para ambos grupos.
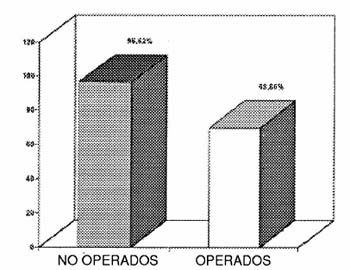
Resultados: Ambos grupos mostraron mejoras significativas en todos los parámetros en las evaluaciones de seguimiento a los 12 y 24 meses. Las evaluaciones de Lysholm, Tegner, diferencias promedio máximas de lado a lado con KT-1000 manual, test de Lachman y de pivot shift no presentaron estadísticas diferentes en ningún grupo. Según la evaluación de Lysholm, en el grupo 1, 89% obtuvieron resultados excelentes/buenos, y el 11% resultados regulares/malos Esto no fue estadísticamente diferente del grupo 2 donde el 91% obtuvo resultados excelentes/buenos y el 9% de resultados regulares/malos en la evaluación de seguimiento a los 12 meses. Para este grupo, los informes del tratamiento no quirúrgico indican un 57% de resultados excelentes/buenos y un 43% de resultados malos/pobres.
Conclusiones: En resumen, los problemas de cicatrización, pérdida de movilidad, morbididad del zona donante, artrósis, y cicatrización tardía en relación a aquellos pacientes mayores de 40 no es apoyada por esta información. Esto es compatible con otras publicaciones de resultados quirúrgicos en deportistas de mediana edad y este trabajo no puede establecer la edad de 40 arios como impedimento para una reconstrucción exitosa del LCA.
INJERTOS DE HUESO-TENDÓN ROTULIANO-HUESO PARA LA RECONSTRUCCIÓN DEL LCA:
EFECTOS DE LA PRE-TENSIÓN DEL INJERTO.
ME Howard, PW Cawley, GM Losse, RB Johnston
OASIS Sports Medical Group y Smith ( Nephew DonJoy, CA
Arthroscopy Vol.12, N23: 287-292, Junio 1996
Introducción: La relajación viscoelástica es un fenómeno reconocido asociado a los tejidos colágenos blandos ante carga de tensión sostenida. A pesar de nuestro conocimiento de este fenómeno y el potencial de que el injerto se "afloje" con el tiempo, no se practica comunmente la pretensión de los injertos hueso-tendón rotuliano-hueso (H-TR-H) para la reconstrucción del LCA para eliminar esta deformación elástica. Esta investigación cuantificó los Icreepst viscoelásticos en injertos H-TR-H utilizando modelos en vivo y en vitro.
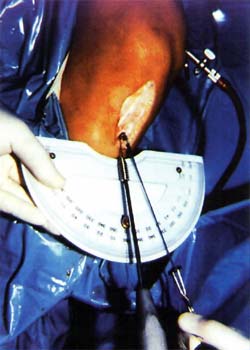
Método: En vivo, se tomaron 10 mm del tercio central del injerto H-TR-H y se lo preparó de un modo estándar para la reconstrucción del LCA artroscópicamente asistida. Se evaluaron un total de 153 injertos. Durante la preparación, se tensionó cada injerto utilizando una tabla de preparación de injerto comercialmente disponible (Smith ( Nephew DonJoy). Inicialmente se aplicó una carga de tensión de 2,25 N (0,5 libras) al injerto y se tomó una medición entre las uniones del hueso y el tendón y en cada extremo. Luego se aplicó una carga sostenida de 89 N (20 libras) por un mínimo de 4 minutos y se repitió la medición. En el modelo en vitro se tomaron los injertos en forma estándar, luego se los colocó en un sistema de evaluación de materiales servohidrálico para evaluar la tensión. Se implantó en cada injerto un transductor de renuencia variable para cuantificar los cambios de longitud en función del tiempo de tensión. Con el sistema de evaluación de materiales servohidrálico operando en modo control de carga, se aplicaron cargas pico de 80 N (20 libras) a los injertos a un porcentaje del 20% por segundo y sostenido a carga pico por 15 minutos. Se evaluaron un total de 13 muestras.
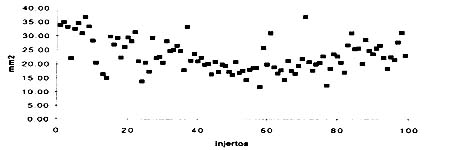
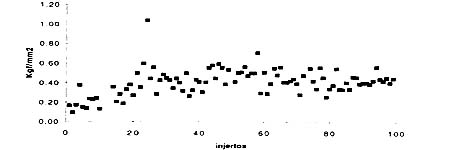
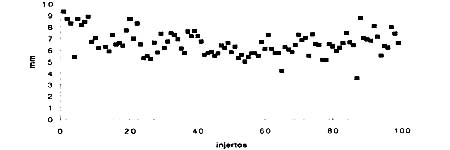
Resultados: En el modelo en vivo, la longitud de pre-tensión promedio de hueso tendón-unión del tendón fue 43,6 mm (rango 29 a 64 mm; SD ( 6,7). El largo promedio post tensión hueso-tendón fue 49,6 mm (rango 33 a 71 mm; SD ( 7,1) representando un aumento promedio en la longitud de 6,0 mm (rango 2 a 12 mm; SD ( 2,1) o del 14,0% (rango 3,8 a 28,6 mm; SD ( 5,2) . En el modelo en vitro, la longitud de pre-tensión promedio del tendón fue 42,81 mm (rango 35,2 a 51,48; SD ( 4,54). El largo de post-tensión promedio fue 47,11 mm (rango 38,05 a 56,23; SD ( 5,04) representando un aumento promedio de 4,3 mm o del 10,12%.
Conclusiones: La información de este trabajo parece apoyar la hipótesis de que sin pre-tensión, podría ocurrir una relajación postimplantación significativo en el injerto. Todavía no se comprende la significancia de este hallazgo.