ARTROSCOPIA | VOL. 6, Nº 2 : 74-81 | 1999
ARTICULO ORIGINAL
Sindrome de Hiperpresion de la Rotula Realineacion Artroscopica
Dr. Luciano Quevedo
RESUMEN:
El dolor anterior de la rodilla es un cuadro clinico frecuente en la poblacion deportista, especialmente en los jovenes adolescentes. La hiperpresion de la rotula es una de las causas mas frecuentes de este cuadro. Despues de una sistematizada evaluacion que consta de una interrogatorio y semiologia tomandose en cuenta el tiempo de aparicion de los sintomas, el desplazamiento e inclinacion radiologico y el grado de condromalacia y lesion subcondral, son factores claves para la indicacion y pronostico de esta patologia.
En este trabajo se evaluaron los resultados clinicos, en la liberacion del aleron externo mas el retensado del aleren interno artroscopicos combinados.
Se evaluaron cuarenta y cinco pacientes, con un seguimiento de 16.3 meses. Se concluye que el retensado, combinado con una liberacion logra una mejor distribution de las presiones y fuerzas sobre las superficies articulares de la rotula con un aceptable resultado clinico.
ABSTRACT:
The anterior pain of the knee is of frecuent apearence in young atlhete.The hiperpresure of the patella is main cause of this ailment. The lapse of appearence of synthoms the displacement and lateral tilt, the grade of conndromalacia and subcondral lesion are key factor in the tratment and porgnosis of this patology.
This study we have evalunted the clinical results of arthroscopy. The lateral release plus the interior strain as a conbined method by arthroscopy.
We have evalunted 45 patientes, with a follow up of 16.3 month. We have conclueded, that the interior strain combined with lateral release givges a better distribution of the patella presure on the articular surface with good clinical
INTRODUCCION
El dolor anterior a la rodilla es un sintoma frecuente en la poblacion deportista joven (1, 6, 7, 11, 16, 17, 20, 25, 27, 30). Numerosos autores se han referido a este problema, los tratamientos conservadores y quirargicos los han llevado a diferentes indicaciones y tecnicas propuestas, que son variadas. (1, 2, 6, 19, 20).
Generalmente, entre los pacientes que padecen este cuadro, existe una alineacion defectuosa de aparato extensor de Ia rodilla que predispone, ante la exigencia deportiva a la aparici6n de los sintomas ti picos (3, 7, 13, 14, 18, 22).
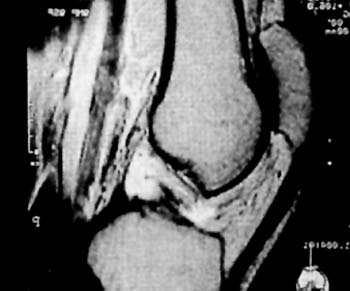
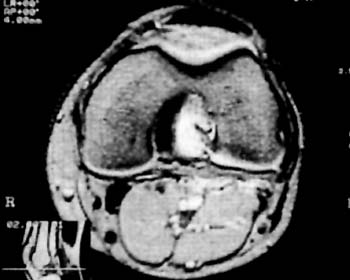
Existen numerosos metodos, clinicos, radiologico de tomografia computada y actualmente de resonan cia magnetica nuclear (9,12,15,21,26,31,32) que permiten analizar las distintas variedades de la arti culacion femoropatelar.
Numerosos terminos fueron utilizados para la patologia del sindrome de hiperpresi6n rotulian a los pacientes portadores de este trastorno, rotulas displasicas, subluxaciones, desplazamientos inclinaciones. El tratamiento inicial conservador es indicado en forma habitual y no es raro observar pacientes que han recibido esta terapia en repetidas oportunidades con resultados inciertos. Diferentes autores han reportado resultados satisfactorios en un porcentaje variable de los casos con tratamiento conservador. El fundamento principal de estos tratamientos tiene como finalidad descomprimir la faceta externa. Este objetivo es raramente alcanzado en nuestra experiencia, luego de diagnosticada la patologia debido a la exigencia deportiva, adjudicandole a la orientacion de las fuerzas de extension y a la funcion rotuliana y femoral los fracasos incruentos.
Ante la falta de respuesta al tratamiento conservador, muchos autores han propuestos distintas tecnicas de liberacion del retinaculo lateral (5,10,24), inicialmente a cielo abierto y en la tiltima decada por via artroscopica.
El proposito de este trabajo es presentar los resultados con una tecnica de realineacion artroscopica de las fuerzas de extension que se ejerce sobre la rotula. Esto incluye una liberacion del retinaculo externo y un tensado del retinaculo interno, por medio de una plastica artroscopica
MATERIAL Y METODO
Fueron estudiados cuarenta y cinco casos que se les diagnostico sindrome de hiperpresion y en los cuales habia fracasado el tratamiento incruento realizandose una realineacion artroscopica. Estos paciente fueron tratados de la misma manera, segtin una sistematica, en el ambiente privado (treinta y cinco casos) y hospitalario (diez casos), con igual procedimiento artroscopico.
Seleccion de los casos
En un 57% de los casos habian repetido por lo menos dos series de tratamientos de fisioterapia y por un periodo minim° de tres meses sin resultados satisfactorios. Todos los pacientes fueron estudiados en forma similar, clinicamente se evaluo la actitud, la valoracion dismetricas, y morfotipo rotacional, orientacion de rotulas, observacion de pies y marcha; se realize la palpacion y maniobras activas y pasivas, cabe destacar, el signo de Bado, test del cepillo Zohler, y valoracion del angulo "Q". Excluyendo los casos de genu, valgo y extrarotacion tibial mayor de 15°.
Como metodos complementarios se realizaron radiografias (frente y perfiles), axiales con tecnica de Merchant (pars evaluar el desplazamiento), tecnica de Laurin (21, para evaluar la inclinacion). Encontrando diferentes grados de desplazamiento e inclinacion lateral de la patela de presion del condilo externo. Segun las forma de rotula de Wiberg (1941) se encontraron del Grupo I: 12 pacientes (27%); del Grupo II: 28 pacientes (62%); y Grupo III: 5 pacientes (11%); prevaleciendo por lo tanto la rotula con faceta extema dominante. El angulo "Q" se encontro aumentado en un promedio de 15° (rango de 10° a 18°). En forma sistematica se les realize RMN con contraccion y relajacion de cuadriceps en 20° de flexion de rodilla. Fueron incluidos en el presente estudio el grupo de pacientes que presentaban las caracteristicas de un sindrome de hiperpresion puro o un desplazamiento lateral de la patela menor de 18mm, en la en la evaluacion bajo contraccion cuadricipital en la RMN.
Se excluyeron los casos con antecedentes de displasias severas, desejes del miembro, o en la altura de la patela los pacientes con episodios de luxacion unica o multiple.
Los pacientes en los que fracas6 el tratamiento incruento se les realize tratamiento artroscopico liberandose el retinaculo lateral y un retensado del retinaculo medial con cuatro o cinco puntos con material reabsorbible. La liberacion se efectuo con electrobisturi y no se coloco hemosutor en ninguno de los casos. El retensado interno se realize por una incision artroscopica ulnica medial de 5 a 8 mm, con una sutura reabsorbible de polidioxanona. En todos los casos se constato una realineacion clinica y artroscopica intraoperatoria.
En 68% de los casos la patologia era bilateral, y en 16% (seis casos) se efectuo el tratamiento artroscopico en ambas rodillas. Los procedimientos bilaterales fueron efectuados en tiempos quinirgicos diferentes. De los casos operados con respecto a los deportes que realizaban se dividieron en 64% (veintinueve pacientes) en deporte de contacto y de no contacto 36% ( dieciseis pacientes). Los deportistas de alta competencia representaron un 38% ( diecisiete pacientes).
El periodo desde la aparici6n de los sintomas hasta la intervencion fue de 6.6 meses de promedio ( rango 3-28 meses).
Tecnica Quirtirgica:
Los pacientes fueron operados con anestesia local con sedacion consciente y sin manguito hemostatico. La semiologia artroscopica de rutina se realize en todos los casos, tratando las lesiones asociadas, especialmente la reseccion de bridas sinoviales, patologias que comtinmente se asocia al sindrome de hiperpresion de rotula. En los casos de condromalacia grados II y III, se realizo regularizacion de las lesiones.
Retensado Interno
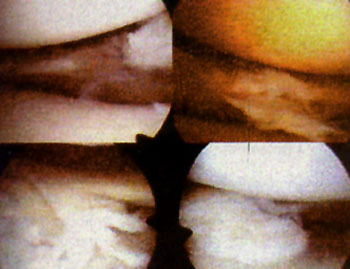
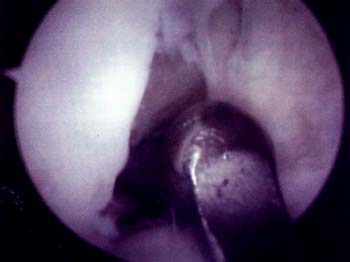
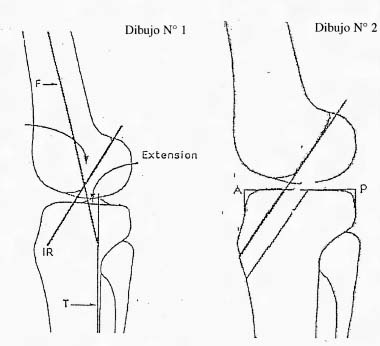
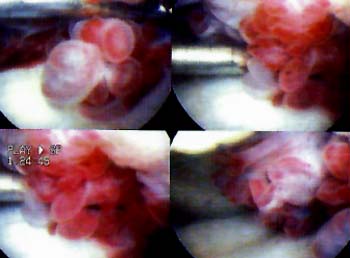
Se realizo el retensado artrosc6pico de afuera adentro sobre el retinkulo medial junto a la membrana sinovial. Cuatro o cinco puntos son suficientes y se reali cruentado capsulo-sinovial interno con el fin provocar una cicatriz fibrosa que colabore con la plastica luego de la reabsorcion del material de sutura. La plastica se realiza desde el límite del vasto interno hasta las ultimas fibras distales del retinkulo. El retensado interno se realiza por medio de una tecnica simple y con instrumental de sutura artroscopica. Por una aguja pasahilo se introduce la sutura y con otra aguja pescahilo se toma la misma por dentro efectuando una plicatura trans-sinovial. La magnitud de la plicatura estard determinada por la tension necesaria para el correcto centrado de la patela. Utilizamos sutura de polidioxanona y se dejan reparados los puntos por fuera hasta haber finalizado la liberacion externa, en que se fijan los puntos internos y se evaltia el centrado patelar. Una vez finalizado el procedimiento se realiza una confirmacion dinamica artroscopica del centrado rotuliano en flexion y extension, la relacion entre la pate-la y los condilos femorales y la orientacion de las carillas articulares rotulianas. Grafico I , Fotos 1 y 2.
Liberacion del Retinaculo Lateral:
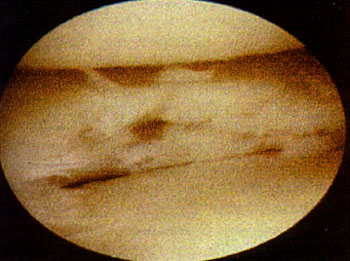
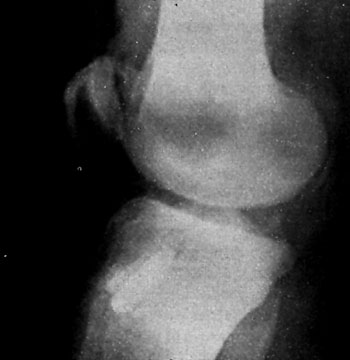
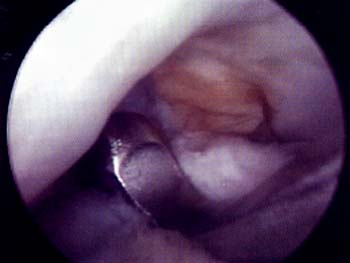
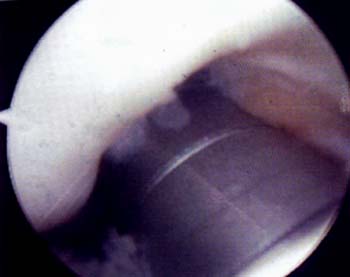
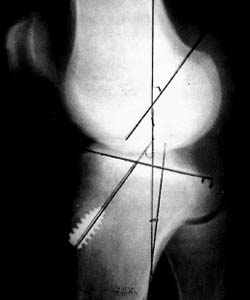
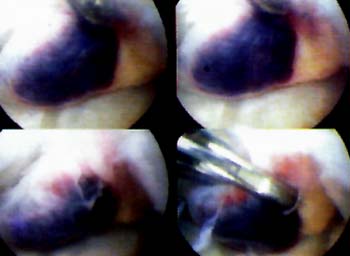
Mediante abordajes laterales superior e inferior se realiza la liberacion con elctrobisturi en forma intrasinovial y a una distancia del borde externo rotuliano de 3 a 5 mm. La completa apertura del retinkulo es la clave del exito en la liberacion. Es de importancia cauterizar las ramas de la arteria geniculada externa con el objeto de evitar hemorragias, post-operatoria. La liberacion se considera completa cuando puede inclinarse la patela a 45° y se visualiza artroscopicamente una apertura completa del retinaculo. (Foto 3)
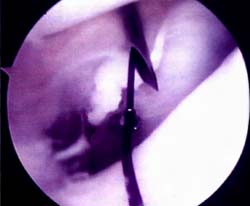
Foto 1: Vista artroscopica de la Monica de retensa interno.
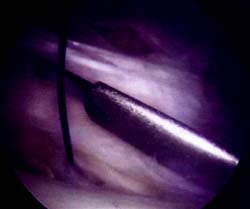
Foto 2: Vista artroscopica del Cruentado capsulo-sinovia interno.
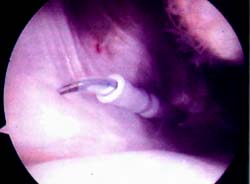
Foto 3: Vista artroscopica de la Liberacion del retinecu. lateral.

Grafico 1: Esquema de la tecnica de retensado interno.
Tratamiento de la Condromalacia:
En caso de existir lesiones del cartilago articular de la rotula, es necesario su tratamiento artroscopico. En las lesiones del grado I, no es necesario realizar tratamiento quirtirgico, en cambio en los grados II y III, se regularizan las lesiones mediante shaving de la zona, resecando el tejido necrotic° y degenerativo. No se efectuaron tratamientos abrasivos en las lesiones de pacientes jovenes.
Tratamiento Post-operatorio
El paciente es colocado en una ferula fija en extension y se recomienda la utilizacion de muletas para la descarga del peso. A las 48 hs. Se comienza con la rehabilitacion con movilizacion pasiva suave segtin confort, crioterapia que el paciente continua en su domicilio y electroanalgesia. La proteccion de la ferula y descarga del peso se recomienda por un breve periodo, quitandola dentro de los primeros 8 -10 dias.
Se divide la rehabilitacion, como otros tipos de patologias, en cuatro fases:
Fase I: Maxima proteccion, 7 a 10 dias, en que limita la carga y la flexion.
Fase II: Moderada proteccion, de 11 a 28 dias, donde se realiza marcha asistida.
Fase III: Minima proteccion, de las 4 a 8 semanas, durante las cuales se prioriza el fortalecimiento muscular. Fase IV: Retorno al deporte, que se extiende de las 8 semanas hasta los 6 meses como maximo, en que se entrena el gesto deportivo (promedio 3 meses). Solo se autoriza el deporte cuando el paciente esta completamente asintomatico y dependiendo del grado de condromalacia previo al tratamiento.
Complicaciones
No hubo en esta serie casos de complicaciones como infeccion, esfacelo de la herida, hematomas a repeticion, y ninguno requirio una segunda operacion como consecuencia de alguna complicacion.
En dos casos (4.4%) se registro cicatriz hipetrofica o de tipo queloide en los abordajes.
En ocho casos (17.7%) se registraron molestias o una induraci6n de la region del retensado, que desaparecio en un promedio de cuatro meses.
En dos casos (4.4%) se registro un derrame postoperatorio que no debi6 ser evacuado. Demorando la iniciacion de la flexion.
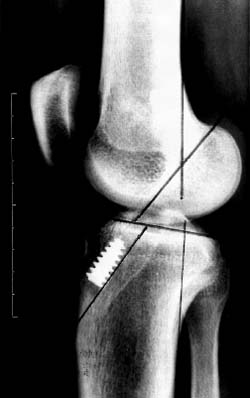
Evaluacion Radiologica y Funcional Post-operatoria Las radiograffas post-operatorias incluyeron frente y perfiles en 30 y 45° de flexion axiales con tecnicas de Merchant y Laurin, que se realizO en el post-operatorio inmediato y a los 2, 3, 6, 9 y 12 meses. La comparacion radiologica se realizo entre los estudios pre y post- operatorios evaluando la inclinacion y el desplazamiento de la rotula. Los cambios radiograficos son irregulares y no indican en algunos casos el resultado clinico obtenido, atin asi, se logra demostrar aumento del espacio articular externo, centrado de la patela y reorientacion de sus caras articulares.
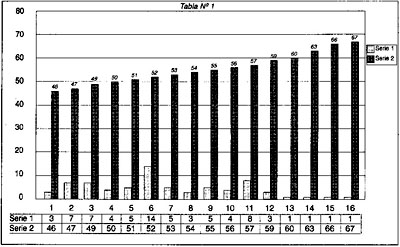
La evaluacion funcional se realizo con el test de UCLA modificado (Cuadro I). La valoracion muscular se realizo en forma comparativa en tono y volumen.
RESULTADOS
Cuadro II
Cuadro III
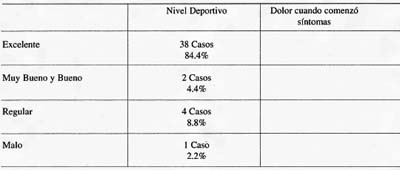
Se consider6 un resultado excelente en el 84% de los casos (38 pacientes), se obtuvo un retorno al deporte a un igual nivel deportivo del 100% de estos. De los mismos el promedio de tiempo requerido Para la recuperacion completa fue de 4.3 meses. En el 4.4% (2 casos) de los pacientes considerados con resultado muy bueno y bueno retorno al deporte en el mismo nivel, pero subjetivamete refirio una disminucion de su rendimiento. El resultado obtenido se considero regular en un 8.8% (4 casos) de los pacientes y el retorno al deporte fue en un nivel inferior al alcanzado antes de la aparicion de los sintomas y un 2.2% (un caso) de los pacientes operados el resultado fue malo y se vio imposibilitado de retornar al deporte en forma competitiva. Un 11 % (5 casos) de los pacientes luego de retornar al deporte presentaron despues de los seis meses algtin dolor anterior en la rodilla en cierto momento de la actividad deportiva.
Condromalacia:
Se encontro diferente importancia en la lesion del cartflago articular, se hallo en un 51 % (23 casos), segun la clasificacion de Outerbridge
Con respecto a la recuperacion de la masa muscular en un 84 % (38 casos) los pacientes recuperaron la fuerza y el tono comparativamente con el miembro contralateral, un 22.2 % (10 casos) disminuy6 hasta un 10 % la fuerza y un 4.4 % (2 casos) supero este porcentaje. El signo de aprehension (B ado) solo desaparece tardiamente y no se considera de importancia en relacion al resultado clinico inmediato.
En la evaluacion radiologica el angulo "Q" most un centrado de 3 % promedio (0°-11°)
Complicaciones
No hubo en esta serie casos de complicaciones como infeccion, esfacelo de la herida, hematomas a peticion, y minguno requiri6 una segunda operacio como consecuencia de alguna complicacion.
En dos casos (4,4%) se registro cicatriz hipertrofico de tipo queloide en los abordajes.
En ocho casos (17.7%) se registraron molestias una induracion de la region del retensado, que desaparecio en un promedio de cuatro meses.
En dos casos (4.4%) se registro un derrame pos operatorio que no debio ser evacuado. Demorand la iniciaci6n de la flexion.
En la liberación externa de la rótula con el retensado del retináculo interno realizado artroscópicamen te, se observaron resultado clínicos aceptables yretorno a nivel deportivo en un gran porcentaje de los casos. Consideramos que este resultado se debe a la reorientaci6n en la direccion de las fuerzas musculares y en una redistribucion que mejoran la biomecanica de la articulacion femoropatelar. Dichas fuerzas, mediante la reorientacion, distribuyen las presiones sobre las dos facetas articulares de la rotula, disminuyendo el disbalance y la hiperpresi6n externa, existente en este cuadro.
El dolor patelofemoral es frecuente en la poblacion deportista joven; su tratamiento ha sido motivo de la descripcion de diversas tecnicas, con distintos resultados en la literatura del mundo. En este trabajo concluimos que existe un aceptable resultado clinico entre los pacientes con liberacion de retinaculo externo mas retensado de retinaculo interno. Se logro un previsible resultado, con disminucion de los sintomas y un retorno al deporte en un nivel similar al previo a la operacion en la mayoria de los casos. Con esta tecnica, que es un procedimiento co simple y eficiente, en los casos de excelente resultados se logro el retorno al deporte competitivo, que se efectuo entre los tres y ocho meses, momento en que se considera que el resultado obtenido es el maximo exigible al metodo.
Aun confiando plenamente en este metodo, cuando la indicacion es correcta, mantenemos la reserva respecto a la plena recuperaci6n y el nivel competitivo de los pacientes, sobretodo cuando la exigencia deportiva es profesional o de maxima competencia.
BIBLIOGRAFIA
-
Baumgartl, F.; Das Kniegelenk, p. 452. Berlin, Springer, 1964.
-
Carson, W. G., Jr.; James, S. L.; Larson, R. L.; Singer, K. M.; and Wintemitz, W. W.: Patellofemoral disorders: physical and radiographic evaluation. Part II, Radiographic examination. Clin. Orthop., 185: 178-188, 1984.
-
Ceder, L. C., and Larson, R. L.: Z-plasty lateral retinacular release for the treatment of patellar compression syndrome. Clin. Orthop., 144: 110113, 1979.
-
DeHaven, K. E.; Dolan, W. A.; and Mayer, P. J.: Chondromalacia patellae in athletes. Clinical presentation and conservative management. Am: j. Sports Med., 7: 5-11, 1979.
-
Ficat, R. P., and Hungerford, D. S.: Disorders of the Patello-Femoral Joint. Baltimore, Williams and Wilkins, 1977.
-
Ficat, R. P.; Philippe, J.; and Hungerford, D. S.: Chondromalacia patellae: a system of classification. Clin Orthop., 144; 55-62, 1979.
-
Fu, F. H., and Maday, M. G.: Arthroscopic lateral release and the lateral patellar compression syndrome . Orthop. Cline. North America, 23: 601-612, 1992.
-
Fulkerson, J. P.: The etiology of patellofemoral pain in young, active patients: a prospective study. Clin. Orthop., 179; 129-133, 1983.
-
Fulkerson, J. P.: Patellofemoral pain disordes: evaluation and management. J. Am. Acad. Orthop. Surgeons, 2: 124-132, 1994.
-
Fulkerson, J. P., and Hungerfond, D. S.: Disorders of the Patellofemoral Joint. Ed. 2, p. 231. Baltimore, Williams and Wilkins, 1990.
-
Fulkerson, J. P., and Shea, K. P.: Current concepts review. Disorders of patellofemoral alignment. J. Bone and Joint Surg., 72-A: 1424-1429, Oct. 1990.
-
Fulkerson, J. P.; Tennant, R.; Jalvin, J. S.; and Grunnet, M.: Histologic evidence of retinacular nerve injury associated with patellofemoral malalignment. Clin, Orthop., 197: 196-205, 1985.
-
Fulkerson, J. P.; Schultzer, S. F.; Ramsby, G. R.; and Berstein, R. A.: Computerized tomography of the patellofemoral joint before and after lateral release or malignment. Arthroscopy, 3: 1924, 1987.
-
Goodfellow, J.; Hungerford, D. S.; and Woods, C.: Patello-femoral joint mechanics and pathology. 2. Chondromalacia patellae. J.Bone and Joint Surg., 58-B (3): 291-299, 1976.
-
Hallisey, M. J.; Doherty, N.; Bennet, W. F.; and Fulkerson, J. P.: Anatomy of the junction of the vastus lateralls tendon and the patella. J. Bone and Joint Surg., 69-A: 545-549, April 1987.
-
Henry, J. E., and Pflum, F. A., Jr.: Arthroscopic proximal patella realignment and stabilization. Arthroscopy, 11: 424-425, 1995.
-
Huberti, H. H., and Hayes, W. C.: Patellofemoral contact pressures. The influence of Q-angle and tendofemoral contact. J. Bone and Joint Surg., 66-A: 715-724, June 1984
-
Hughston, J. C., and Walsh, W. M.: Proximal and distal reconstruction of the extensor mechanism for patellar subluxation. Clin. Orthop., 144: 36-42, 1979.
-
Hungerford, D. S., and Barry, M.: Blomechanics of the patellofemoral joint. Clin. Orthop., 144: 9-15, 1979.
-
Inoue, M.; Shino, K.; Hirose, H.; Horibe, S.; and Ono, K.: Subluxation of the patella. Computed tomography analysis of patellofemoral congruence. J. Bone and Joint Surg., 70-A: 13311337, Oct. 1988.
-
Insall, J.: Current concepts review. Patellar pain. J. Bone and Joint Surg., 64-A: 147-152, Jan. 1982.
-
Insall, J., and Salvati, E.: Patella position in the normal knee joint. Radiology, 101:101-106, 1971.
-
Insall, J.; Falvo, K. A.; and Wise, D. W.: Chondromalacia patellae. A prospective study. J. Bone and Joint Surg., 58-A: 1-8, Jan. 1976.
-
Kaplan, E. B.: Some aspects of functional anatomy of the human knee-joint. Clin. Orthop., 23: 18-29, 1962.
-
Karlson, S.: Chondromalacia patellae. Acta Chin Scandinavica, 83: 347-381, 1940.
-
Kattelkamp, D. B.: Current concepts review. Management of patellar malalignment. J. Bone and Joint Surg., 63-A: 1344-1348, Oct. 1981.
-
LaBrier, K., and O'Neill, D. B.: Patellofemoral stress syndrome. Current concepts. Sport Med., 16: 449-459, 1993.
-
Larson, R. L.; Cabaud, H. E,; Slocum, D. B.; James, S. L.; Keenan, T.; and Hutchinson, T.: The patellar compression syndrome: surgical treatment by lateral retinacular release. Clin. Orthop., 134: 158-167, 1978.
-
Laurin, C. A.; Dussault, R.; and Levesque, H. P.: The tangential x-ray investigation of the patellofemoral joint: x-ray technique, diagnostic critteria and their interpretation. Clin. Orhop., 144: 16-26, 1979.
-
Lieb, F. J., and Perry, J.: quadriceps function. An anatomical and mechanical study using amputated limbs. J. Bone and Joint Surg., 50-A: 15351548, Dec. 1968.
-
Lieberman, J. R.; Doney, F.; Shekelle, P.; Schumacher, L; Thomas, B. J.; Kligus, D. J.; and Finerman, G. A.: Differences between patients' and physicians' evaluations of outcome after total hip arthroplasty. J. Bone and Joint Surg., 78A: 835-838, June 1996.
-
Lysholm, J., and Gillquist, J.: Evaluation of knee ligament surgery results with special emphasis on use of a scoring scale. Am. J. Sports Med., 10: 150-154, 1982.
-
McConnell, J.: The management of chondromalacia patella. A long term solution. Australian J. Physioter., 32: 315-220, 1986.
-
McGinty, J. B., and McCarthy, J. C.: Endoscopic lateral retinacular release. A preliminary report. Clin Orthop., 158:120-125, 1981.
-
Martin, J. E., and Dubbert, P. M.: Exercise and health: the adherence problem. Behay. Med. Update, 4: 16-24, 1982.
-
Martin, H. E., and Dubbert, P. M.: Adherence to exercise. Exer. and Sports Sci. Rev., 13: 137167, 1985.
-
Marumoto, J. M.; Jordan, C.; and Akins, R.: A biomechanical comparison of lateral retinacular release. Am. J. Sports Med., 23: 151-155, 1995.
-
Merchant, A. C.; Mercer, R. L; Jacobsen, R. H.; and Cool, C. R.: Roentgenographic analyse of patellofemoral congruence. J. Bone and Joint Surg., 56-A: 1391-1396, Oct. 1974.
-
Outerbridge, R. E.: Further studies on the etiology of chondromalacia patella. J. Bone and Joint Surg., 46-B(2): 179-190, 1964.
-
Metcalf, R. W.: An arthroscopic method for lateral release of the subluxating or dislocating patella. Clin. Orthop., 167: 9-18, 1982.
-
O'Neill, D. B.; Michell, L. J.; and Warner, J. P.: Patellofemoral stress. A prospective analysis of exercise treatment in adolescents and adults. Am. J. Sports Med., 20: 151-156, 1992.
-
Outerbridge, R. E.: The etiology of chondromalacia patellae. J. Bone and Joint Surg., 43-B(4): 752-757, 1961.
-
Perry, J.; Antonelli, D.; and Ford, W.: Analysis of knee-joint forces during flexed-knee stance J. Bone and Joint Surg., 57-A: 961-967, Oct.1975.
-
Radin, E. L: A rational approach to the treatmen of patellofemoral pain. Clin. Orthop., 144: 107109, 1979.
Departamento de Artroscopla y Medicina del Deporte,
Centro de Traumatologla y Ortopedia de San Isidro (CTO). Hospital Evita Pueblo. Berazategui.
* Centro de Traumatologia y Ortopedia.
Departamento de Artroscopia.
Av. del Libertador 16.664 (1642) San Isidro. Argentina.
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Para optar a miembro titular de la A.A.A.