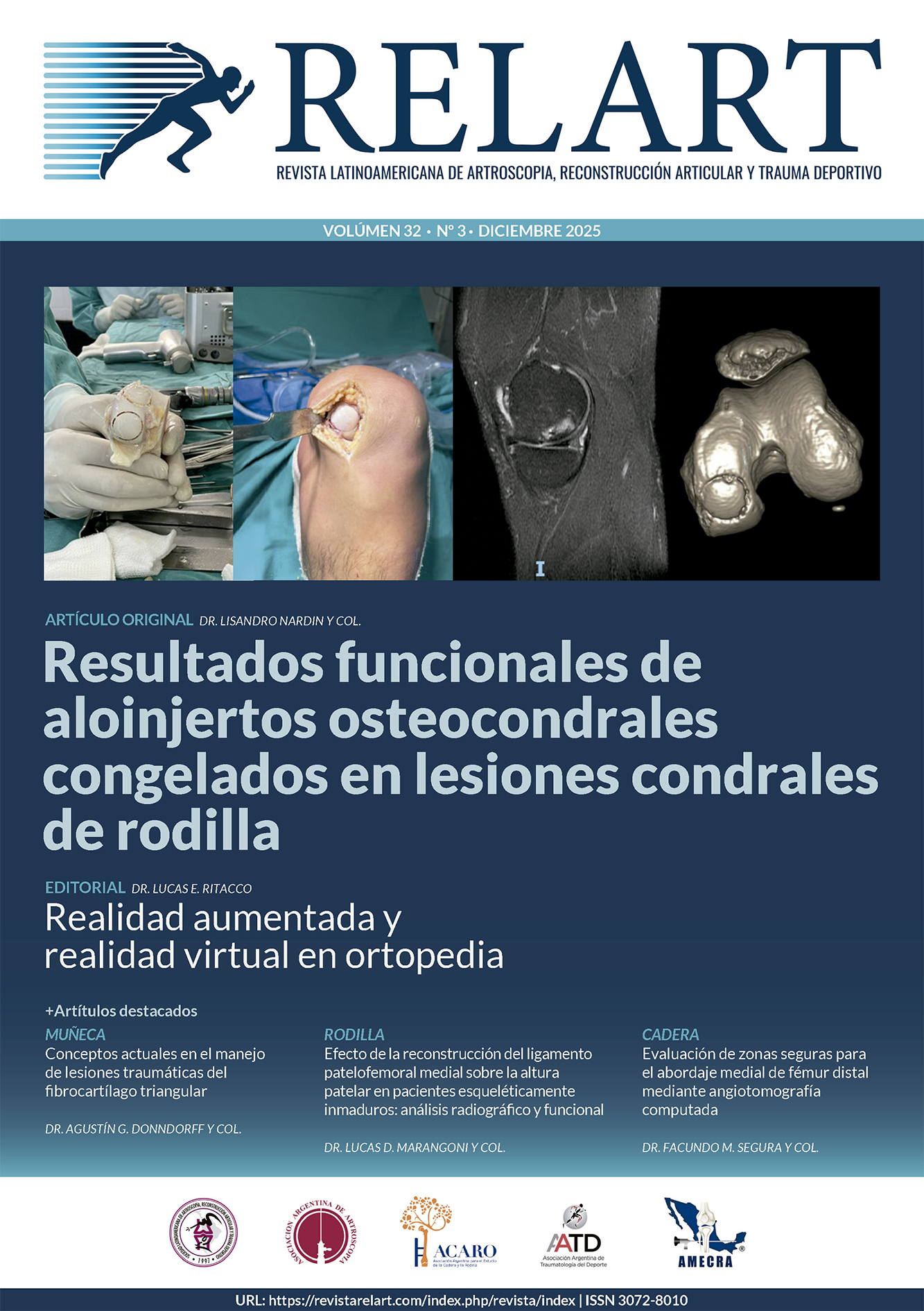
Parche articular artroscópico de politetrafluoroetileno para el tratamiento de artrosis postraumática de muñeca
DOI:
https://doi.org/10.63403/re.v32i3.431Palabras clave:
Artroplastia de interposición, Artrosis de muñeca, Politetrafluoroetileno, Artroscopia de muñecaResumen
Introducción: la artrosis postraumática de muñeca puede originarse en diversas lesiones de los ligamentos y de los huesos de esta articulación. Estas lesiones pueden provocar una alteración de la cinemática de la muñeca, una carga anormal de la articulación y una degeneración progresiva del cartílago articular.
Objetivo: reportar los resultados funcionales y la mejoría del dolor en una serie consecutiva de pacientes jóvenes y activos con artrosis postraumática de muñeca tratados con artroplastia de interposición mediante prótesis vasculares de politetrafluoroetileno (PTFE).
Material y métodos: se realizó un estudio retrospectivo de 19 pacientes con artrosis postraumática de muñeca tratados, mediante técnica artroscópica, vía desbridamiento del cartílago dañado, la colocación de una membrana de PTFE y la aplicación de sellante de fibrina durante el período de enero de 2021 a diciembre de 2023, inclusive.
Se utilizó la escala analógica visual (EVA) para evaluar el dolor con las actividades y el cuestionario Quick DASH antes y después del procedimiento quirúrgico.
Resultados: el seguimiento medio fue de 22.7 meses. Se observaron mejoras estadísticamente significativas en las puntuaciones de dolor de la escala analógica visual postoperatoria (de 8.1 a 2.8; p <0.001) y las puntuaciones funcionales Quick DASH (de 76.44 a 27.15; p <0.001). El tiempo quirúrgico medio fue de 27.79 minutos. Un paciente requirió conversión a artrodesis total de muñeca debido a los malos resultados.
Conclusión: la artroplastia de interposición mediante prótesis vasculares de politetrafluoroetileno (PTFE) en pacientes jóvenes con artrosis postraumática fue asociada con una mejoría significativa a corto plazo, tanto a nivel funcional como del dolor.
Nivel de evidencia: IV. Estudio de Cohorte Retrospectivo
Descargas
Citas
Weiss KE, Rodner CM. Osteoarthritis of the wrist. J Hand Surg Am. 2007 May-Jun;32(5):725-746. doi: https://doi.org/10.1016/j.jhsa.2007.02.003.
Radulovic LL, Wojcinski ZW. PTFE (Polytetrafluoroethylene; Teflon). En: Wexler P (ed). Encyclopedia of toxicology. London, Academic Press, 2022. pp. 1001-1006. doi: https://doi.org/10.1016/B978-0-12-824315-2.00270-0.
Kaehler J, Zilla P, Fasol R, Deutsch M, Kadletz M. Precoating substrate and surface configuration determine adherence and spreading of seeded endothelial cells on polytetrafluoroethylene grafts. J Vasc Surg. 1989 Apr;9(4):535-541. doi: https://doi.org/10.1016/0741-5214(89)90469-2.
Tsuchida H, Kashyap A, Cameron BL, Peng SK, Wilson SE. In vivo study of a high-porosity polytetrafluoroethylene graft: endothelialization, fluid leakage, and the effect of fibrin glue sealing. J Invest Surg. 1993 Nov-Dec;6(6):509-518. doi: https://doi.org/10.3109/08941939309141641.
Chalmers RT, Darling Iii RC, Wingard JT, Chetter I, Cutler B, Kern JA, et al. Randomized clinical trial of tranexamic acid-free fibrin sealant during vascular surgical procedures. Br J Surg. 2010 Dec;97(12):1784-1789. doi: https://doi.org/10.1002/bjs.7235.
Milne AA, Murphy WG, Reading SJ, Ruckley CV. A randomised trial of fibrin sealant in peripheral vascular surgery. Vox Sang. 1996;70(4):210-212. doi: https://doi.org/10.1111/j.1423-0410.1996.tb01328.x.
Schenk WG 3rd, Goldthwaite CA Jr, Burks S, Spotnitz WD. Fibrin sealant facilitates hemostasis in arteriovenous polytetrafluoroethylene grafts for renal dialysis access. Am Surg. 2002 Aug;68(8):728-732. doi: https://doi.org/10.1177/000313480206800814.
Squitieri C, DiDonato R, Marcelletti C. Sealing of PTFE Patches and conduits by fibrin glue in surgery for congenital heart disease. En: Schlag G, Redl H (eds). Fibrin sealant in operative medicine. Berlin, Springer, 1986. pp.159-163.
Shah MA, Ebert AM, Sanders WE. Fibrin glue fixation of a digital osteochondral fracture: case report and review of the literature. J Hand Surg Am. 2002 May;27(3):464-469. doi: https://doi.org/10.1053/jhsu.2002.32957.
Pollice B, Thiel CL, Baratz ME. Life cycle assessment in orthopedics. Oper Tech Orthop. 2022 Dec;32(4):100998. doi: https://doi.org/10.1016/j.oto.2022.100998.
Ul Islam S, Brown D, Cheung G. Management of osteoarthritis of the wrist and hand. Orthopaedics and Trauma. 2019;33(1):30-37. doi: https://doi.org/10.1016/j.mporth.2018.11.012.
Bolano LE, Green DP. Wrist arthrodesis in post-traumatic arthritis: a comparison of two methods. J Hand Surg Am. 1993 Sep;18(5):786-7891. doi: https://doi.org/10.1016/0363-5023(93)90043-3.
Rodriguez-Merchan EC, Tabeayo-Alvarez ED, Shojaie B, Kachooei AR. Total Wrist Arthrodesis: an update on indications, technique and outcomes. Arch Bone Jt Surg. 2023;11(3):144-153. doi: https://doi.org/10.22038/ABJS.2022.65875.3154.
Walker R, Reynolds J, Chepla KJ. Partial wrist denervation for management of post-traumatic wrist arthritis. Oper Tech Orthop. 2022;32(1):100943. doi: https://doi.org/10.1016/j.oto.2022.100943.
Quadlbauer S, Pezzei C, Jurkowitsch J, Keuchel T, Hausner T, Leixnering M. Spontaneous radioscapholunate fusion after septic arthritis of the wrist: a case report. Arch Orthop Trauma Surg. 2017 Apr;137(4):579-584. doi: https://doi.org/10.1007/s00402-017-2659-1.
Broadbent MR, Hayton MJ, Marshall DAS. The hand and wrist in rheumatoid and osteoarthritis. Surgery (Oxf). 2013;31(4):181-186. doi: https://doi.org/10.1016/j.mpsur.2013.01.012.
Mayoly A, Witters M, Jouve E, Bec C, Iniesta A, Kachouh N, et al. Intra articular injection of autologous microfat and platelets-rich plasma in the treatment of wrist osteoarthritis: a pilot study. J Clin Med. 2022 Sep 29;11(19):5786. doi: https://doi.org/10.3390/jcm11195786.
Chen DD, Forsh DA, Hausman MR. Elbow interposition arthroplasty. Hand Clin. 2011 May;27(2):187-197, vi. doi: https://doi.org/10.1016/j.hcl.2011.01.002.
Carroll JJ, Henderson C, Watson J, Larsen K, Kobayashi K. Interposition arthroplasty of the elbow after proximal ulna reconstruction with the masquelet technique: a case report. JBJS Case Connect. 2020 Apr-Jun;10(2):e0084. doi: https://doi.org/10.2106/JBJS.CC.19.00084.
Somerson JS, Wirth MA, Bois AJ. Interposition shoulder arthroplasty. En: Armstrong A, Murthi A (eds). Anatomic shoulder arthroplasty. Berlin, Springer, 2016. pp 121-127. doi: https://doi.org/10.1007/978-3-319-29164-2_9.
Sala M, Martínez-Villegas T, Ledesma A, Schvartz A. Artroplastia de interposición artroscópica radiocarpiana con braquioradialis. Cir Mano Microcir. 2023;2(2). doi: https://doi.org/10.25214/28056272.1650.
de Villeneuve Bargemon JB, Prenaud C, Mathoulin C, Merlini L. Arthroscopic midcarpal tendon interposition: a new technique for capitolunate constraints. Arthrosc Tech. 2022 Apr 22;11(5):e735-e739. doi: https://doi.org/10.1016/j.eats.2021.12.020.
Carlson Strother CR, Kakar S. Distal radioulnar joint interposition arthroplasty for primary distal radioulnar joint arthritis. J Wrist Surg. 2023 Sep 11;13(6):572-577. doi: https://doi.org/10.1055/s-0043-1774330.
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2025 Juan M. Sala, Javier Orozco, Josefina Zincunegui, Aldo Ledesma

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-CompartirIgual 4.0.
Esta obra se publica bajo una Licencia Creative Commons Atribución-NoComercial-CompartirIgual 4.0 Internacional (CC BY-NC-SA 4.0). Los autores conservan los derechos de autor.